Симптомы кровоизлияния в голове
Причины, симптомы и последствия кровоизлияния в мозг
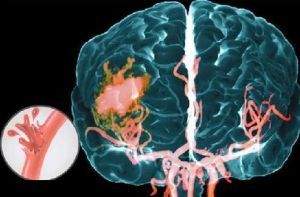 Кровоизлияние в мозг – процесс, при котором скапливаемая кровь попадает в вещество мозга.
Кровоизлияние в мозг – процесс, при котором скапливаемая кровь попадает в вещество мозга.
Это заболевание является достаточно серьезным и распространенным, ведь по статистике кровоизлияние в мозг занимает 2 место среди других видов инсультов.
Чаще всего эта болезнь поражает людей преклонного возраста, но в последнее время можно наблюдать изменения картины, по которым кровоизлияние встречается и у людей от 30 лет.
В основном ничего не может предвещать внезапное кровоизлияние в мозг, обычно оно происходит спонтанно в дневное время от физического перенапряжения или сильных душевных переживаний.
Причины кровоизлияния в мозг
Существует достаточно большое количество причин кровоизлияния в мозг, поэтому лучше изучить их, дабы предостеречь себя от этого заболевания.
К основным факторам, способным спровоцировать этот недуг относятся:
- Гипертония. Больше 50% от всех случаев кровоизлияния происходит именно из-за этой причины. Это в первую очередь объясняется тем, что больные вовремя не принимают лекарства, предназначенные для снижения давления, что и провоцирует разрыв сосудов.
- Различные опухоли. Они также могут являться причиной кровоизлияния в 10 – 15% от всех случаев.
- Прием препаратов, которые разжижают кровь.
- Сахарный диабет. Из-за того, что в крови постоянно находится большое количество глюкозы могут появляться разные осложнения, в том числе и кровоизлияние в мозг.
- Травмы головы, вследствие чего повреждаются сосуды головного мозга, что и приводит к кровоизлиянию.
- Энцефалит или другие инфекционно – воспалительные заболевания.
- Васкулит.
- Цирроз печени.
- Гемофилия.
- Тромбоцитопения.
- Расширение артерии.
- При повышенной ломкости стенки сосудов, может также начаться кровоизлияние в мозг.
- Прием большого количества препаратов, которые предназначены для свертывания крови.
- Отложение на стенке сосудов амилоида, который в свою очередь негативно влияет на сосуд, так как способствует его разрушению.
Также существуют и другие причины, способные вызвать кровоизлияние в мозг, хотя в основном они играют дополнительную роль к вышеперечисленным причинам:
- вредные привычки (курение, алкогольные напитки);

- прием токсических или наркотических веществ;
- лишний вес, ожирение;
- плохая наследственность, она играет очень важную роль, поскольку большое количество заболеваний может переходить от одного поколения к другому;
- люди старше 50 лет более склонны к развитию этого заболевания.
Только врач – нейрохирург может с точностью поставить диагноз, ссылаясь на томограмму и особенности данного кровоизлияния.
Классификация патологии
Классификация кровоизлияния в мозг может быть достаточно разнообразной и в основном зависит от причины и места появления данного заболевания.
В зависимости от места расположения бывают:
- Субдуральные кровотечения. При этом кровь попадает в полость, находящуюся между оболочками головного мозга.
- Внутрижелудочковые кровоизлияния. По названию этого вида заболевания, можно определить, что кровь попадает в полость желудочков.
- Эпидуральные кровоизлияния. В основном появляются вследствие травм головы или различных переломов.
- Субарахноидальные кровоизлияния. При этом виде кровь попадает в промежуток между внутренней и средней оболочкой.
- При внутрицеребральном кровотечении кровь моментально попадает в ткань головного мозга.
Также кровотечения можно классифицировать в зависимости от размера, от глубины поражения и многих других факторов.
Одной из наиболее распространенных, является классификация в зависимости от причины:
- кровоизлияния вследствие полученных травм;
- из-за опухоли;
- из-за приема кокаина или других наркотических веществ;
- гипертензивное кровоизлияние;
- может появляться вследствие некоторых болезней;
- из-за слабости стенок сосудов.
Как видите, существует большое количество классификаций кровоизлияний в мозг, это, прежде всего, характеризуется наличием разнообразных причин, провоцирующих данное заболевание.
Симптомы в зависимости от зоны кровоизлияния
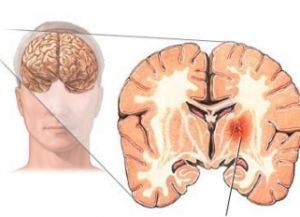 Кровоизлияние в мозг имеет характерные для каждой определенной области мозга симптомы.
Кровоизлияние в мозг имеет характерные для каждой определенной области мозга симптомы.
Так, например, выделяют кровоизлияние в глубокие отделы мозга или же в мозжечок.
Но существуют и общие признаки кровоизлияния в мозг, которые совпадают у разных видов, а именно:
- сильные головные боли;
- тошнота, рвота;
- судороги;
- припадки;
- подавленное состояние.
Но также существуют и симптомы в зависимости от места кровоизлияния.
Кровоизлияния в дальние и глубокие отделы головного мозга
Для этого вида характерны такие симптомы как:
- тошнота;
- рвота;
- оловокружение или даже резкая потеря сознания;
- глубокая кома;
- отсутствие реакции глаз на свет;
- брагикардия;
- нарушение работы дыхательной системы;
- гипертермия;
- потеря рефлексов (глубоких).
Неправильный образ жизни будущей мамы может вызвать парез лицевого нерва у новорожденных. Как предотвратить и вылечить болезнь?
Кровоизлияние в мозжечок
Кровоизлиянию в мозжечок присущи такого рода симптомы:
- сильная боль в области затылка;
- велика вероятность глубокой комы;
- наличие миоза;
- наклонение головы в сторону или назад;
- головокружение;
- сильная рвота;
- нарушение дыхания.
Кровоизлияние в белое или серое вещество
3. Для кровоизлияния в белое или же серое вещество характерны следующие признаки:
- нарушения психики человека;
- перевозбуждение;
- припадки;
- частые судороги;
- нарушение ориентирования;
- ухудшаются тактильные ощущения;
- не восприятие больным ухудшения своего психического состояния.
Диагностические методики
Для того чтобы диагностировать кровоизлияние в мозг нужно тщательно расспросить больного о его жалобах. 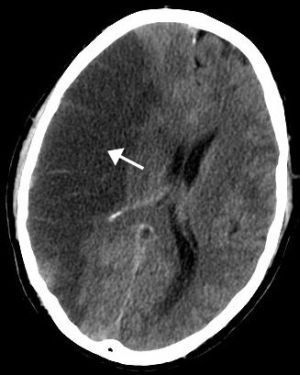
Если у пациента не сохранилась способность адекватно говорить, необходимо узнать у родственников было ли у него повышенное артериальное давление, которое могло бы предшествовать кровоизлиянию.
Основные отклонения можно заметить даже невооруженным глазом, достаточно просто заговорить с пациентом, попросить подвигать рукой или ногой, чтобы точно можно было говорить о поражении мозговых тканей.
Если пациент не в состоянии самостоятельно передвигаться или словесно выражаться, то это может говорить о более серьезных поражениях мозга.
Помимо неврологического осмотра необходимо проводить аппаратный осмотр.
Чаще всего пользуются компьютерным томографом, так как это достаточно эффективный метод обследования, с помощью которого можно не только определить поражен ли мозг, но и выявить размеры и расположение пораженных тканей.
Помимо этого используют и другие приборы, например МРТ, который может показать даже незначительные нарушения, однако использовать этот аппарат довольно дорого.
Методы лечения
Если у пациента подозревается кровотечение в мозгу, необходимо как можно раньше вызвать карету скорой помощи, ни в коем случае не перемещать пациента самостоятельно или давать ему перемещаться самому.
Чем быстрее начать лечение при кровоизлиянии в мозг , тем выше будет вероятность благоприятного исхода, в основном нужно провести все необходимые процедуры и обследования в первые несколько часов после приступа.
Первая помощь
Первая помощь должна быть оказана врачами скорой помощи.
Так же лечение может включать в себя операционное вмешательство.
В основном операции проводятся в первые трое суток после обнаружения недуга нейрохирургом.
При этом проводится ряд процедур по удалению лишней крови из аневризмы, что способствует уменьшению внутричерепного давления и увеличивает шансы пациента на выздоровление.
Помимо операционного вмешательства проводят и медикаментозное лечение, которое в основном направленно на поддержание нормального артериального давления и общего состояния пациента.
Последствия
Если в первые часы после обнаружения кровоизлияния была оказана адекватная помощь, то это во много раз увеличивает вероятность благоприятного исхода, но в ряде случаев пациенты теряют некоторые из основных жизненных функций.
Как правило обширное кровоизлияние в мозг имеет тяжелые последствия,- паралич одной из сторон тела (правой или левой), реже руки или ноги.
Иногда наблюдается нарушение речи, мимики лица, координации движений.
Не смотря на это, при проведении всех необходимых реабилитационных мероприятий, хоть это и очень длительный процесс, у пациента есть возможность восстановить хотя бы частичную дееспособность, что уже очень хороший исход.
Видео: Ишемический инсульт вызывает кровоизлияние в мозг
Что нужно сделать после перенесенного кровоизлияния в мозг, если у пациента есть желание жить полноценной жизнью.
Кровоизлияние в глаз
До 90% информации об окружающем мире человек получает с помощью органа зрения. Глаз – это очень чувствительный орган, глаза нужно беречь и с вниманием относиться к травмам и повреждениям. Кровоизлияние в глаз может произойти в любом возрасте и по самым разным причинам. Когда это признак патологии, а когда можно обойтись без врача? Почему развиваются осложнения, и можно ли этого избежать?
В первую очередь, кровоизлияние – это не отдельное заболевание, а симптом, иногда свидетельствующий о наличии болезни сосудов или зрительного анализатора. Если патология возникает на фоне травмы или физической нагрузки и не сопровождается сильной болью или нарушением зрения, то такая ситуация, как правило, не опасна. Если наблюдаются дополнительные симптомы и кровоизлияние не проходит – без помощи врача-офтальмолога не обойтись. Лечение зависит исключительно от причины возникновения проблемы и назначается только после обследования.
Виды кровоизлияния в глаз
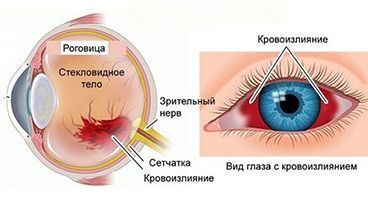
Кровоизлияние – это повреждение кровеносных сосудов, чаще всего самых мелких – капилляров. Оно приводит к покраснению, интенсивность которого зависит не от степени повреждения, а от локализации разрыва сосудов.
По тому, в каком отделе глаза произошло кровоизлияние, выделяют четыре типа:
- Гифема. Так называется скопление крови между роговицей и радужкой – это пространство называется камерой глаза. Чаще всего возникает вследствие механической травмы тупым предметом. Эта разновидность кровоизлияния сопровождается выраженной болью, а также нарушением зрения. При развитии гифемы требуется срочная помощь офтальмолога, иначе возможны осложнения.
- Гемофтальм. Так называется кровоизлияние, локализованное в стекловидном теле. Основной симптом – туманная дымка перед глазами, не пропадающая при моргании. Если крови скапливается много, то возможна полная потеря зрения. Эта разновидность кровоизлияния считается наиболее тяжелой и опасной. Потеря зрения может быть необратимой, вероятность излечения зависит от скорости оказания медицинской помощи.
- Субконъюнктивальное кровоизлияние вызывается повреждением сосудистой сети слизистой оболочки. Эти кровоизлияния часто случаются без видимой причины, могут развиваться на фоне хронических болезней глаза или сосудов.
- Скопление крови в области сетчатки возникает из-за повреждения сосудов сетчатки. Эта область глаза наиболее чувствительная и подверженная повреждениям. Достаточно небольшого кровоизлияния, чтобы развилось стойкое нарушение зрения.
Определить, к какой категории относится кровоизлияние, может только специалист. Поэтому при появлении типичных симптомов правильнее всего в тот же день обратиться к офтальмологу.
- Первичная консультация — 3 500
- Повторная консультация — 1 800
Записаться на прием
Симптомы
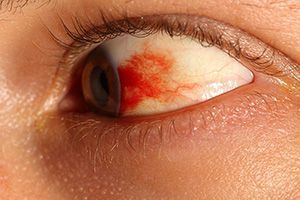
Симптомы кровоизлияния также различаются в зависимости от локализации повреждений.
При возникновении гифемы развивается такая характерная клиническая картина:
- В глазу появляется красное пятно с ровными краями, оно равномерно окрашено.
- Степень окраски пятна меняется в зависимости от положения тела – лежа или стоя. Это связано с тем, что кровь может перетекать внутри передней камеры глаза.
- Потери зрения нет.
- При отсутствии помощи кровоизлияние проходит самостоятельно в течение нескольких дней.
Симптомы гемофтальма сильно отличаются:
- Внешне кровоизлияние проявляется наличием бурого пятна с однородной окраской.
- Наблюдается нарушение зрения. Степень тяжести зависит от того, насколько сильно повреждена слизистая. При тотальном гемофтальме может развиться полная потеря зрения.
- Перед глазами появляются вспышки, возникают темные пятна, часто меняющие форму и размер.
Гемофтальм требует врачебной помощи, потому что среди возможных осложнений числятся отслойка сетчатки и атрофия глаза. А при оперативном лечении можно сохранить зрение.
Симптомы кровоизлияния в сетчатку:
- Перед глазами появляется сетка, возникают движущиеся точки – мушки.
- Предметы выглядят расплывчато.
- Снижается острота зрения. Редко зрение пропадает полностью.
Возникает на фоне контузии орбиты (что часто является следствием тяжелых травм в области глаз), а также на фоне васкулита и некоторых системных заболеваний.
Если при кровоизлиянии накапливается много крови, развивается такое состояние как экзофтальм. Глазные яблоки начинают выступать вперед, пациент ощущает ограничение в движении глаза. Если кровь находит выход, то она может выступать под веком и в конъюнктивальный мешок.
Существуют симптомы, указывающие на специфические повреждения и использующиеся в диагностике. Например, если кровоизлияние распространяется и на кожу и напоминает оправу очков, это говорит о переломе основания черепа.
Причины
Причины бывают разные:
- Травмы глаза, глазницы или черепа. Особенно опасны тупые сильные удары по голове. После получения такой травмы (даже при отсутствии симптомов) необходимо пройти осмотр у офтальмолога.
- Инфекционные вирусные заболевания. Кровоизлияние происходит из-за воспаленной слизистой.
- Развитие гипертонического криза. Быстрое повышение артериального давления может привести к нарушению целостности сосудов. Особенно часто такое происходит к пожилых людей или у пациентов, страдающих от сахарного диабета или аутоиммунных заболеваний.
- Рвота и сильный кашель (физическое перенапряжение) могут привести к появлению небольшого кровоизлияния. Несмотря на то, что покраснение глаза бывает сильным, состояние не относится к категории опасных.
- Прием лекарственных препаратов, снижающих вязкость крови. К ним относится популярное обезболивающее и жаропонижающее — аспирин, который часто принимают в больших дозах и без назначения врача.
- Дефицит витамина К. Это редкая патология. Витамин К вырабатывает микробиота кишечника, и чаще всего дефицит развивается после массивной антибиотикотерапии или при хронических заболеваниях иммунной системы или органов ЖКТ.
- Наследственное нарушение свертываемости крови – гемофилия.
Риск значительно возрастает при наличии любых хронических патологий сердца, сосудов и внутренних органов, а также в первые несколько недель после операций на глазах.
Кровоизлияния могут происходить и у детей любого возраста: от новорожденных до подростков. Причины в основном те же, что и у взрослых.
Рекомендации пациентам
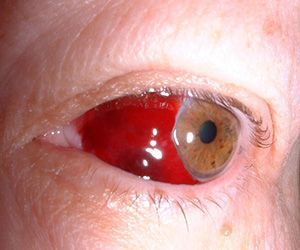
Когда стоит немедленно обратиться к врачу:
- Покраснение возникло одновременно в обоих глазах. Это может быть признаком серьезного нарушения кровообращения.
- Потеря или снижение зрения в одном глазу или в обоих на фоне покраснения.
- Кровоизлияние сопровождается туманом перед глазами, который не проходит в течение нескольких минут или после моргания.
- Покраснение сопровождается сильной болью и нарушением зрительной функции.
- Кровоизлияние произошло в результате травмы. Часто из-за шока сложно определить реальную тяжесть полученных повреждений.
- Покраснение появилось на фоне приема антикоагулянтов.
Если кровоизлияние не сопровождается перечисленными симптомами, оно субконъюнктивальное, и пациенту известна причина, то обращаться к врачу необязательно. Офтальмолога стоит посетить, если покраснение не пройдет в течение нескольких дней.
Что нельзя делать при кровоизлиянии:
- Не рекомендуется тереть глаза – это приведет к раздражению, которое может скрыть симптомы, а в отдельных случаях это может усилить кровотечение.
- Закапывать сосудосуживающие средства до консультации со специалистом.
- Носить контактные линзы.
- Нельзя самостоятельно прекращать прием антикоагулянтов. Необходимо сообщить о кровоизлиянии лечащему врачу.
При появлении кровоизлияния в глаз в любом случае необходимо дать глазам отдых, не напрягаться, избегать физических нагрузок до видимого улучшения.
Что касается профилактики, то не существует специальных мер, которые могут защитить от кровоизлияния. Пациентам, страдающим от системных заболеваний, необходимо принимать прописанные препараты, соблюдать рекомендации по образу жизни. Больным сахарным диабетом и гипертонической болезнью нужно наблюдаться у офтальмолога, посещать профилактические осмотры.
Кровоизлияние в мозг
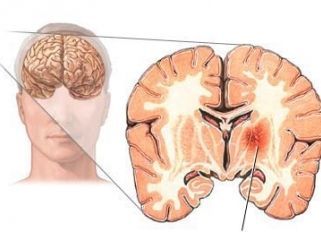
Кровоизлияние в мозг как понятие подразумевает собой общее название всех внутричерепных кровоизлияний.
Классификация
Классифицируют в зависимости от места локализации и причин, обусловливающих истечение крови. В зависимости от места локализации их разделяют на:
- субдуральные: кровь попадает между мозговыми оболочками как следствие травм, падения внутричерепного давления, при повреждениях сосудов, заболеваниях крови, а также спонтанно;
- субарахноидальные: кровь изливается между самой внутренней и средней оболочками вследствие сосудистых проблем (напр., кровь из аневризмы) или травмы либо повреждения;
- внутрижелудочковые: кровь изливается в полости желудочков;
- внутрицеребральные: кровь попадает непосредственно в ткань мозга;
- эпидуральные: излитие крови в область между черепной коробкой и наружной мозговой оболочкой как результат переломов и черепно-мозговых травм.
Международная классификация ВОЗ:
- внутримозговые
- субарахноидальные
- субдуральные
- внутрижелудочковые
Некоторые авторы придерживаются более детальной классификации, разделяя на:
- супратенториальные (латеральные, лобарные, медиальные, смешанные)
- субтенториальные (в ствол, в мозжечок)
и оболочечные кровотечения на:
- субарахноидальные
- субдуральные
- эпидуральные.
Также кровотечения разделяют на поверхностные и глубокие, а также по размерам: большие, малые, средние.
Классификация по типу причины возникновения кровоизлияния:
- травматическое (травма головы, ее характер и место дислокации);
- гипертензивное (кровоизлияние как следствие повышения артериального давления);
- аневризматическое (кровоизлияние вследствие ослабления стенок сосудов, в том числе врожденных аневризм);
- внутриопухолевое (кровоизлияние внутри самой опухоли);
- венозное (как результат закупорки главных или мелких внутримозговых вен);
- кровоизлияние вследствие недостаточного кровоснабжения;
- кровоизлияние вследствие некоторых болезней, провоцирующих кровоизлияния и в другие органы;
- кровоизлияние вследствие приема антикоагулянтов, кокаина.
Наиболее частые причины возникновения кровотечения в мозг у людей младше 50 лет – травма головы, кокаиновая зависимость, врожденные аномалии.
По приведенной ссылке вы можете узнать, что из себя представляет отек головного мозга.
Последствия от черепно-мозговых травм перечислены здесь: /bolezni/travmy/cherepno-mozgovaya-travma.html.
Кровоизлияния в мозг у новорожденных возникают в результате родовой травмы (острые, подострые и поздние течения) либо перинатальной гипоксии; перинатальных особенностей гемостаза (коагуляционного и тромбоцитарного); малого гестационного возраста; вирусных и микоплазменных инфекций, полученных внутриутробно; атрогенных вмешательств; нерационального ухода.
У одного ребенка могут сочетаться как различные типы кровоизлияний в мозг, так и механизмы их развития. Профилактика – в своевременном выявлении и лечении патологий плода и беременной.
Симптомы
Чаще всего кровоизлияния возникают в дневное время суток, внезапно. Клиническая картина зависит от объемов крови, локализации гематомы, темпов формирования. Симптомы следующие:
- резкая головная боль
- угнетенность сознания
- рвота
- судорожные припадки: возникают чаще всего при латеральных гематомах вблизи поверхности полушария
Эти симптомы дают возможность судить о локализации очага, иногда делать прогнозы.
 Медиальные гематомы (кровь изливается в глубокие отделы) проявляются:
Медиальные гематомы (кровь изливается в глубокие отделы) проявляются:
- внезапной потерей сознания
- скорым появлением гемиплегии
- уклонением взгляда в сторону пораженного полушария
- рвотой
- брагикардией
- гипертермией
- различными нарушениями дыхания
- утратой реакции зрачков на свет
- глубокой комой
- угасанием глубоких рефлексов
- явлениями нарастающего угнетения дыхания и гемодинамики
При кровоизлияниях в белое и серое вещество частыми симптомами являются:
- судорожные припадки
- внезапное угнетение сознания
- гемиплегия с низким мышечным тонусом
- патологические стопные симптомы
- астереогноз
- анозогнозия
- нарушение схемы тела и право-левого ориентирования
- психические нарушения (аспонтанность, возбуждение либо абулия)
При кровоизлияниях в мозжечок характерны:
- постепенное усиление боли в затылочной области в комбинации с резким головокружением и повторяющейся рвотой
- часто вынужденное положение головы (наклон в сторону или кзади)
- атаксия при сохраненном сознании
- миоз
- периодичность дыхания
- уклонение в противоположную от пораженного полушария сторону взгляда
- возможна глубокая кома
Диагностика и лечение
Предшествующая травма, характерные клинические признаки дают повод подозревать кровоизлияние в мозг. Однако диагностика на основании только клинической картины приводит к ошибочному диагнозу в 15–20% случаев. Диагноз подтверждается при помощи рентгенологических исследований, выявляющих переломы черепных костей, эхоэнцефалоскопии (показывает смещения срединных мозговых структур), аниографии, магнитно-резонансной и компьютерной томографии, спинномозговой пункции.
Лечение заключается в симптоматической терапии, контроле общих медицинских факторов риска, медикаментозном лечении и хирургическом вмешательстве в зависимости от тяжести и обширности поражения головного мозга.
На сегодняшний день не существует единой тактики лечения, как в терапевтическом, так и хирургическом плане по причине отсутствия достаточного количества клинических испытаний в этой области.
Последствия
Чем дольше больной находится в коматозном состоянии, тем серьезнее прогнозы. Летальный исход в первый месяц при кровотечении в мозг наблюдается у 40 – 60% больных. В первый год велики риски повторных инсультов. В случаях, исключающих летальный исход, в дальнейшем могут наблюдаться очаговые последствия: паралич конечностей, мышц лица, языка, потеря чувствительности половины тела, нарушения психики, расстройства речи, выпадение половины поля зрения. Если не приложить максимум усилий в первый год, когда происходят наиболее благоприятные изменения в состоянии больного, в дальнейшем что-либо изменить будет трудно. На третьем году реабилитации происходят неотвратимые изменения и угасание многих функций человеческого организма.
Как мы экономим на добавках и витаминах: пробиотики, витамины, предназначенные при неврологических болезнях и пр. и мы заказываем на iHerb (по ссылке скидка 5$). Доставка в Москву всего 1-2 недели. Многое дешевле в несколько раз, нежели брать в российском магазине, а некоторые товары в принципе не найти в России.

