Синусовая тахикардия экг признаки
Что такое синусовая тахикардия
Пройти онлайн тест (экзамен) по теме «Сердечные аритмии».
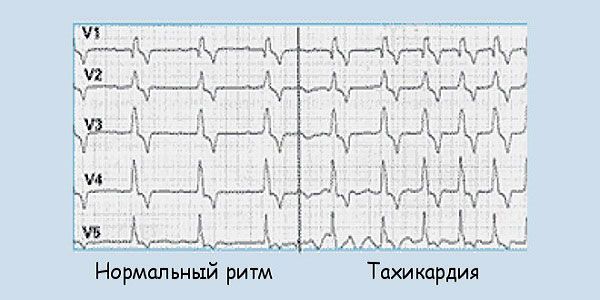
Синусовой тахикардией называется увеличение частоты сердечных сокращений до 90..160 ударов в минуту (при сохранении правильного синусового ритма), что обусловлено повышением автоматизма синоатриального узла.
Синусовая тахикардия бывает физиологической (стрессы, физические нагрузки, чрезмерное потребление кофе, чая) или патологической (экстракардиальные факторы, заболевания сердца).
Физиологическая тахикардия носит временный характер, и после прекращения действия внешних факторов, вызвавших тахикардию, частота сердечных сокращений восстанавливается до нормы (через некоторое время).
Экстракардиальные факторы синусовой тахикардии:
- гипертиреоз;
- лихорадка;
- острая сосудистая недостаточность;
- дыхательная недостаточность;
- анемия;
- действие некоторых лекарственных препаратов.
Заболевания сердца, вызывающие синусовую тахикардию:
ЭКГ-признаки синусовой тахикардии:
- частота сердечных сокращений более 90 ударов в минуту;
- сохраненный правильный синусовый ритм;
- положительный зубец P в отведениях I, II, aVF, V4-V6;
- при выраженной тахикардии возможно укорочение интервала PQ, увеличение амплитуды зубца PI,II,aVF.
Лечение синусовой тахикардии:
- исключение внешних негативных факторов, возбуждающих сердечную деятельность: крепкий чай, кофе, алкоголь, лекарства;
- применение седативных препаратов: настойки валерианы, пустырника, корвалола — 30 капель 3 раза в день;
- стимуляция блуждающего нерва: массаж каротидного синуса, проба Вальсальвы;
- применение бета-блокаторов (пропранолол — 10..40 мг 4 раза в день);
- при выраженной сердечной недостаточности назначаются сердечные гликозиды: дигоксин, дигитоксин (0,25 мг 1-2 раза в день).
Пройти онлайн тест (экзамен) по теме «Сердечные аритмии».
Диагностика тахикардии на ЭКГ
Тахикардия возникает, когда частота сокращений сердца превышает отметку 90 ударов за одну минуту. Современная медицина использует множество методов для определения недуга и причин его появления.
Наиболее важным способом исследования является диагностика тахикардии на ЭКГ. Благодаря электрокардиографии можно получить точную информацию о разновидности аритмии и возможных осложнениях.
Методы постановки диагноза
Количество методов, которые позволяют определить и поставить диагноз тахикардия, достаточно велико. Некоторые из них используются терапевтом во время первичного обследования больного.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Проведение необходимых исследований для определения вида тахикардии и риска появления осложнений входит в обязанности кардиолога. Имеется ввиду, если частота сердечных сокращений участилась вследствие недугов сердца.
Если тахикардия возникла по причине инфекционного заболевания или же отравления, то проводить отдельные детальные обследования не нужно.
Выделяют следующие методы диагностики тахикардии:
| Измерение пульса |
|
| Фонокардиография |
|
| Общий визуальный осмотр | В некоторых случаях благодаря общему визуальному осмотру можно определить проявление некоторых симптомов, которые указывают на основное нарушение, вызвавшее тахикардию.Среди подобных симптомов встречаются следующие: |
- побледнение кожи;
- слабость мышц;
- общее истощение.
Проявление таких нарушений чаще всего свойственно людям, у которых часто возникают длительные приступы тахикардии. Периодическое кислородное голодание приводит к тому, что органы и ткани не могут справиться с хорошим выполнением своих функций. Из-за этого возникает мышечная слабость, и организм начинает плохо усваивать необходимые питательные вещества. Человек теряет вес.
- Во время проведения аускультации, врач слушает шумы сердца. Это происходит в определенных точках передней стенки груди.
- В основном, данный способ применяют для того, чтобы оценить работу клапанов сердца. Но во время тахикардии нормальный ритм сердечных шумов практически не слышен.
- Слушают маятникообразный шум, который характеризуется отсутствием разделения на сердечные тоны. Последние могут быть вовсе неслышны во время фибрилляции желудочков. Это связано с тем, что появление тонов происходит в период наполнения кровью сердечных камер.
- Если же наблюдаются сбои в работе насосной функции, то процесс наполнения не происходит, и шумы не прослушиваются.

Тахикардия на ЭКГ
Самое важное место среди всех методов диагностики тахикардии, занимает электрокардиография. Благодаря ей врач может отследить движение биоэлектрического импульса в проводящей системе сердца, и особенности сокращения разных отделов миокарда.
На полученных данных отчетливо видны ЭКГ-признаки синусовой тахикардии, а также узловой, которые легко различить благодаря данному методу.
Электрокардиография также дает исчерпывающую информацию о возможном появлении осложнений. Подобное исследование назначают всем пациентам с повышенной частотой сердечных сокращений, которые могут быть вызваны нарушениями в работе сердца.
Как проводится процедура
Перед проведением электрокардиографии, пациенту следует знать некоторые особенности подготовки для того, чтобы не допустить неверных результатов ЭКГ.
Не опасна ли суправентрикулярная пароксизмальная тахикардия — ответ тут.
Прежде чем отправиться на процедуру необходимо соблюсти следующие рекомендации:
- не переедать;
- исключить курение и алкоголь;
- исключить употребление лекарств;
- не пить кофе;
- отложить занятия, предполагающие тяжелый труд физического характера.
Во время процедуры пациент должен быть полностью спокойным. Он снимает одежду по пояс и обнажает ноги, после чего ложится на кушетку.
Медсестра, используя специальный раствор, смазывает необходимые места, которые называются отведения. Далее накладываются электроды с разноцветными проводами, присоединенными к аппарату, и снимается кардиограмма. Полученную информацию расшифровывает врач.
Что такое зубцы, отведения и интервалы
Данные на кардиограмме отличаются специальной шифровкой в виде зубцов, отведений и интервалов. Зубцы на электрокардиограмме принято обозначать буквами латинского алфавита (P, Q, R, S, T, U), каждая из которых дает информацию о разных отделах сердца.
Буква P указывает на деполяризацию предсердий, сочетание QRS — на деполяризацию желудочков, Т — реполяризацию желудочков. Зубец, обозначенный буквой U, чаще всего мало выражен. Он может свидетельствовать о реполяризации дистальных участков проводящей системы желудочков.
Различают положительный и отрицательные зубцы. Первые направлены вверх, вторые вниз. Всегда положительным является зубец R, за которым следуют отрицательные Q и S. Запись ЭКГ, в основном, включает 12 отведений.
Среди них выделяют:
- три усиленных однополюсных от конечностей;
- три стандартных отведения (I, II, III);
- шесть усиленных однополюсных грудных.
Если в расположении сердца наблюдается аномальность, или же возникает аритмия, применяют дополнительные однополюсные грудные и двухполюсные отведения.
Когда расшифровывают результаты электрокардиограммы, также измеряют продолжительность интервалов между показателями. Это делают для того, чтобы оценить частоту ритма. По форме и размерам зубцов в том или ином отведении можно судить о характере ритма и электрических явлениях в сердце.
Подобное исследование дает возможность оценить в некоторой степени электрическую активность определенных участков миокарда. Таким образом, благодаря электрокардиограмме можно узнать как функционирует сердце человека в отдельные периоды.
Диагностика
Результаты ЭКГ дают возможность получить детальную информацию о регулярности появления сокращений сердца, их частоте, наличии признаков ишемической болезни. Помимо этого, можно обнаружить источники возбуждения, оценить проводимость импульса и определить положение сердца. На основе этих показаний, кардиолог составляет детальное заключение.
Если наблюдаются характерные нарушения, то предполагают определенную патологию и составляют план дальнейшей диагностики, или же в некоторых случаях ставят уже окончательный диагноз.
О наличии тахикардии будет свидетельствовать такой признак на электрокардиограмме, как сокращение интервала между зубцами. Все зубцы показывает особенности возбуждения того или иного отдела сердца.
Если миокард находится в состоянии покоя, то на ЭКГ это будет видно по прямой горизонтальной линии между зубцами (изолинии). Участки между ними будут сокращаться при наличии тахикардии любого вида.
Тахикардия наджелудочка на ЭКГ видна по характерному сокращению желудочков и предсердий. Будет наблюдаться повышение частоты зубцов P и сокращение расстояния между ними. Ниже будет частота совокупности зубцов QRS, а интервал между ними, напротив, больше. Наблюдается также периодическая смена формы соединения QRS в результате наслоения на него зубцов Р.
На тахикардию указывают также изменения комплекса QRS и исчезновения зубцов Р. При фибрилляции предсердий зубцы P, которые показывают сокращение данных отделов, исчезают. Их заменяют волны F. Для них характерна высокая частота и низкий показатель амплитуды.
Комплекс зубцов QRS указывает на особенности сокращения желудочков, при фибрилляции которых он может пропасть, трансформируясь в «зубья пилы». Делают вывод о наличии тахикардии и в том случае, если зубцы Р наслаиваются на соединение QRS во время высокой частоты сокращений сердца.
Если говорить о разновидностях недуга, то узловая тахикардия на ЭКГ видна по накладыванию зубцов Р на комплекс QRS. В таком случае может наблюдаться возникновение ложного зубца r’ в отведении V1. Расстояние RP не выше 100 мс. Синусовая тахикардия отличается нормальными показателями комплексов P-QRS-T и частотой сердечных сокращений выше 100 ударов за одну минуту.
О причинах тахикардии по ночам мы расскажем в этой статье.
Какие таблетки от тахикардии наиболее эффективны — специалисты расскажут тут.
Благодаря анализу данных, полученных с электрокардиограммы, можно точно определить тип тахикардии, особенности ее развития, а также оценить возможность появления осложнений.
Синусовая брадикардия на экг
ЭКГ при нарушении ритма и проводимости. Синусовая брадикардия, тахикардия
Нарушение ритма сердца возникает вследствие изменения автоматизма синусового узла или других эктопических (гетеротопных) центров автоматизма сердца, нарушения возбудимости, проводимости либо сочетания изменения этих основных функций сердца по механизму re-entry (повторного входа волны возбуждения) или повышения постсистолических осцилляции.
Анализ ЭКГ и заключения в этой главе даются только на основании нарушения ритма и проводимости. Клинический диагноз будет ставиться не во всех наблюдениях, так как большинство видов аритмий полиэтиологичны и клинический диагноз обычно не играет решающей роли в заключении по анализу ритма.
Синусовая брадикардия возникает при пониженном автоматизме синусового узла. Она встречается у здоровых людей при воздействиях физиологических экстракардиальных факторов (ваготония и др.), а у больных вследствие патологических влияний на синусовый узел. На ЭКГ при синусовой брадикардии увеличивается интервал R — R, главным образом за счет интервала Т — Р. Вследствие этого число сердечных сокращений становится меньше 60 в 1 мин. Интервал Р — Q нормальной продолжительности, либо может быть несколько больше, чем в норме (до 0,21 — 0,22 сек.).
Интервал Q — Т увеличивается соответственно урежению частоты ритма. Амплитуда и направление зубцов существенно не меняются.
ЭКГ здоровой женщины Ф. 51 года. Интервал R — R = 1,25 сек. Число сердечных сокращений 48 в 1 мин. Р- Q = 0,16с. QRS — 0,08 с. Q -Т= 0,43 с. Зубец РI,II,III положительный. Ар = +62°. PV1 двухфазный (+-). AQRS= +12°. R, > R. > rIII РI > РIII, PVI — двухфазный (+ -). Зубец RII> RI> RIII. Сегмент RS — Т и зубец Т в отведениях I, II, III, VI без изменений. TV1 отрицательный.
Заключение. Синусовая тахикардия.
Оглавление темы «Функциональные пробы на ЭКГ»:
Что такое синусовая брадикардия
Синусовой брадикардией называется урежение частоты сердечных сокращений менее 60 ударов в минуту (при правильном синусовом ритме), обусловленное снижением автоматизма синусового узла.
Синусовая брадикардия бывает физиологической (у спортсменов с хорошо тренированной сердечнососудистой системой) и патологической.
Экстракардиальные причины синусовой брадикардии:
- гипотиреоз;
- повышенное внутричерепное давление;
- передозировка лекарственных препаратов (сердечные гликозиды, бета-блокаторы, веропамил);
- как результат действия инфекции (грипп. гепатит. сепсис);
- гипотермия.
Интракардиальная форма синусовой брадикардии наблюдается при органическом (функциональном) повреждении синоатриального узла:
ЭКГ-признаки синусовой брадикардии:
- уменьшение частоты сердечных сокращений менее 59 ударов в минуту;
- сохраненный правильный синусовый ритм;
- положительный зубец PI,II,aVF,V4 .
Лечение синусовой брадикардии:
- холинолитики при умеренной брадикардии: настойка белладонны (10 капель 3-4 раза в день), капли Зеленина (35-40 капель 3 раза в день);
- холинолитики при выраженной брадикардии: атропина сульфат (0,1% раствор по 0,5-1 мл 2-3 раза в день подкожно или в/в);
- стимуляторы бета-адренорецепторов миокарда: эфедрин (5% раствор по 1 мл подкожно 2-3 раза в день), алупент (0,05% раствор по 1 мл в/в или в/м 3 раза в день);
- электрокардиостимуляция показана при резко выраженной брадикардии (менее 40 ударов в минуту).
Синусовая брадикардия
Синусовая брадикардия – уменьшение частоты сердечных сокращений до 59-40 в минуту при условии, что сохраняется правильный синусовый ритм.
Причины синусовой брадикардии
Синусовая брадикардия связана со снижением автоматизма синопредсердного узла.
Иногда синусовая брадикардия – вариант нормы. У здоровых людей, а именно у тренированных спортсменов, в состоянии покоя сердце может сокращаться с частотой 40-59 в минуту.
Чаще всего к развитию синусовой брадикардии приводит повышение тонуса блуждающего нерва.
Основные заболевания и состояния, при которых может встречаться синусовая брадикардия:
- инфекционные заболевания (грипп, гепатит, брюшной тиф);
- гипотиреоз (нехватка гормонов щитовидной железы приводит к замедлению проведения электрического импульса);
- гиперкалиемия (избыток калия в организме также провоцирует замедление проведения электрического импульса);
- инфаркт миокарда (в результате ишемии сердечной мышцы угнетается автоматизм синопредсердного узла);
- повышение внутричерепного давления вследствие черепно-мозговой травмы, опухоли мозга, энцефаломенингита, кровоизлияния в мозг (за счет раздражения блуждающего нерва);
- прием некоторых лекарственных препаратов (хинидина, дигиталиса, верапамила, атенолола, метопролола);
- отравление химическими веществами (свинцом, никотином).
Клиническая картина, симптомы синусовой брадикардии
Здоровые тренированные спортсмены могут даже не замечать, что у них пульс ниже нормы, и не предъявлять никаких жалоб.
Симптомами синусовой брадикардии могут быть:
- головокружение, потемнение в глазах. обморочные состояния;
- усталость;
- одышка ;
- боли в грудной клетке;
- общая слабость.
Диагностика синусовой брадикардии
Заподозрить синусовую брадикардию очень просто – для этого необходимо посчитать частоту пульса. Если пульс ритмичный, но его частота снижена до 40-59 в минуту, можно думать о синусовой брадикардии.
А подтвердить синусовую брадикардию можно при помощи электрокардиографии.
Если на ЭКГ сохраняется правильный синусовый ритм (правильное чередование зубца Р и комплекса QRS-T во всех отведениях) и число сокращений в минуту составляет 40-59, это подтверждает наличие синусовой брадикардии.
Иногда синусовая брадикардия – преходящее состояние. И чтобы зафиксировать приступы синусовой брадикардии, необходимо записывать электрокардиограмму в течение длительного времени. В этом случае поможет холтеровское мониторирование. В течение суток пациент ведет нормальный для себя образ жизни, а специальный прибор записывает его ЭКГ. Если за это время будут приступы синусовой брадикардии, холтеровский монитор обязательно зафиксирует их.
Лечение синусовой брадикардии
Если помимо синусовой брадикардии не определяется другой патологии, отсутствуют какие-либо жалобы, человек здоров и физически тренирован, тогда лечения данное состояние не требует.
В большинстве случаев синусовая брадикардия – симптом, последствие другого заболевания. Поэтому для ликвидации синусовой брадикардии необходимо лечить первичное заболевание.
- При инфекционных заболеваниях необходимо проводить дезинтоксикационную терапию, следить за общим состоянием больного, электролитным составом крови, чтобы не допускать развития осложнений.
- При отравлении никотином, свинцом нужно провести дезинтоксикационную терапию, связать попавший в организм яд, помочь организму вывести химические вещества.
- При гипотиреозе необходима заместительная терапия левотироксином.
- При гиперкалиемии назначают мочегонные средства, которые выводят из организма избыток калия.
- При повышенном внутричерепном давлении необходимо индивидуально подойти к лечению основного заболевания.
- В некоторых случаях синусовая брадикардия – побочное явление употребления лекарственных препаратов, способных урежать сердечный ритм (например, бета-адреноблокаторов – атенолола, метопролола). В таком случае нужно лишь немного уменьшить дозу препарата – и нормальная частота сердечных сокращений будет обеспечена.
Если же причина синусовой брадикардии – проблемы с проведением сердечных импульсов вследствие изменений в самом сердце, может понадобиться имплантация кардиостимулятора. Этот прибор вводится под кожу и помогает регулировать сердечный ритм, обеспечивая нормальную частоту сердечных сокращений.
Кардиостимулятор также понадобится в случае частых обморочных состояний, ведь в эти периоды возрастает риск внезапной остановки сердца.
В любом случае диагностировать ведущую причину и подобрать оптимальную тактику лечения сможет лишь опытный врач. Поэтому не стоит пренебрегать своим здоровьем: если у вас редкий пульс, нужно проконсультироваться с врачом.



