Тест хроническое легочное сердце
Это видео недоступно.
Очередь просмотра
Очередь
YouTube Premium
Что такое легочное сердце?
Хотите сохраните это видео?
Пожаловаться на видео?
Выполните вход, чтобы сообщить о неприемлемом контенте.
Понравилось?
Не понравилось?
http://o-gipertonii.znaju-kak.com — Здесь самые эффективные натуральные средства от гипертонии!
Легочное сердце – это увеличение в размере правых отделов сердца, которое возникает вследствие высокого давления в малом кругу циркуляции крови (легочная артерия). Эта патология зависит от состояния бронхо-легочной системы.
Давление может увеличиться резко, тогда стенки правых отделов сердца стремительно деформируются. И вследствие этого миокард в данной области теряет способность сокращаться с полной силой. А это нужно для того, чтобы легочная артерия получила новую порцию венозной крови.
Так как правый желудочек не вытолкнул всю кровь, то ее часть остается в его полости. Далее поступает новая кровь и стенки начинают растягиваться. Легочное сердце может протекать и не так стремительно, например, если показатель давления постепенно увеличивается. В этом случае орган приспосабливается к таким обстоятельствам, и происходит разрастание миокарда.
Клетки в этот период активно растут. За счет утолщения, мышца начинает работать мощнее, чтобы обеспечить циркуляцию крови. Правые отделы сердца увеличиваются за счет наслоения новых клеток. Немалую роль в развитии такой патологии играет тканевая гипоксия.
Хроническое легочное сердце – это патология, которая развивается из-за сопутствующего заболевания, поражающего структуру или нарушающего функционирование легких. Но следует отметить, что эта патология не возникает из-за врожденных аномалий и заболеваний, связанных с левыми полостями сердца.
При этом хроническое легочное сердце возникает еще и по причине сбоев в респираторном газообмене. Можно сделать вывод, что легочное сердце – это комплексное нарушение, которое включает несколько нарушений, а именно:
• Гипертрофию сердечной мышцы;
• Расширение полостей сердца с правой стороны: правого предсердия и правого желудочка;
• Сердечную недостаточность, локализующуюся в правом желудочке;
• Гипертензию легочной артерии.
Характерно для хронической формы заболевания то, что все эти признаки не развиваются вместе. От одного нарушения до развития другого могут пройти годы.
Основной причиной легочного сердца является гипертензия, то есть высокое давление в малом кругу циркуляции крови (от этого нарушения страдает легочная артерия). Если есть такое нарушение, то проявление остальных патологических процессов обязательно начнется.
Все заболевания, которые вызывают легочное сердце, можно разделить на 3 основных группы: патологии бронхо-легочной системы, патологии и деформации грудной клетки и патологии легочной артерии и других сосудов.
Острое течение легочного сердца начинается:
1. Когда легочная артерия поражена тромбоэмболией. При этом артерия закупорена сгустком крови. Тромб может образоваться в любом сосуде и по ходу кровотока он доходит до сердца. Когда тромб закрепляется в одном из ответвлений артерии, то давление в малом кругу быстро повышается. Непосредственно легочная артерия редко блокируется тромбом, так как эта артерия достаточно большая для этого.
Легочное сердце как осложнение муковисцидоза у детей г. Белгорода Текст научной статьи по специальности « Клиническая медицина»
Аннотация научной статьи по клинической медицине, автор научной работы — Романова Т. А., Гомзякова А. И., Ковалёва Н. В.
В статье представлена информация о выявляемости детей с муковисцидозом в г. Белгороде и Белгородской области. Обследовано 24 ребенка в возрасте от 0 до 18 лет. В процессе проведённой работы установлено, что ЭКГ-признаками (электрокардио-графическими) лёгочного сердца были: нарушения ритма сердца, нарушение процессов реполяризации, изменения в миокарде метаболического характера.
Похожие темы научных работ по клинической медицине , автор научной работы — Романова Т. А., Гомзякова А. И., Ковалёва Н. В.
Текст научной работы на тему «Легочное сердце как осложнение муковисцидоза у детей г. Белгорода»
УДК [616.24:616.37] — 056.7 ЛЕГОЧНОЕ СЕРДЦЕ КАК ОСЛОЖНЕНИЕ МУКОВИСЦИДОЗА У ДЕТЕЙ Г. БЕЛГОРОДА
ТА РОМАНОВА1 А.И. ГОМЗЯКОВА1 Н.В. КОВАЛЁВА2
Белгородский государственный национальный исследовательский университет
Детская областная клиническая больница, г. Белгород
В статье представлена информация о выявляемости детей с муковисцидозом в г. Белгороде и Белгородской области. Обследовано 24 ребенка в возрасте от О до 18 лет. В процессе проведённой работы установлено, что ЭКГ-признаками (электрокардиографическими) лёгочного сердца были: нарушения ритма сердца, нарушение процессов реполяризации, изменения в миокарде метаболического характера.
Ключевые слова: муковисцидоз, потовый тест, хроническое легочное сердце, бронхообструктивный синдром.
Введение. Муковисцидоз — одно из самых распространенных аутосомно-рецессивных генетических заболеваний с тяжелым течением и высоким риском летального исхода в раннем детском возрасте. Заболевание является важной медико-социальной проблемой большинства стран, включая Российскую Федерацию (РФ). Ранняя диагностика заболевания с использованием современных методов лечения в специализированных центрах позволяет предотвратить раннее появление осложнений, улучшить нутритивный статус и качество жизни ребенка с муковисцидозом.
Муковисцидоз — наследственное заболевание, характеризующееся системным поражением эк-зокринных желез (внешней секреции) и проявляющееся тяжелыми нарушениями функций органов дыхания, желудочно-кишечного тракта и других органов и систем [4].
По различным данным заболевание встречается с частотой от 1:2500 до 1:8000 новорожденных, что свидетельствует о значительной распространенности носительства соответствующего гена.
1. Осветить выявляемость больных муковисцидозом в Белгороде и области.
2. Выявить изменения на электрокардиограмме (ЭКГ) у детей с хроническим легочным сердцем.
3. Оценить значение ранней диагностики и своевременно начатого лечения для снижения частоты обострения бронхолегочного процесса и компенсации развития легочного сердца.
Материалы и методы: проведен ретроспективный анализ 24 амбулаторных карт детей, находящихся на диспансерном учебе у пульмонолога Областного государственного бюджетного учреждения здравоохранения «Детская областная клиническая больница» (ОГБУЗ «ДОКБ»). Учитывались пол, возраст ребенка на момент установления диагноза «муковисцидоз», анамнестические данные, клинические проявления заболевания, результаты лабораторно-инструментальных методов исследования, частота развития осложнений.
Результаты и обсуждение. На сегодняшний день под наблюдением находится 24 больных ребенка. Из них 12 мальчиков и 12 девочек. Это говорит о том, что заболевание развивается в равной степени у обоих полов (рис. 1).
Сравнительная характеристика заболеваемости у мальчиков и девочек
Рис. 1. Сравнительная характеристика заболеваемости у мальчиков и девочек
На начало 2014 г. средний возраст больных составил 8 лет. Три пациента, что составило 12,5%, превысили 15-летний возрастной рубеж.
В результате неонатального скрининга диагноз муковисцидоз поставлен 10 больным, что составило 41,7%.
В ОГБУЗ «ДОКБ» обследуются все дети с упорным, торпидным к традиционной терапии брон-хообструктивным синдромом, двухсторонними хроническими бронхолёгочными процессами, с пневмониями, отличающимися затяжным течением, в особенности с высевом синегнойной палочки, ате-лектазированием, дети с хроническим синуситом, прежде всего с полипозным.
Пилокарпиновый тест проводится всем больным с синдромом нарушенного кишечного всасывания, признаками цирроза печени, пациентам с мекониальным илеусом и его эквивалентами, детям с частыми и затяжными течениями острого респираторного заболевания (ОРЗ). Каждый положительный потовый тест проводится повторно специально обученным врачом пульмонологом [1].
Наибольшее число положительных пилокарпиновых тестов, проведённых в группах риска по муковисцидозу, было получено среди пациентов с бронхообструктивным синдромом (12 человек -50%), который отличался плохой обратимостью, упорством течения, требовал проведения антибактериальной терапии. У этих детей подозрение на муковисцидоз возникло в связи с затяжным течением ОРЗ, осложнившимся бронхитом.
У 4 из них (16,7%) бронхообструктивный синдром сочетался со стеатореей.
У 10 детей (41,7%) основанием для проведения потового теста были признаки экзокринной панкреатической недостаточности: стеаторея, учащенный, обильный, зловонный стул, отсутствие долженствующих возрастных прибавок массы. Из них у 3 больных признаки экзокринной недостаточности сочетались с фиброзом печени, у 1 — с мекониальным илеусом.
2 ребенка (8,3%) переехали в Белгородскую область с уже установленным диагнозом.
У 12 (50%) детей обследование на содержание электролитов в потовой жидкости было проведено в связи с распространённым гнойным бронхолегочным процессом. У всех детей с признаками панкреатической недостаточности диагноз был установлен в раннем возрасте (рис. 2).
Преобладающая симптоматика на момент установления диагноза
□ Другие признаки поражения ЖКТ
Рис. 2. Преобладающая симптоматика на момент установления диагноза
К сожалению, говорить о ранней диагностике муковисцидоза не приходиться так как у 5 детей, (20,8%) диагноз был установлен в возрасте старше 3 лет (табл. 1), 1 пациент был старше 15 лет (4,2%). В клинической картине у этих больных ведущим являлся хронический бронхолегочный процесс. Нутритивный статус страдал в меньшей степени (рис. 3).
Распределение больных муковисцидозом по сроку диагностики заболевания
По скринингу До 3 лет 3-15 лет Старше 15 лет Всего
Количество больных 10 (41,7%) 8 (33,3%) 5 (20,8%) 1 (4,2%) 24 (100%)
Возраст детей на момент установления диагноза
■При скрининге ■До 3-х лет
□От 3-х до 15 лет □Старше 15 лет
Рис. 3. Возраст детей на момент установления диагноза
Пилокарпиновый тест проводился с помощью анализатора «Нанодакт». Результаты были хорошо сопоставимы. Прибор позволяет производить диагностику муковисцидоза в первые дни жизни. Уникальная методика анализа исключает отдельную фазу сбора пота и позволяет проводить анализ в течение нескольких минут. Преимущество данного метода состоит в том, что для получения надежных результатов требуется небольшое количество потовой жидкости (только 3 микролитра пота) [1].
В современных условиях диагностика считается завершённой после генетического исследования.
Для более углубленного обследования и коррекции лечения дети, больные муковисцидозом, направляются в отделение медицинской генетики РДКБ (Российская детская клиническая больница) и отделение аллергологии и пульмонологии НЦ ЗД РАМН (Научный центр здоровья детей Российской академии медицинских наук) г. Москвы.
При необходимости, в период обострения бронхолёгочного процесса дети, больные муковисцидозом направляются на стационарное лечение в педиатрическое отделение № 1 и педиатрическое отделение № 2 ОГБУЗ «ДОКБ», где проходят полное обследование и лечение в соответствии с требованиями медико-экономических стандартов.
Среди детей с муковисцидозом существенно преобладали больные со смешанными формами заболевания: 23 ребенка, что составило 95,8% и 1 ребенок (4,2%) имел кишечную форму заболевания.
У 2-х больных со смешанной формой отмечались признаки цирроза печени с формированием портальной гипертензии, у 3 детей имел место клинически значимый хронический полисинусит.
Почти у всех детей, находившихся под наблюдением, имелись признаки поражения бронхоле-гочной системы: длительный навязчивый кашель (23 человека — 95,8%), перкуторно легочной звук с коробочным оттенком (9 человек — 37,5%), аускультативно в легких отмечалось жесткое дыхание (21 человек — 87,5%), единичные хрипы (6 человек — 25%).
На рентгенограмме у 15 детей, что составило 62,5%, отмечалось сочетание признаков: усиление легочного рисунка, повышение воздушности легочных полей. Из них у 2-х детей — бронхоэктазы, у 2-х детей поперечник сердца несколько расширен.
У 5 детей, что составило 20,8%, имелись изолированные проявления в виде усиления легочного рисунка.
На рентгенограммах у 4 детей, что составило 16,7%, изменений не выявлено.
У 1 пациента с преимущественно кишечной формой муковисцидоза при глубоком клиническом анализе и обследовании можно было отметить появление редкого кашля с выделением слизи-сто-гнойной мокроты при наслоении ОРЗ, периодические боли в животе и признаки стеатореи.
Каждый ребёнок с момента постановки диагноза наблюдается врачом педиатром по месту жительства и пульмонологом ОГБУЗ «ДОКБ», которые хорошо знакомы с особенностями течения заболевания у данного больного, находятся в хорошем контакте с его родителями и ближайшим окружением, могут объективно оценить социальные условия жизни и микроклимат семьи больного, что во многом определяет успех проводимой терапии [2].
Каждый больной при стабильном состоянии не реже 1 раза в квартал приглашается на приём для клинического обследования и контроля за правильностью проведения базисной терапии.
При стабильном состоянии больного и отсутствии признаков прогрессирования заболевания не реже 2 раз в год производится параклиническое обследование [6]:
— клинический анализ крови с определением количества тромбоцитов, длительности кровотечения, свёртываемости крови, протромбинового индекса, глюкоза крови, общий анализ мочи, ко-прология;
— биохимические исследования — протеинограмма, мезенхимальные и печёночные пробы, амилаза;
— уровень иммуноглобулинов, в т.ч. специфические IgE к Aspergillus, ЦИК (циркулирующие иммунные комплексы);
— бактериологическое исследование мокроты на флору (с количественной оценкой и анти-биотикограммой), а также люминесцентная микроскопия и посев на микобактерии туберкулёза;
— исследование функции внешнего дыхания с проведением фармакологических тестов, определение сатурации кислорода;
— УЗИ (ультразвуковое исследование) органов брюшной полости;
— рентгенограмма органов грудной клетки;
— ЭКГ, ЭХО-КГ (эхокардиография).
По показаниям осуществляется компьютерная томография лёгких, пневмосцинтиграфия, а при показателях ОФВ1 i Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
При обследовании детей с хроническим легочным сердцем имеются изменения на ЭКГ:
— синусовые тахи- и брадиаритмии — 6;
— повышение электрической активности правого предсердия — 2;
— повышение электрической активности левого желудочка — 1;
— выраженные нарушения процессов реполяризации в миокарде — 1;
— миграция водителя ритма — 1;
— ваготонический зубец Т — 1;
— изменения в миокарде метаболического характера — 1. На ЭХО-КГ этих детей:
— гиподинамическая реакция миокарда;
— фаза относительной компенсации.
Все дети получают необходимую терапию, направленную на улучшение дренажной функции бронхов, коррекцию нарушений желудочно-кишечного тракта, а также препараты, предназначенные для снижения риска развития и коррекции уже имеющихся осложнений.
1. Таким образом, мероприятия по оказанию медицинской помощи детям с муковисцидозом в г. Белгороде и области позволили повысить выявляемость больных с данной патологией.
2. У детей с хроническим легочным сердцем при муковисцидозе на ЭКГ отмечаются признаки нарушения ритма сердца, процессов реполяризации, а также изменения в миокарде метаболического характера.
3. Вследствие ранней диагностики и своевременно начатого лечения удалось добиться длительной ремиссии, снизить частоту обострений бронхолегочного процесса и компенсировать в дальнейшем развитие легочного сердца.
1. Капранов Н.И. Муковисцидоз. Ранняя диагностика и лечение // Актуальные вопросы медицины. -М., 2011. — С. 101.
2. Капранов Н.И.. Муковисцидоз (Современные достижения и актуальные проблемы) // Методические рекомендации. — М. — 2008. — С 124.
3. Капранов Н.И., Каширская Н.Ю. Муковисцидоз (Современные достижения и актуальные проблемы) / / Методические рекомендации. — М. — 2011. — С. 92.
4. Клинические рекомендации по ведению детей с муковисцидозом // XVII Съезд педиатров России «Актуальные проблемы педиатрии» 15.02.20013. — С. 17.
5. Мизерницкий Ю.Л., Царегородцев А.Д. Пульмонология детского возраста: проблемы и решения. Выпуск 10. — М., 2010. — С. 107-122.
6. Приказ № 841 от 13.12.2006 г. «Об утверждении стандарта медицинской помощи больным кистоз-ным фиброзом (при оказании специализированной помощи)». — С. 6.
PULMONARY HEART DISEASE AS A COMPLICATION OF CYSTIC FIBROSIS
T.A. ROMANOVA1 A.I. GOMZYAKOVA1 N.V. KOVALEVA2
The article provides information about the children’s detection with cystic fibrosis in Belgorod and Belgorod region. We tested 24 children aged from 0 to 18 years. In the process of the work it was founded that ECG signs (electrocardiographic) pulmonary heart disease were: cardiac arrhythmias, impaired repolarization, changes in myocardial metabolic nature.
1) Belgorod National Research University
2) Children’s Regional Clinical Hospital Belgorod
Keywords: cystc fibrosis, sweat test, chronic pulmonary heart, bronchial obstruction.
Хроническое легочное сердце: причины, симптомы и лечение
Под понятием «хроническое легочное сердце» объединяется ряд состояний, при которых в течение нескольких лет формируется легочная артериальная гипертензии и правожелудочковая недостаточность. Данное состояние существенно отягощает течение многих хронических бронхолегочных и кардиологических патологий и может приводить больного к инвалидизации и летальному исходу.
Причины, классификация и механизм развития
В зависимости от причин, вызывающих развитие легочного сердца, выделяется три формы данного патологического состояния:
- бронхолегочная;
- торакодиафрагмальная;
- васкулярная.
Кардиологи и пульмонологи выделяют три группы патологических состояний и заболеваний, которые способны приводить к развитию хронического легочного сердца:
- I группа: поражения бронхолегочного аппарата (хронический бронхит, пневмокониоз, бронхоэктатическая болезнь, легочный фиброз при туберкулезе легких, высотная гипоксемия, саркоидоз, бронхиальная астма, дерматомиозит, системная красная волчанка, муковисцидоз, альвеолярный микролитиаз, бериллиоз и др.);
- II группа: заболевания, сопровождающиеся патологическим нарушением подвижности грудной клетки (кифосколиоз, истощение, торакопластика, синдром Пиквика, ожирение, плевральный фиброз, болезнь Бехтерева, нервно-мышечные заболевания и др.);
- III группа: заболевания, приводящие к вторичным поражением сосудов легких (эмболии на фоне внелегочных тромбозов, легочная гипертензия, васкулиты, аневризмы со сдавливанием легочных сосудов, шистосомоз, легочный тромбоз, опухоли средостения, узелковый периартериит).
В течении этого патологического состояния выделяют три стадии. Перечислим их:
- доклиническая: может выявляться только после проведения инструментального диагностического исследования, проявляется признаками транзиторной артериальной гипертензии и симптомами перегрузки правого желудочка;
- компенсированная: сопровождается гипертрофией правого желудочка и постоянной легочной гипертензией, больного обычно беспокоят симптомы основного заболевания, признаков сердечной недостаточности не наблюдается;
- декомпенсированная: у больного появляются признаки правожелудочковой недостаточности.

По данным статистики ВОЗ, наиболее часто хроническое легочное сердце провоцируется такими заболеваниями:
- хронические инфекционные заболевания бронхиального дерева;
- бронхиальной астма (II-III стадии);
- пневмокониоз;
- эмфизема легких;
- поражение легочной ткани паразитами;
- тромбоэмболическая болезнь;
- деформации грудной клетки.
В 80% случаев к формированию легочного сердца приводит легочная гипертензия, вызываемая заболеваниями дыхательной системы. При торакодиафрагмальной и бронхолегочной форме данной патологии происходит заращение просвета сосудов соединительной тканью и микротромбами, сдавление легочных артерий и вен в зонах опухолевых или воспалительных процессов. Васкулярные формы легочного сердца сопровождаются нарушением кровотока, спровоцированного закупориванием легочных сосудов эмболами и воспалительным или опухолевым инфильтрированием сосудистых стенок.
Такие структурные изменения артерий и вен малого круга кровообращения приводят к существенной перегрузке правого отдела сердца и сопровождаются увеличением размеров мышечной оболочки сосудов и миокарда правого желудочка. В стадии декомпенсации у больного начинают появляться дистрофические и некротические процессы в миокарде.
Симптомы
В стадии компенсации хроническое легочное сердце сопровождается выраженными симптомами основного заболевания и первыми признаками гиперфункции и гипертрофии правых отделов сердца.
В стадии декомпенсации легочного сердца у больных появляются такие жалобы:
- одышка, усиливающаяся при физической нагрузке, вдыхании холодного воздуха и попытках лечь;
- цианоз;
- боли в области сердца, которые возникают на фоне физической нагрузки и не купируются приемом Нитроглицерина;
- резкое снижение толерантности к физическим нагрузкам;
- тяжесть в ногах;
- отеки на ногах, усиливающиеся к вечеру;
- набухание шейных вен.
При прогрессировании хронического легочного сердца у больного развивается стадия декомпенсации, и появляются абдоминальные расстройства:
- сильные боли в области желудка и в правом подреберье;
- метеоризм;
- тошнота;
- рвота;
- формирование асцита;
- уменьшение количества мочи.
При выслушивании, перкуссии и пальпации сердца определяется:
- глухость тонов;
- гипертрофия правого желудочка;
- дилатация правого желудочка;
- выраженная пульсация слева от грудины и в эпигастральной области;
- акцент II тона в области легочной артерии;
- диастолический шум после II тона;
- патологический III тон;
- правожелудочковый IV тон.
При тяжелой дыхательной недостаточности у больного могут появляться различные церебральные расстройства, которые могут проявляться повышенной нервной возбудимостью (психоэмоциональное возбуждение вплоть до агрессивности или психоза) или подавленностью, нарушениями сна, вялостью, головокружениями и интенсивными головными болями. В некоторых случаях данные нарушения могут завершаться эпизодами судорог и обмороками.
Тяжелые формы декомпенсированного легочного сердца могут протекать по коллаптоидному варианту:
- тахикардия;
- головокружение;
- резкое снижение артериального давления;
- холодный пот.
Диагностика
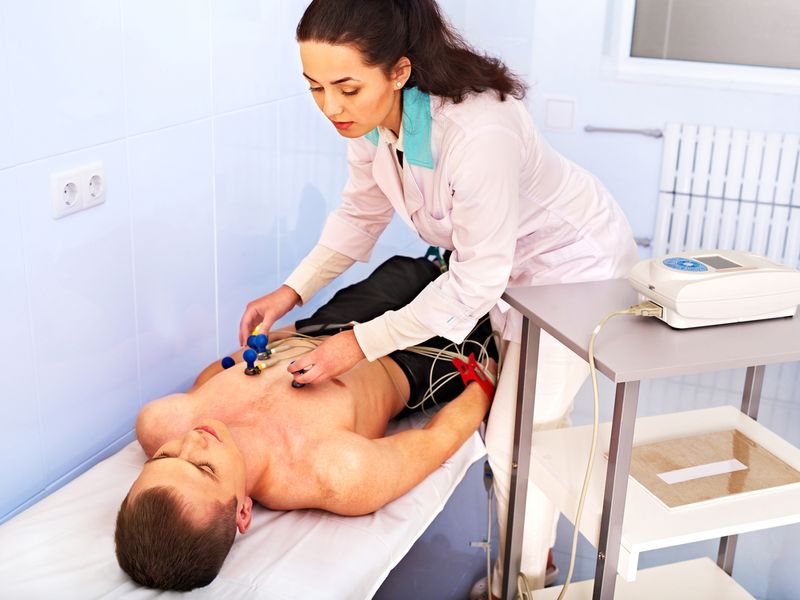
Больные с подозрением на хроническое легочное сердце должны получить консультацию у пульмонолога и кардиолога и пройти такие виды лабораторной и инструментальной диагностики:
- клинический анализ крови;
- ЭКГ;
- рентгенография;
- ЭХО-кардиография;
- легочная ангиография;
- катетеризация правых отделов сердца;
- спирография;
- спирометрия;
- тесты на диффузную способность легких;
- пневмотахиграфия и др.
Лечение
Основные цели при лечении больных с хроническим легочным сердцем направлены на устранение правожелудочковой недостаточности и легочной гипертензии. Также оказывается активное воздействие на основное заболевание бронхолегочной системы, которое повлекло за собой развитие данной патологии.
Для коррекции легочной артериальной гипоксемии применяются:
- бронхолитические средства (Беротек, Вентолин, Серевент, Теопек);
- ингаляции кислородом;
- антибиотики.
Эти методы лечения способствуют уменьшению гиперкапнии, ацидоза, артериальной гипоксемии и снижению артериального давления.
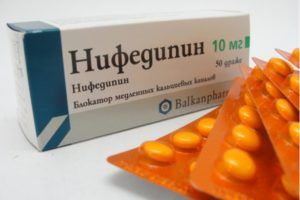 Для коррекции сопротивления легочных сосудов и снижения нагрузки на правые отделы сердца применяются:
Для коррекции сопротивления легочных сосудов и снижения нагрузки на правые отделы сердца применяются:
- антагонисты калия (Дилтиазем, Нифедипин, Лаципил, Ломир);
- ингибиторы АПФ (Каптоприл, Квинаприл, Эналаприл, Раимприл);
- нитраты (Изосорбид динитрат, Изосорбид-5-мононитрат, Монолонг, Оликард);
- альфа1-адреноблокаторы (Ревокарин, Дальфаз, Фокусин, Заксон, Корнам).
Применение этих препаратов на фоне коррекции легочной артериальной гипоксемии проводится под постоянным контролем функционального состояния легких, показателей артериального давления, пульса и давления в легочных артериях.
Также в комплекс терапии хронического легочного сердца могут включаться препараты для коррекции агрегации тромбоцитов и геморрагических нарушений:
- низкомолекулярные гепарины (Фраксипарин, Аксапаин);
- периферические вазодилататоры (Вазонит, Трентал, Пентоксифиллин-Акри).
При декомпенсированном хроническом легочном сердце и правожелудочковой недостаточности больному может рекомендоваться прием сердечных гликозидов (Строфантин К, Дигоксин, Коргликон), петлевых и калийсберегающих диуретиков (Торасемид, Лазикс, Пиретанид, Спиронолактон, Альдактон, Амилорид).
Прогноз успешности лечения хронического легочного сердца в большинстве случаев зависит от степени тяжести основного заболевания. 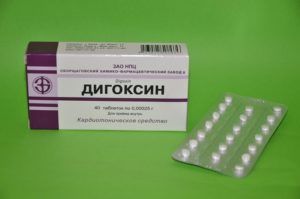 При наступлении стадии декомпенсации пациентам требуется решать вопрос о присвоении группы инвалидности и рациональном трудоустройстве. Наиболее тяжело поддаются лечению больные с повторными тромбоэмболиями легочных артерий и первичной легочной гипертензией: при декомпенсированном легочном сердце, сопровождающемся нарастающей правожелудочковой недостаточностью, продолжительность их жизни составляет от 2,5 до 5 лет.
При наступлении стадии декомпенсации пациентам требуется решать вопрос о присвоении группы инвалидности и рациональном трудоустройстве. Наиболее тяжело поддаются лечению больные с повторными тромбоэмболиями легочных артерий и первичной легочной гипертензией: при декомпенсированном легочном сердце, сопровождающемся нарастающей правожелудочковой недостаточностью, продолжительность их жизни составляет от 2,5 до 5 лет.



