Тяжело вздохнуть глубоко хочется
Трудно сделать полный вдох — о чем это может говорить?
Когда трудно сделать полный вдох в первую очередь возникает подозрение на патологию легких. Но такой симптом может указывать на осложненное течение остеохондроза. Поэтому при появлении проблем с дыханием необходимо обратиться к врачу.
Причины затрудненного дыхания при остеохондрозе
Одышка, невозможность сделать полноценный вдох – характерные признаки шейного и грудного остеохондроза. Патология в позвоночнике возникает по разным причинам. Но наиболее часто развитие дегенеративных процессов провоцируют: малоподвижный образ жизни, выполнение работы, связанной с повышенной нагрузкой на спину, нарушение осанки. Воздействие этих факторов на протяжении многих лет негативно сказывается на состоянии межпозвоночных дисков: они стают менее эластичными и прочными (позвонки сдвигаются в сторону околопозвоночных структур).
Если остеохондроз прогрессирует, в разрушительные процессы вовлекаются костные ткани (появляются остеофиты на позвонках), мышцы и связки. Со временем образовывается протрузия или грыжа диска. При локализации патологии в шейном отделе позвоночника сдавливаются нервные корешки, позвоночная артерия (через нее поступает кровь и кислород к головному мозгу): появляется боль в шее, чувство нехватки воздуха, тахикардия.
При разрушении межпозвоночных дисков и смещении позвонков в грудном отделе позвоночника меняется строение грудной клетки, раздражается диафрагмальный нерв, ущемляются корешки, которые отвечают за иннервацию органов дыхательной и сердечно-сосудистой системы. Внешним проявлением таких процессов становится боль, усиливающаяся при попытке сделать глубокий вдох, нарушение работы легких и сердца.
Особенности проявления остеохондроза
Клиническое проявление шейного и грудного остеохондроза разное. На первых стадиях развития он может протекать бессимптомно. Нехватка воздуха и боль в груди при глубоком дыхании, возникают по мере прогрессирования заболевания. Одышка может беспокоить как днем, так и ночью. Во время сна она сопровождается храпом. Сон больного становится прерывистым, вследствие чего он просыпается уставшим и разбитым.
Помимо дыхательных расстройств, при остеохондрозе появляются:
- боль между лопатками;
- учащенное сердцебиение;
- скованность движений рук;
- головные боли (наиболее часто – в затылочной области);
- онемение, затекание шеи;
- головокружения, обмороки;
- тремор верхних конечностей;
- посинение кончиков пальцев.
Нередко такие признаки остеохондроза воспринимают за патологию легких или сердца. Однако отличить истинные нарушения в работе этих систем от заболевания позвоночника можно по наличию других симптомов.
| Причина затрудненного дыхания | Признаки, не характерные для шейного и грудного остеохондроза | |
| Заболевания легких | Бронхит, пневмония | Отделение мокроты с примесями крови или гноя, чрезмерная потливость, высока температура (не всегда), хрипы, посвистывание в легких |
| Туберкулез | Кровохарканье, легочное кровотечение, снижение веса, субфебрильная температура, повышенная утомляемость во второй половине дня | |
| Патологии сердечно-сосудистой системы | Стенокардия | Бледность лица, холодный пот. Дыхание восстанавливается после отдыха, приема сердечных препаратов |
| Тромбоэмболия легочной артерии | Падение артериального давления, синюшность кожи частей тела, расположенных выше пояса, повышенная температура тела | |
| Злокачественные образования в органах грудной клетки | Опухоль легкого или бронхов, плевры, микседема сердечной мышцы | Внезапная потеря веса, высока температура, увеличение подмышечных лимфоузлов |
Самостоятельно понять почему не получается сделать глубокий вдох сложно. Но в домашних условиях можно сделать следующее:
- принять положение сидя, задержать дыхание на 40 секунд;
- попытаться задуть свечу на расстоянии 80 см.
Если тесты не удалось пройти, это указывает на нарушения в работе дыхательной системы. Для постановления точного диагноза необходимо обратиться к врачу.
Проблемы с дыханием: диагностика, лечение
Выяснить, почему трудно сделать полноценный вдох может только врач, после того как больной пройдет комплексное обследование. В него входит:
Исследование органов грудной клетки. Назначают:
- УЗИ сердца;
- ЭКГ;
- электромиографию;
- флюорографию легких.
Диагностика позвоночника. Она включает:
- рентгенографию;
- контрастную дискографию;
- миелографию;
- компьютерную или магнитно-резонансную томографию.
Если в ходе обследования не было выявлено серьезных патологий внутренних органов, но были обнаружены признаки остеохондроза, нужно лечить позвоночник. Терапия должна быть комплексной и включать медикаментозное и немедикаментозное лечение.
При терапии медикаментозными препаратами назначают:
Обезболивающие и сосудорасширяющие средства. Принцип их действия:
- ускоряют приток крови и кислорода к головному мозгу, тканям пораженного отдела позвоночника;
- уменьшают спазмы сосудов, болевой синдром;
- улучшают обмен веществ.
Хондропротекторы – принимают для того, чтобы:
- восстановить эластичность межпозвоночных дисков;
- предотвратить дальнейшее разрушение хрящевой ткани.
Нестероидные противовоспалительные препараты. Эффект от применения:
- уменьшаются боли;
- исчезает воспаление, отечность тканей в месте пережатия кровеносных сосудов и корешков спинного мозга;
Миорелаксанты – помогают:
- снять напряжение мышц;
- восстановить двигательную функцию позвоночника.
Дополнительно назначают прием витаминов. В тяжелых ситуациях рекомендуют ношение воротника Шанца: он поддерживает шею, уменьшая тем самым давление на корешки и сосуды (ощущение нехватки воздуха возникает не так часто).
Неотъемлемой частью комплексного лечения позвоночника является применение вспомогательных лечебных процедур. Основные цели такой терапии:
- снизить выраженность болевого синдрома;
- укрепить мышечный корсет;
- устранить проблемы с дыханием;
- стимулировать обменные процессы в пораженных тканях;
- предупредить обострение боли.
Немедикаментозное лечение остеохондроза включает:
- иглоукалывание – улучшает ток крови, блокирует патологические импульсы периферической нервной системы;
- электрофорез – расслабляет мышцы, расширяет сосуды, оказывает успокаивающее действие;
- магнитотерапию. Она способствует улучшению мозгового кровообращения, насыщению миокарда кислородом (нормализуется деятельность органов грудной клетки, исчезает одышка);
- ЛФК и дыхательную гимнастику. Эффект от занятий: укрепляется сердечно-сосудистая и дыхательная система;
- массаж – ускоряет приток крови и кислорода к головному мозгу и органам грудной клетки, расслабляет мышцы, нормализует обмен веществ.
Постоянная нехватка воздуха при остеохондрозе может привести к развитию бронхиальной астмы, возникновению воспаления сердечной мышцы. В тяжелых случаях патология шейного или грудного отдела позвоночника становится причиной полной утраты дыхательных функций, инвалидности и даже – летального исхода. Поэтому после подтверждения диагноза нужно сразу же приступать к принятию лечебных мер.
Одышка при остеохондрозе: прогноз, рекомендации по профилактике
При соблюдении рекомендаций по лечению прогноз на выздоровление благоприятный. Исключения становят случаи запоздалого обращения к врачу: когда длительная нехватка воздуха привела к необратимым изменениям в тканях головного мозга.
Для профилактики возникновения одышки при остеохондрозе, обострения заболевания рекомендуется:
- Регулярно выполнять зарядку.
- Как можно чаще бывать на свежем воздухе: это снизит вероятность гипоксии.
- Правильно питаться.
- Отказаться от курения, свести к минимуму употребление алкоголя.
- Следить за осанкой.
- Заниматься бегом, плаванием, катанием на роликах и лыжах.
- Делать ингаляции с эфирными маслами, цитрусовыми (если нет аллергии на фрукты).
- Полноценно отдыхать.
- Сменить мягкую постель на ортопедическую.
- Избегать чрезмерной нагрузки на позвоночник.
- Укреплять иммунитет народными средствами или медикаментозными препаратами (по рекомендации врача).
Нехватка воздуха, одышка, боли при глубоком вдохе – могут быть признаками заболеваний сердца и органов дыхания или же проявлением осложненного остеохондроза. Чтобы предотвратить возникновение опасных для здоровья и жизни последствий необходимо обратиться к доктору: он выявит причину нарушения работы дыхательной системы и подберет правильное лечение.
Не хватает воздуха при дыхании: 4 группы причин, что делать, меры профилактики
Из статьи вы узнаете о причинах внезапной нехватки воздуха, почему сдавливает грудную клетку и становится трудно дышать, что делать и как купировать приступ.

Когда человеку трудно дышать, возникает ощущение удушья – это говорит об отсутствии нормального поступления кислорода в организм человека.
Такое состояние расценивается, как маркер серьезных заболеваний со стороны сердечно-сосудистой, центральной нервной и вегетативной системы, патологии легких, крови и некоторых других состояний (беременность, гормональный сбой, физическая нагрузка и так далее).
Виды одышки
В зависимости от частоты дыхания одышка диагностируется, как тахипноэ – более 20 дыхательных движений/минуту или как брадипноэ – менее 12 дыханий/минуту. Кроме того, различают одышку на вдохе – инспираторную и выдохе – экспираторную. Может быть смешанный вариант диспноэ. Существуют и другие характеристики затрудненного дыхания, коррелирующиеся причинами патологического состояния:
- при механической обтурации дыхательных путей возникает одышка смешанного типа, возраст чаще детский, мокроты нет, присутствие инородного тела вызывает воспаление;
- при малокровии тип одышки тоже смешанный, мокрота отсутствует, но симптомы развиваются исподволь, особенность – бледность кожи, нужна диагностика триггера патологии;
- при ИБС дыхание тяжелое на вдохе с клокочущими хрипами, чаще диспноэ ночное, приступами, при этом очевиден акроцианоз, холодные конечности, набухшие шейные вены, мокроты много, возраст – пожилой;
- черепно-мозговая травма дает аритмичную одышку смешанного типа, мокрота отсутствует, возможны судороги, параличи, потеря сознания, иногда слышны кашель и сильные хрипы, возрастных, гендерных различий нет;
- сужения бронхов, потери эластичности легких вызывает затрудненное или учащенное дыхание;
- мозговая одышка появляется из-за патологического раздражения дыхательного центра (опухоли, кровоизлияния), возможен комок в горле, затрудненное дыхание и кашель.
Основные причины нарушения дыхания
Когда трудно дышать и не хватает воздуха – причиной могут быть разные физиологические процессы, контролирует которые особое вещество – сурфактант, выстилающее внутреннюю поверхность легких. Суть его действия – беспрепятственное проникновение кислорода в бронхолегочное дерево, предупреждение спадения стенок альвеол при дыхании, улучшение местного иммунитета, защита эпителия бронхов, профилактика гипоксии. Чем меньше сурфактанта, тем труднее человеку дышать.
Причинами затрудненного дыхания могут быть и патологические состояния: стресс, аллергия, гиподинамия, ожирение, грыжа, смена климата, перепад температур, курение, но суть происходящих изменений всегда связана с концентрацией сурфактанта во внутренней жировой оболочке альвеол. Разберем подробнее основные возникновения диспноэ.
Сердечные
Самая распространенная из причин, вызывающих затрудненное дыхание, приступы удушья – сердечные патологии. Одышка в этом случае носит инспираторный характер, сопровождает сердечную недостаточность, усугубляется ночью в состоянии покоя, лежа. Кроме нехватки воздуха пациента беспокоят давящие боли в грудной клетке, отеки конечностей, синюшность кожи, постоянное ощущение усталости, слабости. Такие симптомы характерны для:
- ИБС, стенокардии;
- аритмий;
- кардиомиопатий;
- пороков сердца разного генеза;
- миокардитах, перикардитах, панкардитах разной этиологии;
- ХСН;
- врожденные или приобретенные анатомические аномалии;
- ОИМ;
- дистрофические процессы.
Легочные
Второе место среди триггеров одышки занимают патологические изменения в легких. Диспноэ носит смешанный характер, возникает на фоне:

- ХОБЛ;
- ТЭЛА;
- астмы, бронхита;
- пневмонии;
- пневмосклероза;
- эмфиземы;
- гидро- или пневмоторакса;
- опухолевого роста;
- туберкулеза;
- инородного тела;
Одышка нарастает постепенно, усугубляют ситуацию вредные привычки, неблагополучная экология. Суть процесса – гипоксия тканей с развитием энцефалопатии, атаксии.
Дышать трудно, мокрота – вязкая, требует усилий при отхаркивании, развивается загрудинный дискомфорт, шейные вены набухают, пациенты принимают вынужденное положение: сидя, опираясь руками о колени.
Присоединяется астмоидный компонент, больной задыхается, паникует, теряет сознание. Пациент меняется внешне: грудная клетка приобретает форму бочонка, вены становятся расширенными, межреберные промежутки увеличиваются. Рентгенологически диагностируют расширение правой половины сердца, начинаются застойные явления и в малом, и в большом круге кровообращения. Кашель продуктивный, иногда повышается температура.
Еще одна серьезная причина внезапной потери нормального доступа кислорода в легкие – инородное тело. Чаще такое случается с малышами во время игры, когда в рот попадает мелкая деталь от игрушки, или во время еды – обтурация бронхов кусочком пищи. Ребенок начинает синеть, задыхаться, теряет сознание, есть риск остановки сердца при несвоевременной медицинской помощи.
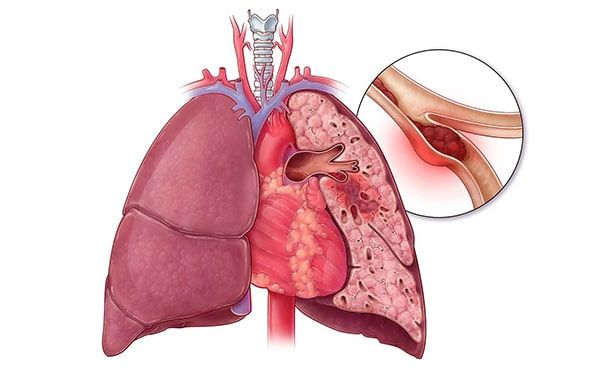
Трудно дышать становится и при тромбоэмболии легочных артерий, которая возникает внезапно, часто на фоне варикоза, заболеваний поджелудочной железы или сердца. Появляется тяжелое дыхание, кажется, что сердце давит на грудную клетку.
Недостаток кислорода может быть вызван крупом – отеком гортани с ее стенозом, ларингитом, дифтерией, отеком Квинке, банальной аллергией. В этих случаях необходима экстренная медицинская помощь вплоть до трахеостомы или искусственной вентиляции легких.
Церебральные
Иногда затрудненное дыхание связано с поражение мозговых сосудодвигательных центров. Так случается при травмах, ОНМК, отеке мозга, энцефалитах разного генеза.
Патологическое дыхание в таких случаях проявляется по-разному: частота дыхательных движений может учащаться или урежаться до полной остановки дыхания. Токсическое действие микробов вызывает лихорадку, гипоксию, шумную одышку. Это компенсаторная реакция организма в ответ на избыточное закисление внутренней среды.
ВСД, неврозы, истерия вызывают чувство нехватки воздуха, но объективных данных асфиксии не отмечается, внутренние органы работают нормально. Эмоциональная одышка купируется седативными средствами безо всяких негативных последствий.
Затрудненное дыхание возникает на фоне опухоли мозга, что чаще всего приводит к невозможности самостоятельного вдоха-выдоха, требует ИВЛ.
Гематогенные
Чувство тяжести в груди гематогенного генеза характеризуется нарушением химического состава крови. Начинает преобладать концентрация углекислоты, формируется ацидоз, в кровотоке постоянно циркулируют кислые продукты обмена.
Характерна такая картина для малокровия, злокачественных новообразований, диабетической комы, ХПН, мощных интоксикаций. Пациента беспокоит тяжелое дыхание, но вдох и выдох при этом не нарушаются, легкие и сердечная мышца не поражены. Причиной одышки становится нарушение газо-электролитного баланса крови.
Иные триггеры нехватки воздуха
Ощущение внезапной нехватки воздуха без видимой причины знакомо многим: нельзя ни вздохнуть, ни выдохнуть без боли в грудной клетке, воздуха не хватает, дышать тяжело. Первые мысли об инфаркте, но чаще всего – это банальный остеохондроз. Тестом может стать прием Нитроглицерина или Валидола. Отсутствие результата – подтверждение неврологического генеза приступа удушья.
Кроме остеохондроза – это может быть межреберная невралгия или межпозвонковая грыжа. Невралгия дает боль точечного характера, усиливающуюся при вдохе, движении. Но именно такая боль способна спровоцировать хроническую одышку, напоминающую сердечную астму.
Межпозвонковая грыжа вызывает периодические боли, достаточно сильные по ощущениям. Если они случаются после физической нагрузки, то становятся похожими на приступ стенокардии.
Если не хватает воздуха в спокойном состоянии ночью, сложно дышать, развивается кашель и ощущение кома в горле – все это признаки нормы для беременной женщины. Растущая матка подпирает диафрагму, вдох-выдох меняют амплитуду, формирование плаценты увеличивает общий кровоток, нагрузку на сердце, провоцирует учащение дыхательных движений для компенсации гипоксии. Часто беременным не просто тяжело дышать, но и зевать охота – это следствие все той же гипоксии.
Самым опасным моментом в этот период является возможность пропустить анемию, тромбоэмболию, прогрессирование сердечной недостаточности, что чревато серьезными последствиями вплоть до летального исхода.
Иными словами, симптом затрудненного, тяжелого дыхания может свидетельствовать о дисфункции практически всех систем организма человека, требует к себе самого внимательного отношения, а иногда – срочной квалифицированной помощи.
Что делать, если наступает приступ удушья
Алгоритм действий при приступе удушья, тяжелом дыхании зависит от причины, вызвавшей патологию. Но есть общие правила, которым рекомендуют следовать при нарастающей одышке:
- прежде всего, нужно успокоиться и постараться трезво оценить обстановку, без паники;
- если нарушение дыхания сопровождается нарастающей одышкой, болями в грудной клетке, покраснением лица – срочно вызвать Скорую помощь;
- пастозность тканей головы и лица, распухшие губы, щеки, отечные глаза свидетельствуют об отеке Квинке;
- предобморок, потеря сознания, затуманенность, гипотония, вертиго, подташнивание, затылочная цефалгия, гипергидроз, озноб, темнота перед глазами – типичная симптоматика для ВСД;
- до приезда Скорой обеспечить минимум движения пострадавшему;
- открыть доступ свежему воздуху;
- принять седативные: Корвалол, пустырник, Валериана;
- принимать другие препараты можно только, если причина ясна, схема терапии согласована ранее с врачом (приступ не первый): Супрастин, Беродуал, Нитроглицерин.
После приезда врачей все предпринятые действия должны быть обязательно сообщены бригаде Скорой. Если предложена госпитализация, лучше от нее не отказываться, последствия каждого приступа тяжелого дыхания могут быть непредсказуемыми.
Диагностика патологии
Алгоритм действий для постановки диагноза при нарушении дыхания стандартен:
- сбор анамнеза, физикальный осмотр;
- тонометрия, пульсометрия, измерение частоты дыхания;
- ОАК, ОАМ, биохимия – скрининг общего самочувствия пациента;
- ЭКГ, ЭхоКГ;
- Холтер;
- нагрузочные тесты;
- рентген грудной клетки, КТ, МСКТ, МРТ;
- анализ мокроты с посевом и определением чувствительности микробов к антибиотикам;
- томограмма;
- ЭЭГ;
- УЗИ щитовидки;
- консультация ЛОР-врача.
Это обязательный клинический минимум обследования каждого пациента с одышкой неясного генеза.
Профилактика
Для профилактики стесненного дыхания нужно наладить сбалансированное питание с достаточным количеством жиров. Дело в том, что отвечающий за нормальную дыхательную активность сурфактант является фосфолипидом.
Ключевая функция жиров в нашем организме – это как раз и есть синтез этого вещества. Обезжиренные продукты усугубляют возникшую дыхательную проблему, провоцируют падение концентрации сурфактанта в альвеолах, гипоксию и связанную с ней – одышку, тяжелое дыхание.
Самыми полезными продуктами, корректирующие рацион в этом случае, считаются авокадо, оливки, морепродукты и морская рыба, орехи – все, что содержит ОМЕГА-3 кислоты.
Гипоксия не только триггер дыхательных расстройств, она провоцирует сердечную недостаточность, является частой причиной преждевременной смерти. Особенно важно правильно формировать свой рацион беременным, поскольку от этого зависит здоровье младенца.
Позаботиться о дыхательной системе просто. Помимо правильного питания, рекомендуется:
- посещение соляных пещер, комнат;
- ежедневное надувание воздушных шариков: от 5 до 10 штук;
- больше ходить пешком, быстрым шагом;
- посещать спортзал;
- бегать;
- плавать;
- высыпаться;
- отказаться полностью от вредных привычек;
- избавиться от стрессовых ситуаций (часто чувство гнева или страха провоцирует одышку);
- ежегодно проходить диспансеризацию с измерение ФВД;
- пить профилактические курсы поливитаминов и микроэлементов;
- своевременно лечить простуды, ОРВИ, грипп, инфекции.
Суть профилактики приступов тяжелого дыхания – здоровый образ жизни и своевременное обращение за медицинской помощью, если возникает такая необходимость.
Как быть, если при ВСД не хватает воздуха?
Жалобы страдающих вегетативной дистонией на то, что возникает нехватка воздуха, звучат часто. Псевдоболезнь, которой считает дистонию большинство медиков, часто сопровождается неожиданно нахлынувшей паникой, страхом за жизнь.
ВСД – проблема есть, болезни нет
- внезапно появляющейся одышкой;
- головными болями;
- метеочувствительностью;
- перепадами давления.
Есть и другие симптомы расстройства вегетативной нервной системы. Часто встречаются:
- стеснение или давление в грудной клетке, в области сердца;
- ощущение кома в горле;
- затруднение вдоха-выдоха;
- тахикардия;
- тремор конечностей;
- головокружение.
Эти проявления характерны для распространенной формы вегетативной дисфункции – синдрома гипервентиляции легких, сопровождающего паническую атаку с нехваткой воздуха. Известно, что 15 % взрослых жителей планеты знакомы с подобным состоянием.
Часто нехватку воздуха принимают за проявление заболеваний дыхательной системы. Это неудивительно, ведь нечто подобное происходит при астме, бронхите. Но отличить чувство недостатка кислорода при ВСД от опасного для жизни состояния — острой дыхательной недостаточности — не так уж просто.
Из всех бессознательных функций организма (сердцебиение, секреция желчи, перистальтика) только дыхание управляется волей человека. Каждый из нас способен на некоторое время задержать, замедлить его либо начать дышать очень часто. Это происходит из-за того, что работа легких и бронхов координируется одновременно двумя отделами нервной системы:
Занимаясь пением, игрой на духовых инструментах, надувая шары, пытаясь избавиться от икоты, каждый самостоятельно командует процессом дыхания. Бессознательно дыхательная функция регулируется, когда человек засыпает или, расслабляясь, задумывается. Дыхание становится автоматическим, и опасность задохнуться отсутствует.
В медицинской литературе описано редкое наследственное заболевание — синдром проклятия Ундины (врожденный центральный гиповентиляционный синдром). Оно характеризуется отсутствием автономного контроля над процессом дыхания, снижением чувствительности к гипоксии и гиперкапнии. Больной не может дышать автономно и во сне может скончаться от удушья. В настоящее время медицина делает большие успехи даже в лечении и такой патологии.
Особенная иннервация дыхания делает его сверхчувствительным к влиянию внешних факторов — провокаторам ВСД:
- усталость;
- страх;
- яркие положительные эмоции;
- стресс.
Ощущение, словно не хватает воздуха, тесно связано с вегетативной дисфункцией и носит обратимый характер.
Распознать недуг – непростая задача

Насколько правильно происходят реакции обмена веществ, зависит от корректного газообмена. Вдыхая воздух, люди получают порцию кислорода, выдыхая – возвращают во внешнюю среду углекислый газ. Небольшое его количество задерживается в крови, оказывая влияние на кислотно-щелочной баланс.
- При переизбытке этого вещества, появляющемся вместе с приступом ВСД, дыхательные движения учащаются.
- Недостаток углекислоты (гипокапния) приводит к редкому дыханию.
Отличительной чертой ВСД является то, что приступы удушья появляются с определенной периодичностью, как следствие влияния на психику очень активного раздражителя. Часто встречается сочетание симптомов:
- Чувство, будто невозможно вдохнуть полной грудью. Оно становится сильнее, когда человек попадает в многолюдное место, замкнутое пространство. Иногда переживания перед экзаменом, выступлением, важной беседой усиливают так называемый пустой вдох.
- Ощущение кома в горле, словно возникла преграда для прохождения кислорода к дыхательным органам.
- Скованность грудной клетки, не дающая сделать полноценный вдох.
- Прерывистое дыхание (с короткими остановками), сопровождающееся навязчивым страхом смерти.
- Першение, переходящее в непрекращающийся подолгу сухой кашель.
Приступы зевоты посреди дня, частые глубокие вздохи также причисляют к симптомам дыхательного расстройства невротического происхождения. Одновременно с ними возможно возникновение дискомфорта в области сердца, кратковременных скачков артериального давления.
Как исключить опасное состояние
Время от времени у страдающих ВСД возникают диспептические явления, заставляющие думать о различных болезнях желудочно-кишечного тракта. К этому ведут такие симптомы вегетативного дисбаланса:
- приступы тошноты, рвоты;
- непереносимость некоторых пищевых продуктов;
- запоры, поносы;
- беспричинные боли в животе;
- повышенное газообразование, метеоризм.
Временами при ВСД вместе с нехваткой воздуха беспокоит ощущение, будто происходящее вокруг нереально, часто кружится голова, наступает предобморок. Еще больше сбивает с толку растущая температура (37-37,5 градусов), закладывание носа.

Подобная симптоматика свойственна и другим заболеваниям. Часто на нехватку кислорода жалуются люди, страдающие астмой, бронхитом. В перечне похожих на ВСД заболеваний также существуют проблемы сердечно-сосудистой, эндокринной, пищеварительной систем.
Из-за этого сложно установить, что причиной плохого самочувствия является вегетососудистая дистония. Чтобы исключить наличие серьезной патологии, проявляющейся чувством нехватки воздуха, требуется пройти тщательное обследование, включающее консультации:
- невролога;
- эндокринолога;
- терапевта;
- кардиолога;
- гастроэнтеролога.
Только методом исключения угрожающих жизни патологических состояний возможно установить, что истинная причина нехватки воздуха — вегетативная дистония.
Однако пациенты, свыкшиеся с мыслью о наличии «тяжелой болезни», далеко не всегда соглашаются с объективными результатами обследования. Они отказываются понять, принять мысль, что несмотря на одышку, они физически практически здоровы. Ведь нехватка воздуха, возникающая как следствие ВСД, безопасна.
Как восстановить дыхание – экстренная помощь
При появлении симптомов гипервентиляции кроме дыхания в бумажный или полиэтиленовый мешок поможет другой способ.
- Чтобы успокоить одышку, плотно обхватите ладонями грудную клетку (нижнюю часть), поставив руки спереди, сзади.
- Давите на ребра таким образом, чтобы приблизить их к позвоночнику.
- Удерживайте грудную клетку сжатой 3 минуты.
Выполнение специальных упражнений – обязательная часть терапии при нехватке воздуха. Оно подразумевает включение, постепенный переход к дыханию посредством диафрагмы вместо привычного грудного. Эти упражнения нормализуют газовый состав крови и снижают гипероксию, вызванную панической атакой.
Считается, будто диафрагмальный вдох совершается неосознанно, воздух поступает легко, когда человек испытывает положительные эмоции. Грудной – напротив, сопровождается нехваткой воздуха при стрессе.

Важно придерживаться правильного соотношения между продолжительностью вдоха и выдоха (1:2), при этом удается расслабить мышцы тела. Отрицательные эмоции укорачивают выдох, соотношение движений диафрагмы становится 1:1.
Редкий глубокий вдох предпочтительнее, чем частый поверхностный. Он помогает избежать гипервентиляции. При тренировках, избавляющих от нехватки воздуха, соблюдайте следующие условия:
- Комнату нужно предварительно проветрить, температура воздуха должна быть 15-18 градусов.
- Включите негромкую спокойную музыку или делайте упражнения в тишине.
- Одежда пусть будет свободной, комфортной для выполнения упражнений.
- Занятия проводите, придерживаясь четкого графика (утром, вечером).
- Тренируйтесь спустя 2 часа после приема пищи.
- Заранее посетите туалет, освободив кишечник, мочевой пузырь.
- Перед выполнением оздоровительного комплекса разрешается выпить стакан воды.
После продолжительного пребывания на солнце, а также находясь в состоянии сильной усталости, стоит воздержаться от гимнастики. Приступить к ней можно не ранее, чем через 8 часов.
Запрещено выполнять упражнения при серьезных проблемах со здоровьем, затрагивающих:
- сердце, сосуды (церебральный атеросклероз, тяжелая форма артериальной гипертензии);
- легкие;
- кроветворные органы.
Нельзя пользоваться подобным методом женщинам при менструации, беременности, глаукоме.
Как научиться правильно дышать
Приступая к выполнению дыхательной гимнастики, устраняющей нехватку воздуха, ориентируйтесь на самочувствие. Внимательно контролируйте частоту сердечного ритма. Иногда случается заложенность носа, начинается зевота, головокружение. Пугаться не нужно, постепенно организм адаптируется.
Затрудненное дыхание при ВСД корректируется несложным упражнением:
- Лягте на спину, предварительно затемнив комнату.
- Закрыв глаза, 5 минут старайтесь расслабить мышцы туловища.
- Применяя самовнушение, вызывайте чувство теплоты, разливающейся по телу.
- Сделайте медленный вдох полной грудью, выпячивая стенку живота. При этом воздух заполняет нижнюю долю легких, а грудная клетка расширяется с опозданием.
- Вдох длиннее выдоха, воздух выталкивается животом (с участием мышц брюшины), а потом – грудью. Воздух выходит плавно, без рывков.

Альтернативный вариант – использование тренажера Фролова, представляющего собой пластмассовый стакан (наполненный водой) с трубкой, через которую делаются вдох и выдох. Это нормализует соотношение кислорода, углекислого газа, останавливает приступ ВСД, проявляющийся острой нехваткой воздуха. Основной смысл тренажера — насытить вдыхаемый воздух углекислотой, и снизить в нем количество кислорода. Это постепенно приводит к увеличению адаптивных возможностей человека.
Лечение ВСД, сопровождающейся приступами нехватки воздуха, малоэффективно, если не знать истинной причины проблемы.
Помочь выяснить, какой психотравмирующий фактор вызывает приступ, сможет только опытный психотерапевт. Врач объяснит, каким образом избавиться от подобного наследия, не поддаваться панике, при которой возникает проблема с поступлением воздуха. Лучше сразу успокоиться, ведь при ВСД удушье можно вылечить и без лекарств, но только при участии пациента.


