Узи в динамике что это значит
Пользу или вред приносит при беременности УЗИ?
Так ли необходимо делать при беременности УЗИ? Этот вопрос каждый день задают тысячи будущих мам и пап. Многие настаивают на том, что процедура чрезвычайно вредна и подкрепляют свое мнение тем, что наши предки обходились без дополнительных обследований. Но это суждение не доказано ни одним аргументом, который бы утверждал, что ультразвуковое исследование плоду вредит.

Некоторые родители полагают, что с помощью этого метода медики лишь выясняют пол ребенка, и поэтому не считают необходимым его проводить. Можно смело заверить, что и это не является полностью правильной мыслью. С помощью УЗИ можно на ранних сроках обследовать здоровье плода. Важны и сроки проведения УЗИ, так как каждый из 3 триместров дает возможность увидеть возможную проблему и избежать серьезных осложнений.
Первое обследование плода
Рекомендуется проводить первое плановое УЗИ при беременности на 11-13 неделе. Почему именно этот срок? Дело в том, что в этот период плод достигает необходимых размеров для визуализации. Например, длина от его темени до копчика составляет всего лишь 4,5 – 7,4 см. Но это является достаточным параметром, чтобы врач смог его рассмотреть.
Первое и последующие УЗИ беременных проводится только по назначению наблюдающего гинеколога.
 Бывают случаи, когда женщине предлагают пройти обследование на более ранних сроках, и тогда у будущей мамы начинается паника. Почему всем делают УЗИ позже, а ей раньше? Во сколько недель делают это обследование?
Бывают случаи, когда женщине предлагают пройти обследование на более ранних сроках, и тогда у будущей мамы начинается паника. Почему всем делают УЗИ позже, а ей раньше? Во сколько недель делают это обследование?
Это можно объяснить несколькими ситуациями. Например, размер матки женщины имеет больший или меньший размер, чем это должно быть на соответствующем сроке. Или же беременная прошла курс искусственного оплодотворения. Тогда медикам необходимо уточнить ситуацию и удостовериться, что запланированная беременность развивается правильно.
У каждой женщины свой индивидуальный организм. Одной удается забеременеть сразу, другая же годами страдает от бесполезных попыток. Тем женщинам, у которых наблюдается постоянная угроза выкидыша, УЗИ исключит любое подозрение на повторную проблему с развитием плода. Пригодится скрининг и при диагностировании кровянистых выделений во время вынашивания плода.
Основные цели исследования
Одной из самых главных целей проведения УЗИ во время беременности является подтверждение оплодотворения и примерный подсчет срока. Следующая немаловажная цель – контроль развития ребенка и наблюдение за здоровьем женщины во время всего срока беременности. Такое обследование на определенных сроках дает возможность диагностировать развитие аномалий у плода и оценить общее его состояние.
 Кроме этих важных параметров медики с помощью УЗИ плода измеряют его размер, расположение в плаценте. Важно оценить не только общее состояние малыша, но и мониторить объем околоплодных вод, состояние плаценты и матки, яичников.
Кроме этих важных параметров медики с помощью УЗИ плода измеряют его размер, расположение в плаценте. Важно оценить не только общее состояние малыша, но и мониторить объем околоплодных вод, состояние плаценты и матки, яичников.
Скрининг осуществляется несколькими способами: трансвагинально и трансабдоминально. В первом случае датчик оборудования вводится непосредственно во влагалище. Таким способом можно наиболее точно оценить ситуацию. Во втором случае врач проводит обследование, водя датчиком по передней стенке живота. А нанесение специального геля даст возможность волнам глубже проникнуть через брюшную полость и дать качественное изображение на мониторе.
План проведения обследования по триместрам
УЗИ для беременных по международным стандартам проводят раз на триместр. Получается, что в первые 3 месяца беременности обследование проводят на 11-13 неделе, на сроке 4-6 месяцев на ультразвуковое исследование отправляют на 20-24. А вот во сколько недель делают ультразвуковой осмотр на последних месяцах и делают ли? В третьем триместре это 30-32 неделя.
Чтобы более подробно познакомиться с каждым из этих периодов, можно рассмотреть показания к проведению обследования на каждом сроке. Первый триместр – это тот период, когда при наличии серьезных причин, осложнений или противопоказаний беременность можно прервать, спасая жизнь матери. Например, при внематочной беременности.
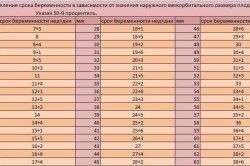 Также на ранних сроках медики изучают количество плодных яиц и их размеры. При этом проводится тщательное изучение желточного мешка, амниона, пуповины и хориона. УЗИ в динамике позволяет оценить двигательную активность малыша и оценить его сердцебиение. Поэтому увидеть плодное яйцо можно уже на 3 неделе, а оценить активность плода с 7 недели. Зачастую в этот период врач исключает развитие пороков и хромосомных патологий (синдром Дауна или Тернера).
Также на ранних сроках медики изучают количество плодных яиц и их размеры. При этом проводится тщательное изучение желточного мешка, амниона, пуповины и хориона. УЗИ в динамике позволяет оценить двигательную активность малыша и оценить его сердцебиение. Поэтому увидеть плодное яйцо можно уже на 3 неделе, а оценить активность плода с 7 недели. Зачастую в этот период врач исключает развитие пороков и хромосомных патологий (синдром Дауна или Тернера).
УЗИ плода во втором триместре позволяет определить количество околоплодных вод, проследить динамику развития плода, оценить важные параметры плаценты и выявить пороки внутриутробного развития. Важным на этом этапе считается определение месторасположения плаценты, что может вызвать в последующем кровотечение или ее отслойку.
Именно в этот период медики начинают измерять длину шейки матки и цервикального канала. Так как этот параметр позволит определить риск преждевременных родов. А самая приятная часть исследования во втором триместре – это определение пола ребенка.
Некоторые считают, что на последних месяцах определение с помощью ультразвуковых волн не является обязательным и важной информации не несет. Это не так. Перед тем, как отправить женщину рожать, врач должен убедиться, что малыш находится в правильном положении, у него нет нарушений в развитии, оценить количество околоплодных вод.
Именно третье исследование позволит с высокой точностью определить будущий срок родов, приблизительный вес малыша и возможность обвития пуповиной. Проводится оценка степени зрелости плаценты и состояние кровотока.
Среди новых методик, которые не наносят вред, можно выделить трехмерное исследование, с помощью которого можно рассмотреть плод и выявить или подтвердить некоторые дефекты развития. А 4-мерное изображение даст возможность родителям посмотреть на свое чадо в движении.
Некоторые интересные данные
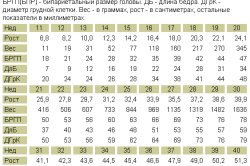 Приходя на УЗИ, родители волнуются и стараются ловить каждое слово медперсонала. Но зачастую слышат непонятные для них термины. Расшифровка некоторых параметров позволит прочитать протокол УЗИ и понять необходимую для родителей информацию.
Приходя на УЗИ, родители волнуются и стараются ловить каждое слово медперсонала. Но зачастую слышат непонятные для них термины. Расшифровка некоторых параметров позволит прочитать протокол УЗИ и понять необходимую для родителей информацию.
Например, ЧСС – это частота сокращений сердца, которая должна находиться в диапазоне от 110 до 180. Состояние миометрии свидетельствует о состоянии матки, например, о гипертонусе. При головном предлежании ребенок находится головой к выходу, а при тазовом – ножками. Воротниковая зона в норме составляет до 3 мм на сроках до 12 недель и до 5 мм на сроке до 24 недели. Если значения больше, у плода есть хромосомные заболевания.
В пуповине должно находиться 3 сосуда, 1 из которых артерия, а остальные – вены. Плацента на определенном сроке имеет свою степень зрелости, до 30 недели она оценивается как нулевая, а с 37 недели устанавливается 3 степень. Важно знать, что к концу беременности плацента стареет физиологически и это нормальное явление.
Для беременной женщины очень важны все изменения, которые происходят в этот прекрасный для нее период. Родители с особым трепетом записывают, фотографируют и запоминают каждое мгновенье. Поэтому у многих в семейном альбоме можно найти фотографию ребенка на самых ранних сроках, которая сделана с помощью аппарата ультразвукового исследования.
УЗИ органов малого таза у женщин: как к нему подготовиться и как проводится исследование
Женский организм – крайне хрупкий механизм, требующий внимания и ухода. Но как же определить, какие изменения происходят в вашем теле, проверить, все ли в норме или уже пора обратить внимание на состояние того или иного органа? Ответить на эти вопросы женщинам помогают специалисты по ультразвуковой диагностике.
Самым посещаемым женщинами видом таких исследований, по известным причинам, является УЗИ органов малого таза. Но многие, в силу неосведомленности и предрассудков, боятся процедуры. В нашей статье мы подробно и правдиво расскажем вам, как проходит УЗИ малого таза, как к нему подготовиться и какие результаты можно получить. Надеемся, это поможет вам избавиться от страха перед исследованием.
Исследуемые органы и показания к проведению УЗИ малого таза
Ультразвуковое исследование – не только одно из самых безопасных для человеческого организма (даже для беременных женщин и грудничков), но и высокоточное. Действительно, если снимок рентгенографии можно истолковать двояко – например, если пациент двигался в процессе обследования, результаты могут быть искажены, – то при ультразвуковом исследовании видна деятельность органов в «динамике» и пропустить какое-либо отклонение от нормы или неверно растолковать его почти невозможно.
Неудивительно, что для обследования органов малого таза женщинам назначают именно УЗИ. С его помощью проводится диагностика яичников и фаллопиевых труб, матки, мочевого пузыря, прямой кишки, а также определяется беременность на раннем сроке.
Обычно терапевт или гинеколог выдает направление на ультразвуковое исследование при нарушениях менструального цикла, болях в нижней части живота, кровотечениях и различных выделениях, подозрении на образования в маточных трубах, яичниках и на шейке матки (кисты, эндометрит, опухоли). Посредством такого обследования органов малого таза можно выявить камни в почках, заболевания моче- и желчевыводящих путей.
Подготовка к процедуре
УЗИ малого таза у женщин может проводиться несколькими способами: трансабдоминальным (через переднюю брюшную стенку), трансвагинальным, трансректальным и акушерским (у беременных женщин). К каждому типу исследования нужно особым образом готовиться, но есть и общие моменты: за несколько дней до процедуры не принимать пищу, которая может вызвать газообразование (содержащие грубую клетчатку овощи, бобовые, дрожжевой хлеб, кисломолочные и алкогольные напитки). Если за два-три дня до «ультразвука» у пациента было рентген-исследование с применением бария – процедуру нужно отложить, так как данное контрастное вещество может повлиять на результаты диагностики. В день проведения УЗИ нужно позаботиться об очищении кишечника.
Подготовка непосредственно перед исследованием:
- перед трансабдоминальным УЗИ рекомендуется наполнить мочевой пузырь (то есть за некоторое время выпить примерно литр воды, в экстренных случаях жидкость вводят с помощью катетера);
- перед трансвагинальным УЗ-исследованием, наоборот, – следует опорожнить мочевой пузырь;
- для акушерского, или скриннингового УЗИ, строгих рекомендаций нет, однако будет лучше, если вы выпьете 1-2 стакана воды за час до процедуры.
Если имеют место проблемы с газообразованием, запоры, то за несколько дней до УЗИ можно принимать ферментные препараты, такие как «Мезим форте», а также «Эспумизан», активированный уголь. Но в день исследования лекарств лучше не принимать, а за 10-12 часов перед ультразвуковым обследованием лучше не есть. Гинекологическое УЗИ эффективнее всего проводить в первую неделю после окончания менструации.
Строгих противопоказаний к УЗИ малого таза нет, временно же невозможным проведение диагностики делает лишь наличие менструации у женщины.
Когда лучше делать УЗИ малого таза и как оно проводится
Как мы уже указывали, наиболее показательным будет УЗИ, проведенное в первые 7-10 дней менструального цикла. Это актуально как для исследования матки и придатков, так и для диагностики поликистоза, эрозии и прочих заболеваний. При подозрении на миому матки обследование нужно делать сразу после окончания менструации. Эндометриоз определяют перед менструацией. Для мониторинга фолликулогенеза (при планировании беременности и в других случаях) проводят трансвагинальное УЗИ на пятый, девятый и 14-17 дни менструального цикла. Возможны сдвиги сроков проведения в конкретных случаях, в зависимости от продолжительности цикла.
Профилактический осмотр у гинеколога, включающий ультразвуковое исследование, нужно проходить не реже одного раза в год, а при возникновении каких-либо симптомов и нарушений нормального цикла – сразу обращаться к врачу.
Во время беременности, помимо исследования, на котором ее наличие было определено, обязательным является также прохождение УЗИ в каждом триместре:
- в первом проводится так называемая генетическая процедура (на 9-10 неделе);
- во втором (на 16-20 неделе) и третьем (на 32-34 неделе) – скрининговая.
Первое УЗИ позволяет определить, нет ли у эмбриона генетических отклонений, вторая – пол будущего ребенка, а третья – его предполагаемый вес, рост и даже черты лица.
Процедуру проводит врач-специалист по ультразвуковой диагностике или гинеколог, имеющий соответствующие навыки проведения УЗ-исследований.
Проходит обследование следующим образом: пациентка ложится на кушетку, подстелив принесенную с собой или выданную в кабинете пеленку, обнажает низ живота (для абдоминального УЗИ) или раздевается ниже пояса (для трансвагинальной УЗ-диагностики). Затем врач смазывает датчик специальным проводящим гелем, наносит этот же состав на кожу пациентки и начинает исследование, которое длится от 5 до 20 минут. Процедура практически безболезненна, исключение составляют случаи острых воспалений органов малого таза. Для трансвагинального УЗИ используют специальный трандюсер, имеющий диаметр около 3 см. Его введение не доставляет болевых ощущений. В целях гигиены на наконечник датчика надевают одноразовый презерватив (который пациенты приносят с собой). На него также наносится гель, улучшающий проводимость звуковой волны. Все данные сонолог наблюдает на специальном экране, куда датчик посылает сигнал.
Что показывает УЗИ малого таза у женщин: расшифровка результатов
Именно на основании изображения на экране доктор делает заключения и ставит диагноз. Врач оценивает размеры и эхогенность органов. В идеале заключение должен делать не сонолог общего профиля, а гинеколог или уролог. Врач должен оценить положение, структуру и размеры матки и ее шейки, размер и расположение яичников, наличие фолликулов, а также образований в матке или придатках, размер мочевого пузыря и его положение, наличие камней в почках и мочевом пузыре, образований в толстом кишечнике. В заключение диагностики врач в письменном или устном виде указывает на все показатели и их соответствие нормам, а также высказывает свое мнение о состоянии здоровья органов малого таза пациентки.
Различного рода отклонения от нормы говорят о наличии тех или иных заболеваний. Так, выявление утолщений стенок шейки матки или маточных труб указывает на риск рака. Видные на сканограммах овальные или круглые образования могут оказаться кистами или фибромами. Уменьшение размеров матки и одновременное увеличение яичников говорит об их поликистозе. Изменения эхогенности могут указывать на миому или эндометриоз. Однако правильно диагностировать болезнь может только специалист.
Результаты анализов, по требованию пациента, могут быть предоставлены как в виде снимков экрана, так и в виде записи всего процесса на диск. К этому должна прилагаться и расшифровка УЗИ – протокол диагностики. Заключение выдается в течение нескольких часов после окончания процедуры (если нужна запись).
По мнению медиков, эхография в современной медицине – не только один из самых безопасных, но и один из самых достоверных методов диагностики: точность результатов исследований стремится к 100%. При определении фибром яичников этот показатель составляет 90%, а при выявлении кист – до 98%. Но, как мы уже говорили, есть факторы, которые могут повлиять на точность обследования: проведение рентгена с контрастом, лишний вес, качество используемой техники.
Итак, мы выяснили, кому показано прохождение УЗИ органов малого таза, как часто его нужно проходить, что является показаниями и противопоказаниями к исследованию. Также мы узнали, что эта процедура практически безболезненна и помогает определить не только наличие заболеваний, но и может принести радостную весть о наступлении беременности. Таким образом, УЗИ малого таза – полезная и нужная для женщин всех возрастов процедура. Однако важно выбрать грамотного специалиста, который будет проводить обследование, и медицинский центр с самым современным оборудованием.
Диагностика молочной железы: УЗИ и другие обследования
Заболевания молочных желез у женщин — доброкачественные и злокачественные — встречаются очень часто. Применение различных методов исследования — маммографии, ультразвука, магнитно-резонансной томографии и биопсии позволяет выявлять все заболевания на ранних сроках, что позволяет лечить их без хирургического вмешательства у большинства пациентов.
диагностика молочных желез
Изменения в молочных железах у женщин
Молочная железа у женщин — это парный гормонозависимый орган, который подвержен изменениям не только на протяжении всей жизни, но и в течении месяца. Женская грудь зависит от состояния здоровья детородных органов, гормонального фона, эндокринной системы. Она отзывается на любые изменения в организме, особенно орган чувствителен к стрессу, а, точнее, к вызванным им гормональным изменениям.
На протяжении менструального цикла девушки ощущают, как грудь увеличивается в размерах, набухает, побаливает, а потом вдруг теряет в объёмах и становится менее напряжённой. Привыкая к таким метаморфозам, женщины редко чувствуют необычные изменения и обращаются к врачу лишь тогда, когда признаки болезни невозможно не увидеть невооруженным взглядом. Таких пациенток преследует боль, отек железы, выделения из сосков. Если речь идет об опухоли. то она хорошо прощупывается. Увы, но эти симптомы признак запущенного заболевания, порой очень тяжелого.
По 80% женского населения планеты страдает теми или другими заболеваниями молочных желез, из них в России 19,8% приходится на рак груди, и более чем в половине случаев у женщин выявляют мастопатию (доброкачественное фиброзное образование). К группе риска относятся женщины старше 35 лет, второй пик заболеваний приходится на постклимактерический период, и встречается у пациенток 60-65 лет. По этой причине женщинам старше 30 лет следует хотя бы раз в год проводить УЗИ молочных желез.
УЗИ молочных желез или маммография? Что пройти в первую очередь?
УЗИ молочной железы и маммография (рентген груди) — это два взаимодополняемых и популярных метода исследования, каждый из которых имеет свои преимущества и недостатки. Ультразвуковое исследование всегда назначается в первую очередь и является более предпочтительным, потому что это неинвазивная, совершенно безболезненная и, в отличие от рентгена, при котором пациентка получает хоть и небольшую, но дозу радиоактивности, абсолютно безопасная методика.
На УЗИ-аппарате легко выявить кисты, чего невозможно сделать на рентгене. Но и здесь есть свои тонкости. С помощью УЗИ идеально обследовать грудь небольшого размера с упругой плотной кожей и малым количеством жировой ткани, в то время как у женщин старше 45 лет, у которых железистая ткань заменяется жировой, маммография отобразит состояние молочных желез нисколько не хуже.
Пальпирование груди (ощупывание руками) не выявляет микроскопические новообразования, а ведь болезнь начинается с опухоли в 1-2 мм. Зато с помощью ультразвукового исследования выявляется 42% таких патологий.
По этим и другим причинам гинеколог всегда предпочтет сначала сделать УЗИ, тут же получив результаты на руки, и лишь потом направит пациентку на дополнительное обследование. Если, конечно, оно потребуется.
Что видит и что не видит УЗИ молочных желез. Какие датчики и аппараты УЗИ лучше
Обычные поликлиники и больницы оснащены УЗИ-аппаратами стандартного качества, снабжёнными несколькими универсальными датчиками, в том числе и для обследования груди. Они имеют высокую чёткость разрешения, отображают эхогенность и контуры, но выявляют только достаточно большие новообразования размером от 5 мм.
Таких размеров опухоль достигает через 8 лет с момента её появления. А это значит, важный момент, когда ещё можно было вылечить патологию быстро и без значительных вмешательств, может быть упущен. Зато другие патологии в груди — кисты, фибромы, закупорки протоков и др. УЗИ видит на 5 баллов.
По этой причине УЗИ-диагностика молочных желез должна дополняться другими методиками при подозрении на онкологию (впавший сосок, ассиметрия груди, уплотнение при ощупывании). В этих случаях дополнительно назначается маммография или в особых случаях МРТ.
Стандартное УЗИ хорошо отображает структурные изменения тканей молочной железы: присутствие узелков, кист, ухудшение кровообращения, возникновения инфильтрата. Заподозрить онкологию и направить пациентку на более детальное обследование помогает опыт врача.
На сегодняшний день уже существует метод ультразвукового исследования, выявляющий новообразования на самой ранней стадии. Это УЗИ-аппараты системы ABVS (Automated Breast Volume Scanner), разработанные компанией Siemens специально для маммологических исследований.
Специальный датчик, установленный на грудь женщины, позволяет получить 3D-изображение на экране монитора. Скрининг проводится автоматически и не зависит от опыта и квалификации врача. Полученные сведения обрабатываются специальной программой в течение 15 минут, покуда датчик лежит на груди женщины и делает снимки в разных срезах от грудной стенки до кончика соска. Система ABVS позволяет обследовать женщин, имеющих наследственную предрасположенность к раку груди, у которых несколько кровных родственниц страдали или умерли от этого заболевания.
Как повысить результативность обследования
Состояние молочных желез зависит от гормонального фона, поэтому обследование лучше проводить в состоянии «гормонального покоя» — это 1-я фаза менструального цикла или 4-14 день от начала месячных. Это связано с тем, что после овуляции организм женщины максимально готовится к зачатию, а молочные железы — к выкармливанию будущего малыша.
Млечные протоки расширяются, поэтому не позволяют увидеть опухоль небольшого размера. В первые 2 недели от начала цикла они сужены до 0,5-1 мм, поэтому по неровным контурам и расширениям протоков легко увидеть уплотнения или новообразования небольшой величины до 5 мм.
Придя в кабинет УЗИ-диагностики, пациентка ложится спиной на кушетку, предварительно сняв все украшения и раздевшись по пояс. Обязательно нужно завести за голову руку с обследуемой стороны. Так молочная железа максимально распластывается, и её ткани принимают положение параллельно поверхности кожи. Датчик в таком положении тела будет располагаться максимально близко к тканям органа, а ультразвук сможет проникать до грудной клетки.
Датчиком проводится обследование всего объёма молочной железы по часовой стрелке начиная с любой стороны возле ореола соска. Минимально одна железа сканируется 30 минут, потому что исследование проводится в разных плоскостях и ракурсах. Для пациентки это довольно утомительно, поэтому следует набраться терпения.
Комплекс сосок-ореол также является предметом исследования, ведь под сосочным ореолом находятся молочные протоки. Но комплекс имеет большое количество плотной соединительной ткани, поглощающей ультразвук. Поэтому опытный врач направляет луч на субалеолярную область, отклоняя датчик вместе с соском.
Правильность расположения связок Купера определяется перемещением датчика верху вниз и вправо-влево, потому что деформация связок свидетельствует о новообразованиях в близлежащих тканях.
Какие патологии выявляются на УЗИ молочных желез
При исследовании груди на УЗИ-аппарате врач получает информацию о структуре органа (соотношение железистой, жировой и фиброзной тканей).
Молочная железа состоит из трёх видов тканей: железистой, жировой и соединительной. С помощью соединительной ткани железа делится на 15-20 долей, свободное пространство в которых заполняется жировой тканью. За форму груди отвечает плотность соединительной ткани, она прикрепляет железу к грудной клетке. После родов она растягивается и теряет тонус.
Каждая доля железистой ткани делится на более мелкие дольки, внутри которых находятся млечные желёзки. Они переходят в ветвящиеся трубки с расширением на конце в виде альвеол — микроскопических пузырьков, в которых в период лактации образуется молоко. От альвеол отходят трубочки (млечные протоки), переходящие в млечные синусы с соском на конце.
Во время ультразвукового обследования в норме врач видит следующее:
- ткани должны хорошо дифференцироваться (у них разная эхогенность, она не должна быть смешанной);
- до 40 лет преобладает железистая ткань, после 40 — жировая;
- толщина железистой ткани у женщин моложе 40 лет не превышает 14 мм, но после 40 лет достигает 2 см;
- млечные протоки однородные, без расширений;
- железистые и жировые дольки не деформированы;
- соответствие морфотипа возрасту.
Морфотип бывает ювенильный, ранний репродуктивный, расцвета, зрелый, предменопаузальный, постменопаузальный, лактационный. Для него характерны различные соотношения железистой, соединительной и жировой ткани.
Также специалист смотрит на имеющиеся отклонения от нормы. К ним относятся выявление очаговых образований и их эхогенность
Участки с повышенной или пониженной эхогенностью указывают на кисты, воспаления или опухоли. Если же кисты, воспаления или опухоли имеют место быть, пациентке дополнительно исследуют на УЗИ расположенные рядом лимфоузлы. При подозрении на опухоль выявляют её природу при помощи допплерографии. Если кровообращение усилено или неравномерно, пациентке делают тонкоигольную биопсию.
Очаговое образование — это единичная опухоль с чётким контуром. В 50-80% оно имеет доброкачественный характер. Среди самых распространённых видов очаговых образований чаще обнаруживаются:
- Мастопатия — доброкачественное новообразование, имеющее многообразные вариации, нуждается в лечении, потому что склонно к перерождению. На УЗИ мастопатия видна гипоэхогенными участками, имеющими высокую плотность. При диффузном типе участков будет много, при фиброзной они будут единичными. Протоки грудных желез при этом расширены.
- Мастит — это воспаление молочной железы, вызванное попаданием инфекции или абсцессом. На УЗИ отображается смешанными анэхогенными участками и неровными контурами желез.
- Фиброаденома — разрастание фиброзной ткани с чёткими краями, вызванное гормональным сбоем. На экране монитора фиброаденома отображается объёмным новообразованием круглой, овальной или дольчатой формы. Эхогенность неоднородная, имеет заднее акустическое усиление. Контуры в некоторых случаях бывают ровными, но в большинстве случаях имеют неровные края и неоднородную гипоэхогенность.
- Отличить фиброаденому от рака позволяет дополнительное допплеровское исследование. При доброкачественном образовании кровотока практически нет, а единичные сосуды имеют низкие скоростные показатели кровоснабжения. Онкообразование хорошо снабжается кровью и имеет сетку сосудов и капилляров.
- Липома — образуется из жировой ткани, поэтому долго не проявляет себя, со временем перерождаясь в саркому (злокачественную опухоль). На ощупь липома напоминает тугой малоподвижный узелок. На УЗИ выражается в виде гипоэхогенного образования в тонкой капсуле. Не снабжена сосудами, имеет чёткие контуры и однородную эхогенность.
- Киста — это капсула с жидкостью внутри, расположенная возле молочного протока. Капсула кисты содержит жидкость, которая отображается тёмными анэхогенными участками на экране.
- Лимфома — злокачественное новообразование, вызванное распространением раковых клеток от лимфоузлов.
- Саркома — злокачественная опухоль, образованная из соединительной ткани, способное быстро распространять метастазы. Это гипоэхогенный участок с размытыми контурами. При саркоме увеличиваются расположенные рядом лимфоузлы, в них также могут находиться раковые клетки.
- Тёмные участки говорят о застои жидкости и воспалении, также на воспаление указывает нечёткий контур желез;
При выявлении очагового образования любого характера пациентке потребуется гормональный анализ, а в некоторых случаях тонкоигольная биопсия.
Размер и структура лимфатических узлов
Увеличение и воспаление лимфоузлов могут быть вызваны инфекцией, травмами либо новообразованиями. Если на УЗИ заметно увеличение лимфоузлов, необходим осмотр врачом. Он обращает внимание на их размер, рыхлость, форму, температуру кожи. Пациентка дополнительно сдаёт общий анализ крови, проходит маммографию и биопсию.
Вывод
Многие заболевания молочных желез выявляются на УЗИ молочных желез. Но, если речь идет об онкологических опасных опухолях, данные ультразвуковой диагностики не являются на 100% точными, поэтому в случае обнаружения патологий необходимо пройти дополнительное обследование, например, маммографию и анализ крови на гормоны.
Часто женщины боятся делать дополнительную диагностику, особенно, если она связана с биопсией, поэтому оттягивают этот момент. Но этого делать нельзя! При своевременном обнаружении проблемы, пациентке назначают медикаментозное лечение, позволяющее избежать серьезной операции, швов, перевязок и дальнейшего вмешательства, по восстановлению размера и формы груди.
Только комплексный анализ и всестороннее обследование позволяет вовремя распознать серьёзное заболевание и начать лечение на ранних стадиях. Пройти все виды диагностики, включая УЗИ молочных желез на экспертном аппарате, вы можете в современной питерской клинике Диана
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter



