Артериальное гипертензия что это такое
Что такое артериальная гипертензия — особенности патологии, причины возникновения, лечение
Если у человека наблюдается длительное повышение давления, речь идет о гипертонической болезни. Артериальная гипертензия — это часто диагностируемая патология сердечно-сосудистой системы, которая сопровождается пролонгированным повышением давления. При данной болезни давление большого круга кровообращения может повышаться свыше 140/90 мм рт. ст. Для получения данных используют СМАД (суточное мониторирование артериального давления) или обычные тонометры, которые могут применяться в домашних условиях.
Нужно знать, чем спровоцирована артериальная гипертензия, что это такое, какие возможные симптомы и лечение, ведь данная патология вызывает развитие осложнений со стороны почек, сердца, мозга. Ее развитие может стать причиной потери зрения.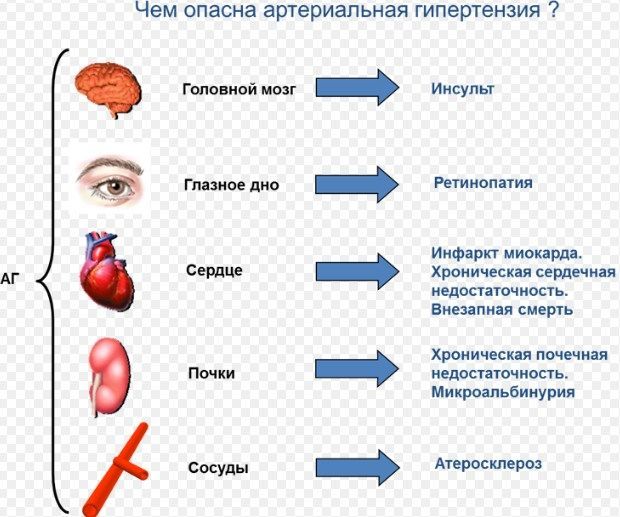
Причиной развития рассматриваемой болезни считается сбой в работе центров регуляции артериального давления. Также она возникает при наличии патологий внутренних органов, систем. Основную причину возникновения болезни врачи неспособны установить в 90% случаев. Эту форму болезни называют первичной (эссенциальная). У 3 – 4% людей заболевание развивается на фоне болезней почек, у 0,1 – 0,3% — на фоне эндокринных патологий.
В группе риска люди, которые часто подвергаются стрессам, принимают медикаменты. На развитие болезни влияют гемодинамические, неврологические факторы.
Ученые сумели выделить ряд предрасполагающих к развитию болезни факторов:
- половая принадлежность;
- гиподинамия (малоподвижность);
- наследственность;
- возраст (у мужчин старше 55, у женщин – старше 60);
- психоэмоциональное напряжение;
- побочное действие медикаментов;
- сахарный диабет;
- курение;
- потребление большого количества соли;
- опухоль надпочечников;
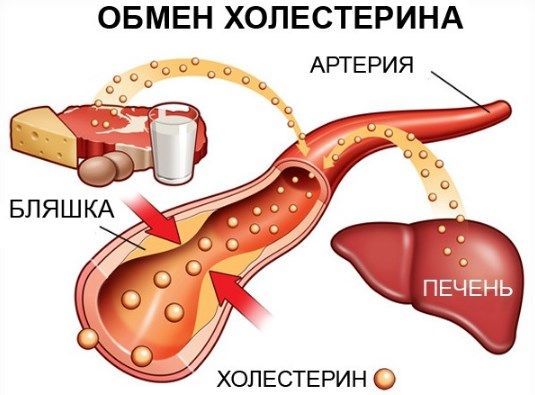
- повышение холестерина в крови;
- болезни почек;
- воздействие профессиональных вредностей;
- злоупотребление алкоголем.
Эту болезнь фиксируют у 20 – 30 % взрослого населения. С ростом возраста отмечается рост случаев заболевания. К 60 – 65 годам примерно 50 – 65% людей сталкивались с данной проблемой. До 40 лет патология чаще обнаруживается у мужчин, у женщин болезнь развивается чаще после 40 лет.
Каждый вид артериальной гипертензии имеет свой код:
- Эссенциальная гипертензия (110).
- Гипертензивная болезнь (ГБ) сердца (111).
- Гипертоническая болезнь + преимущественное поражение сердца + сердечная недостаточность (111.0).
- ГБ + преимущественное поражение сердца без сердечной недостаточности (111.9).
- ГБ + преимущественное поражение почек (112).
- ГБ + преимущественное поражение почек + почечная недостаточность (112.0).
- ГБ +преимущественное поражение почек без почечной недостаточности (112.9).
- ГБ +преимущественное поражение сердца, почек (113).
- ГБ + преимущественное поражение сердца, почек + сердечная недостаточность застойная (113.0).
- ГБ + преимущественное поражение почек + почечная недостаточность (113.1).
- ГБ + преимущественное поражение сердца, почек + сердечная и почечная недостаточность (113.2);
- ГБ неуточненная + преимущественное поражение сердца, почек (113.9).
- Вторичная гипертензия (ВГ) – 115.
- Реноваскулярная гипертензия (115.0).
- ВГ по отношению к другим поражениям почек (115.1).
- ВТ по отношению к эндокринным болезням (115.2).
- Другая ВГ (115.8).
- ВГ неуточненная (115.9).
У детей артериальная гипертензия развивается реже, чем у взрослых. Данная патология наблюдалась у 1 – 18% детей, подростков. Причины возникновения болезни зависят от возраста ребенка. Чаще всего основным фактором выступает сбой в работе почек.
Реже давление повышается при неконтролируемом приеме лекарств, группы адреномиметиков («Нафтизин», «Сальбутамол»).
Факторами риска развития болезни у детей выступают:
- психоэмоциональное напряжение (постоянное), конфликты в школе, дома;
- особенности ребенка, как личности (мнительность, тревожность, склонность к депрессиям, особенная реакция на стресс);
- большой вес тела;
- чрезмерное употребление соли;

- особенности в обмене веществ (низкая толерантность к глюкозе, гиперурикемия, нарушение баланса фракций холестерина).
Профилактика у детей должна проводиться на разных уровнях:
Профилактика представлена организацией здорового образа жизни, коррекцией обнаруженных факторов риска.
Артериальную гипертензию классифицируют в зависимости от различных факторов.
Учитывая происхождение патологии, выделяют такие виды:
- эссенциальная артериальная гипертензия (первичная). Точную причину развития определить сложно из-за отсутствия видимых предпосылок;
- симптоматическая (вторичная). Повышение давления считается следствием развития определенной болезни, выступает одним из ее признаков. Вторичный вид болезни в зависимости от причины развития делится на следующие типы: эндокринные, почечные, медикаментозные, гемодинамические, нейрогенные.
Если учитывать уровень АД, патологию делят на такие виды:
- пограничная. Давление периодически подымается к 140 – 149/90, затем оно понижается, нормализуется;
- систолическая изолированная. Отмечается повышение верхнего показателя (он достигает 140 и выше). Нижнее при этом остается в пределах 90 и ниже.
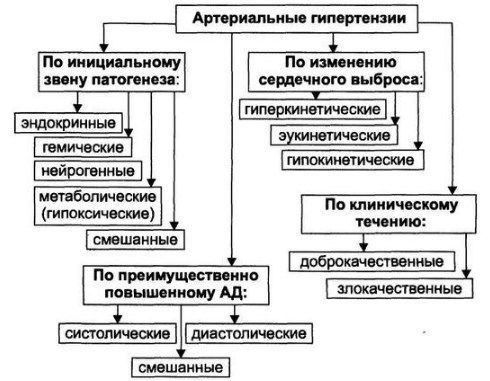 С учетом характера течения патологии специалисты выделили такие типы:
С учетом характера течения патологии специалисты выделили такие типы:
- транзиторный. У больного эпизодически подымается давление. Это состояние может длиться часами, сутками. Давление приходит в норму без применения медикаментов;
- лабильный. Он проявляется на начальной стадии развития патологии. Это состояние считают пограничным, ведь скачки давления незначительные, нестабильные. Давление обычно нормализуется самостоятельно;
- стабильная артериальная гипертензия. Повышение давления стойкое, для его снижения нужна поддерживающая терапия;
- кризовый. Характерны периодические гипертонические кризы;
- злокачественный. Давление повышается до серьезных показателей, гипертония развивается быстро, вызывая тяжелые осложнения. Возможен летальный исход.
Также существует международная классификация болезни, разработанная в зависимости от степени артериальной гипертензии:
- 1 стадия (мягкая). Ей характерно повышение АД (140 – 159/90 – 99 мм рт. ст.), но при этом ткани органов-мишеней не поражены (сердце, почки, мозг).
- 2 стадия называется умеренной (160 – 170 на 100 – 109 мм рт. ст.). Ей свойственно поражение тканей органов-мишеней, которое проявляется ангиопатией сосудов сетчатки, увеличением левого желудочка, выраженным повышением показателей креатинина, формированием атеросклеротических бляшек внутри артерий. Больному нужен отдых, госпитализация, медикаментозная терапия.
- 3 стадия называется тяжелой (180 на 110 мм рт. ст. и выше). Врачи фиксируют признаки повреждения органов-мишеней, у больного наблюдаются ишемические атаки, приступы стенокардии, симптомы кровоизлияния в мозг, сбои в функционировании почек. Болезнь протекает с тяжелыми осложнениями.
Симптомы артериальной гипертензии на начальных стадиях обнаружить сложно, поэтому лечение начинают уже в тех случаях, когда болезнь запущена. Заболевание протекает практически бессимптомно. Даже те люди, которые ведут активный образ жизни, испытывают слабость, головокружение. Развитие заболевания сопровождается необратимым поражением внутренних органов, которые особенно чутко реагируют на повышение давления.
Начальному этапу развития болезни характерны нижеуказанные симптомы:
- одышка;
- учащенное сердцебиение;
- покраснение дермы лица;
- головокружение;
- повышенная потливость;
- отечность конечностей;
- мигрень;
- шум в ушах;
- тошнота, рвота.
Обычно проявление таких симптомов не вызывает у людей особой тревоги. Артериальная гипертония привлекает к себе внимание только после того, как во внутренних органах уже произойдут патологические изменения.
Развитие артериальной гипертензии проявляется специфическими сердечными болями:
- они сосредоточены в верхней области сердца;
- длятся несколько минут – часов;
- могут появляться даже в состоянии покоя;
- купировать боль невозможно нитроглицерином.
Одышка при артериальной гипертензии появляется обычно после физических нагрузок. Затем этот симптом беспокоит больного даже в спокойном состоянии. Данный признак указывает на наличие у пациента поражений сердца, сердечной недостаточности.
Некоторые пациенты жалуются на снижение зрения. Их беспокоят такие симптомы:
- затуманенность перед глазами;
- мерцание.
Такие симптомы проявляются при изменении кровоснабжения сетчатки. Из-за тяжелых поражений органов зрения у больного двоится в глазах, иногда наблюдается потеря зрения.
Многие пациенты с артериальной гипертензией жалуются на:
- плохой сон;
- чувство тяжести, несвежести головы;
- головные боли (утром);
- раздражительность;
- сниженную работоспособность;
- болевой синдром за грудиной.
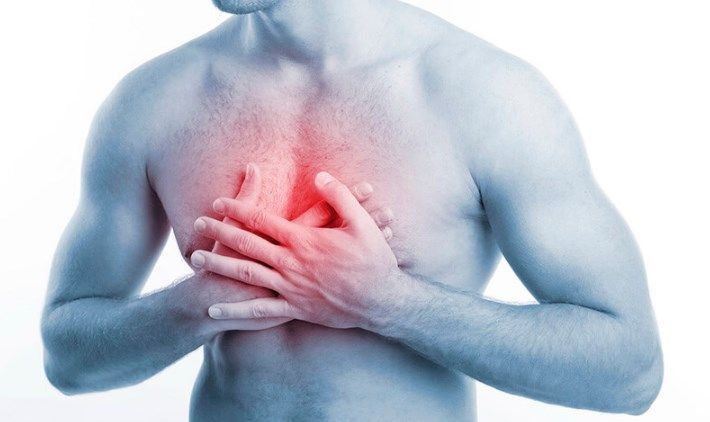
Всего выделяют 4 группы риска развития артериальной гипертензии:
- Группа низкого риска. В ней находятся мужчины, женщины младше 55, страдающие артериальной гипертензией первой степени (когда факторы риска, поражение органов-мишеней, сердечно-сосудистые болезни отсутствуют). Вероятность развития сердечно-сосудистых осложнений на ближайшие 10 лет меньше 15%.
- Группа среднего риска. В ней находятся больные с широким диапазоном давления. Факторами риска считаются: курение, семейный анамнез ранних болезней ССС, возраст (мужчины старше 55, женщины старше 65), холестерин выше 6,5 ммоль/л. Вероятность возникновения сердечно-сосудистых осложнений на 10 лет равна 15 – 20%.
- Группа высокого риска. В ней люди с пораженными органами-мишенями (протеинурия, гипертрофия левого желудочка, очаговое сужение артерий сетчатки). Вероятность возникновения сердечно-сосудистых осложнений на 10 лет выше 20%.
- Группа очень высокого риска. В ней пожилые люди с ассоциированными болезнями (стенокардия, операция реваскуляризации, перенесенный мозговой инсульт, сердечная недостаточность, хроническая почечная недостаточность, ретинопатия 3 – 4 степени, поражение периферических сосудов). Вероятность возникновения сердечно-сосудистых осложнений на 10 лет выше 30%.
Диагностирование АГ заключается в проведении следующих исследований:
- Сбор анамнеза. Врачу нужна информация о перенесенных болезнях, наличии сердечных патологий, гипертензии у родственников;
- Измерение давления посредством тонометра (электронного, механического);
- Физикальное обследование. Оно представлено прослушиванием тонов сердца посредством фонендоскопа;
- Биохимический анализ крови. Он нужен для установления уровня калия, холестерина, глюкозы, липопротеинов, креатинина;
- Электрокардиограмма. Этот исследовательский метод фиксирует сбои в сердечном ритме, показывает его в графическом виде на ленте;
- Исследование тиреоидных гормонов. Анализ показывает отклонение от нормы гормонального состава крови;
- Исследование глазного дна. Эта диагностика нужна для обнаружения изменений, которые провоцирует повышенное давление;
- Эхокардиография. Благодаря ультразвуковому диагностированию сердца измеряется толщина стенок желудочков, изучается состояние сердечных клапанов. На развитие артериальной гипертензии указывает увеличение левого желудочка;
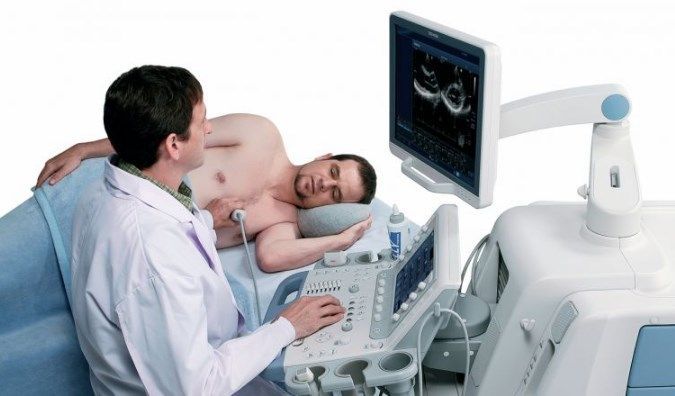
- Артериография. Благодаря рентгеновскому методу врачи исследуют стенки артерий, осматривают их просвет;
- УЗИ щитовидной железы, сосудов, почек, надпочечников. Диагностика нужна для своевременного обнаружения всевозможных отклонений от нормы;
- Допплерометрия. Диагностика посредством ультразвука нужна для описания кровотока внутри сонных артерий, сосудов мозга.
Начинать терапию артериальной гипертензии нужно сразу, после е обнаружения. Эта патология негативно воздействует на функционирование многих систем организма. Чтобы избежать серьезных осложнений, развития болезней внутренних органов, необходимо нормализовать артериальное давление. Оказание первой помощи, лечение патологии проводят такими способами:
Этот метод лечения артериальной гипертензии помогает нормализовать давление у 60% больных. В стандарте он заключается в таких терапевтических мероприятиях:
- снижение веса;
- диета. Ее суть заключается в ограничении жиров, соли, углеводов, приеме большего количества продуктов, содержащих калий, магний, кальций;

- исключение приема алкоголя, табакокурения;
- активный образ жизни. Приветствуются умеренные физические нагрузки;
- применение успокаивающих средств (растительного происхождения).
Если после проведенной немедикаментозной терапии положительный эффект отсутствует, без медикаментозного курса лечения не обойтись.
Лечение с использованием лекарственных средств проводится с учетом важных нюансов:
- Начало терапии с таблеток в малых дозах.
- Замена препаратов один другим при отсутствии лечебного эффекта.
- Употребление медикаментов длительного действия.
- Оптимальное комбинирование медикаментозных препаратов.
- Постоянная терапия.
- Снижение дозы, количества медикаментов при эффективном контроле давления за год.
При лечении артериальной гипертензии врачи назначают препараты следующих групп:
- антагонисты кальция. Способствуют расслаблению сосудов;
- ингибиторы АПФ. Меняют соотношение соединений в пользу сосудорасширяющих биологически активных веществ;
- бета-адреноблокаторы. Блокируют влияние бета-нервных рецепторов на ССС, в результате чего затихает сердечный ритм, уменьшается объем крови, выбрасываемой сердечной мышцей за минуту, понижается эффект некоторых гормонов;
- альфа-блокаторы. Способствуют сокращению, расслаблению артериол;
- мочегонные средства, диуретики. Увеличивают выведение соли, воды почками, расслабляют сосуды;
- агонисты имидазолиновых рецепторов. Убирают спазмы сосудов;
- статины;
- сартаны. Предотвращают сужение сосудов, облегчают выведение соли, воды.
При артериальной гипертензии важно сменить образ жизни, скорректировать питание. Больной должен употреблять больше натуральных продуктов. Желательно исключить прием консервантов, добавок. Меню больного должно включать много овощей, фруктов в свежем виде. В рационе должно быть много клетчатки. Она необходима для понижения уровня холестерина в крови, предупреждения всасывания этого вещества.
Обязательно должны присутствовать ненасыщенные жиры:
- оливковое масло;
- льняное масло;
- красная рыба.
 Если у больного лишний вес, ему требуется снизить калорийность на сутки до 1200 – 1800 ккал.
Если у больного лишний вес, ему требуется снизить калорийность на сутки до 1200 – 1800 ккал.
Больному артериальной гипертензией следует исключить из меню:
- маргарин;
- сливочное масло;
- кондитерский крем;
- жирное мясо, рыбу, сало, копчености;
- консервы, колбасные изделия;
- алкоголь;
- острые продукты;
- сладости;
- жирные, соленые блюда;
- чай, кофе;
- маринады, соусы, майонез.
Важно: Прогноз на выздоровление обычно зависит от показателей давления. Высокие цифры опасны сильными изменениями внутри сосудов, внутренних органов. Если соблюдать все указания врача, прогноз на выздоровление будет благоприятным.
Если у больных артериальной гипертензией имеется сужение артериол, облаковидные экссудаты, ретиносклероз, ретинопатия 3-й стадии и не проводится адекватная терапия, однолетняя выживаемость составляет лишь 10%. Наличие этих патологий и ретинопатии 4-й степени сокращают однолетнюю выживаемость до 5%.
Опасностью гипертонической болезни считается вероятность развития тяжелых осложнений. Эта патология длительный период протекает бессимптомно. Первые признаки болезни могут проявиться после того, как будут поражены жизненно важные органы.
Чаще всего больные артериальной гипертензией умирают в раннем возрасте. Основной причиной летального исхода выступает поражение сердца. Также частыми считаются инсульты, почечная недостаточность.
Со стороны сосудов развиваются следующие осложнения:
- приступ стенокардии;
- увеличение размера сердечной мышцы;
- инфаркт;
- нарушение в работе сердца (прогрессирующие);
- аневризма аорты (расслаивающаяся);
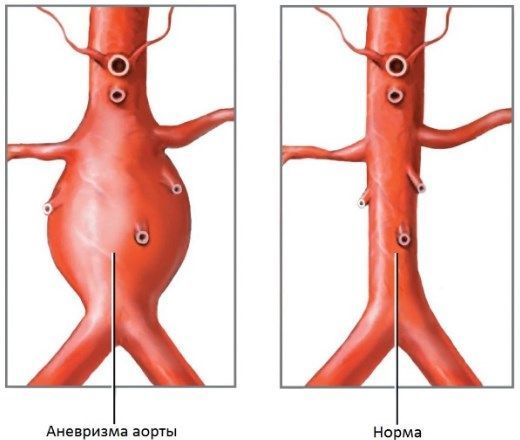
- перемежающаяся хромота.
В области почек проявляются такие патологические изменения:
- нефросклероз;
- сбои в работе органа.
Нарушается мозговая деятельность, что выражается в:
- инсультах;
- снижении зрительной функции;
- транзиторной ишемической атаке;
- неврологических расстройствах;
- дисциркуляторной энцефалопатии.
При наличии у пациента перечисленных патологий дальнейшее лечение проводится с целью поддержания жизнедеятельности человека. Все изменения уже необратимы. Если не проводить адекватную терапию, болезнь может стать причиной летального исхода.
Избежать развития артериальной гипертензии можно. Для этого необходимо соблюдать элементарные правила первичной профилактики. Также врачи разработали правила вторичной профилактики, направленные на предотвращение осложнений у тех, кто уже болеет артериальной гипертензией.
К первичной профилактике относят нижеуказанные меры:
- ограничение приема быстрых углеводов, пряной, острой пищи, животных жиров;
- снижение употребления соли;

- сведение к минимальной дозе употребление спиртного;
- введение в рацион свежих овощей, фруктов, продуктов, содержащих ненасыщенные жиры;
- исключение стрессовых ситуаций;
- балансирование отдыха, труда;
- отказ от вредных привычек (наркотики, табак);
- повышение физической активности.
Вторичная профилактика представлена следующими пунктами:
- соблюдение указаний лечащего врача;
- прием всех препаратов, прописанных специалистом в указанной дозировке;
- контроль АД (систематический). Измерять давление нужно дважды в сутки (утро, вечер);
- снижение лишнего веса;
- исключение полностью вредных привычек;
- выполнение физических нагрузок ежедневно по 30 минут.
Артериальная гипертензия – это заболевание, характеризующееся повышенным артериальным давлением (свыше 140/90 мм рт. ст.), которое было зафиксировано неоднократно. Диагноз артериальной гипертензии ставится при условии, что повышенное артериальное давление (АД) фиксируется у пациента не менее чем при трех измерениях, произведенных на фоне спокойной обстановки и в разное время, при условии, что пациент не принимал никаких лекарственных средств, способствующих его повышению или понижению.
Артериальная гипертензия диагностируется примерно у 30% людей среднего и пожилого возраста, но может наблюдаться и у подростков. Средний показатель заболеваемости мужчин и женщин практически одинаков. Среди всех форм заболевания на умеренные и легкие приходится 80%.
Артериальная гипертензия представляет собой серьезную медико-социальную проблему, так как может приводить к развитию опасных осложнений (в числе которых инфаркт миокарда, инсульт), способных стать причиной стойкой утраты трудоспособности, а также летального исхода.
Длительное или злокачественное течение артериальной гипертензии приводит к значительному поражению артериол органов-мишеней (глаз, сердца, почек, мозга) и нестабильности их кровообращения.
Основная роль в развитии артериальной гипертензии принадлежит нарушениям регуляторной функции высших отделов центральной нервной системы, осуществляющих контроль функций всех внутренних органов и систем, в том числе и сердечно-сосудистой. Именно поэтому артериальная гипертензия чаще всего развивается у людей, часто переутомляющихся психически и физически, подверженных сильным нервным потрясениям. Факторами риска развития артериальной гипертензии являются и вредные условия труда (шум, вибрация, ночные смены).
Другие предрасполагающие к развитию артериальной гипертензии факторы:
- Наличие артериальной гипертензии в семейном анамнезе. Вероятность развития заболевания увеличивается в несколько раз у людей, у которых два и более кровных родственника страдают от повышенного артериального давления.
- Нарушения липидного обмена как у самого пациента, так и у его ближайших родственников.
- Сахарный диабет у пациента или его родителей.
- Заболевания почек.
- Ожирение.
- Злоупотребление алкогольными напитками, курение.
- Злоупотребление поваренной солью. Употребление свыше 5,0 г поваренной соли в день сопровождается задержкой жидкости в организме и спазмом артериол.
- Малоподвижный образ жизни.
В климактерическом периоде у женщин на фоне гормонального дисбаланса обостряются нервные и эмоциональные реакции, повышая риск развития артериальной гипертензии. Согласно статистике, примерно у 60% женщин заболевание возникает именно с наступлением климактерического периода.
Возрастной фактор оказывает влияние на риск развития артериальной гипертензии у мужчин. До 30 лет заболевание развивается у 9% мужчин, а после 65 лет им страдает практически каждый второй. До 40 лет артериальная гипертензия чаще диагностируется у мужчин, в более старшей возрастной группе возрастает заболеваемость у женщин. Это объясняется тем, что после сорока лет в организме женщин начинаются гормональные изменения, связанные с наступлением менопаузы, а также высокой смертностью мужчин среднего и старшего возраста от осложнений артериальной гипертензии.
В основе патологического механизма развития артериальной гипертензии лежит увеличение сопротивления периферических кровеносных сосудов и повышение минутного сердечного выброса. Под влиянием стрессового фактора нарушается регуляция продолговатым мозгом и гипоталамусом тонуса периферических сосудов. Это приводит к спазму артериол, развитию дисциркуляторного и дискинетического синдромов.
Спазм артериол увеличивает секрецию гормонов ренин-ангиотензин-альдостероновой группы. Альдостерон принимает непосредственное участие в минеральном обмене, способствует задержке ионов натрия и воды в организме пациента. Это, в свою очередь, способствует увеличению объема циркулирующей крови и повышению уровня АД.
На фоне артериальной гипертензии у пациента происходит увеличение вязкости крови. В результате скорость кровотока снижается, а обменные процессы в тканях ухудшаются.
Со временем стенки кровеносных сосудов утолщаются, за счет чего сужается их просвет и возрастает уровень периферического сопротивления. На этой стадии артериальная гипертензия принимает необратимый характер.
Дальнейшее развитие патологического процесса сопровождается повышением проницаемости и плазматическим пропитыванием стенок кровеносных сосудов, развитием артериолосклероза и элластофиброза, становясь причиной вторичных изменений в разных органах и тканях. Клинически это проявляется первичным нефроангиосклерозом, гипертонической энцефалопатией, склеротическими изменениями в миокарде.
В зависимости от причины выделяют эссенциальную и симптоматическую артериальную гипертензию.
Артериальная гипертензия диагностируется примерно у 30% людей среднего и пожилого возраста, но может наблюдаться и у подростков.
Эссенциальная (первичная) гипертензия наблюдается примерно в 80% случаев. Причину развития данной формы заболевания установить не удается.
Симптоматическая (вторичная) гипертензия возникает вследствие поражения органов или систем, принимающих участие в регуляции артериального давления. Чаще всего вторичная артериальная гипертензия развивается на фоне следующих патологических состояний:
- заболевания почек (острый и хронический пиело- и гломерулонефрит, обструктивные нефропатии, поликистоз почек, заболевания соединительной ткани почек, диабетическая нефропатия, гидронефроз, врожденная гипоплазия почек, ренинсекретирующие опухоли, синдром Лиддла);
- неконтролируемый длительный прием некоторых лекарственных препаратов (пероральные контрацептивы, глюкокортикоиды, антидепрессанты, симпатомиметики, нестероидные противовоспалительные средства, препараты лития, препараты спорыньи, кокаин, эритропоэтин, циклоспорин);
- эндокринные заболевания (акромегалия, синдром Иценко – Кушинга, альдостеронизм, врожденная гиперплазия надпочечников, гипер- и гипотиреоз, гиперкальциемия, феохромоцитома);
- сосудистые заболевания (стеноз почечной артерии, коарктация аорты и ее основных ветвей);
- осложнения беременности;
- неврологические заболевания (повышение внутричерепного давления, опухоли головного мозга, энцефалит, респираторный ацидоз, апноэ во время сна, острая порфирия, отравление свинцом);
- хирургические осложнения.
Для определения степени артериальной гипертензии необходимо установить нормальные значения артериального давления. У людей старше 18 лет нормальным считается давление, не превышающее 130/85 мм рт. ст.. Давление 135–140/85–90 – пограничное между нормой и патологией.
По уровню повышения артериального давления выделяют следующие стадии артериальной гипертензии:
- Легкая (140–160/90–100 мм рт. ст.) – давление повышается под влиянием стресса и физических нагрузок, после чего медленно возвращается к нормальным значениям.
- Умеренная (160–180/100–110 мм рт. ст.) – АД колеблется в течении дня; признаков поражения внутренних органов и центральной нервной системы не отмечается. Гипертонические кризы наблюдаются редко и протекают в легкой форме.
- Тяжелая (180–210/110–120 мм рт. ст.). Для этой стадии характерны гипертонические кризы. При проведении медицинского обследования у пациентов выявляют преходящую ишемию головного мозга, гипертрофию левого желудочка, повышение креатинина в сыворотке крови, микроальбуминурию, сужение артерий сетчатой оболочки глаз.
- Крайне тяжелая (свыше 210/120 мм рт. ст.). Гипертонические кризы возникают часто и протекают тяжело. Развиваются серьезные поражения тканей, приводящие к нарушению функций органов (хроническая почечная недостаточность, нефроангиосклероз, расслаивающая аневризма кровеносных сосудов, отек и геморрагии зрительного нерва, тромбоз мозговых сосудов, сердечная левожелудочковая недостаточность, гипертоническая энцефалопатия).
По течению артериальная гипертензия может быть доброкачественной или злокачественной. Злокачественная форма характеризуется быстрым прогрессированием симптомов, присоединением тяжелых осложнений со стороны сердечно-сосудистой и нервной систем.
Клиническое течение артериальной гипертензии отличается вариабельностью и определяется не только уровнем повышения артериального давления, но и тем, какие органы-мишени задействованы в патологическом процессе.
Для ранней стадии артериальной гипертензии характерны нарушения со стороны нервной системы:
- преходящие головные боли, чаще всего локализующиеся в затылочной области;
- головокружение;
- ощущение пульсации сосудов в голове;
- шум в ушах;
- нарушения сна;
- тошнота;
- сердцебиение;
- быстрая утомляемость, вялость, чувство разбитости.
При дальнейшем прогрессировании заболевания в дополнении к вышеперечисленным симптомам присоединяется одышка, которая возникает при физической нагрузке (подъем по лестнице, бег или быстрая ходьба).
Повышение артериального давления более 150–160/90–100 мм рт. ст. проявляется следующими признаками:
- тупые боли в области сердца;
- онемение пальцев;
- мышечный тремор, напоминающий озноб;
- покраснение лица;
- повышенная потливость.
Если артериальная гипертензия сопровождается задержкой жидкости в организме, то к перечисленным симптомам присоединяются одутловатость век и лица, отек пальцев рук.
На фоне артериальной гипертензии у пациентов происходит спазм артерий сетчатки, что сопровождается ухудшением зрения, появления перед глазами пятен в виде молний, мушек. При значительном повышении уровня АД может произойти кровоизлияние в сетчатку, результатом чего может стать слепота.
Программа обследования при артериальной гипертензии направлена на следующие цели:
- Подтвердить наличие стабильного повышения артериального давления.
- Выявить возможные повреждения органов-мишеней (почки, сердце, головной мозг, орган зрения), оценить их степень.
- Определить стадию артериальной гипертензии.
- Оценить вероятность развития осложнений.
Собирая анамнез, особое внимание придается выяснению следующих вопросов:
- наличие факторов риска;
- уровень повышения артериального давления;
- длительность заболевания;
- частота возникновения гипертонических кризов;
- наличие сопутствующих заболеваний.
При подозрении на артериальную гипертензию АД следует измерять в динамике с обязательным соблюдением следующих условий:
- измерение производят в спокойной обстановке, дав пациенту 10–15 минут на адаптацию;
- за час до предстоящего измерения пациенту рекомендуется не курить, не пить крепкий чай или кофе, не принимать пищу, не закапывать в глаза и нос капли, в состав которых входят симпатомиметики;
- при измерении рука пациента должна располагаться на одном уровне с сердцем;
- нижний край манжеты должен располагаться на 2,5–3 см выше локтевой ямки.
При первом осмотре пациента врач производит измерение артериального давления на обеих руках два раза. Перед повторным измерением необходимо выждать 1-2 минуты. Если отмечается асимметрия давления, превышающая 5 мм рт. ст., то все дальнейшие измерения проводят на руке с большими показателями. В тех случаях, когда асимметрия отсутствует, измерения следует производить на левой руке у правшей и на правой руке у левшей.
Диагноз артериальной гипертензии ставится при условии, что повышенное артериальное давление (АД) фиксируется у пациента не менее чем при трех измерениях, произведенных на фоне спокойной обстановки и в разное время.
Пациенты, страдающие артериальной гипертензией, должны научиться измерять артериальной давление самостоятельно, это позволяет лучше контролировать течение заболевания.
Лабораторная диагностика при артериальной гипертензии включает:
При артериальной гипертензии пациентам обязательно проводят электрокардиографическое исследование в 12 отведениях. Полученные данные при необходимости дополняют результатами эхокардиографии.
Пациенты с установленной артериальной гипертензией должны быть проконсультированы офтальмологом, с обязательным осмотром глазного дна.
Для оценки поражения органов-мишеней выполняют:
- УЗИ органов брюшной полости;
- компьютерную томографию почек и надпочечников;
- аортографию;
- экскреторную урографию;
- электроэнцефалографию.
Терапия артериальной гипертензии должна быть направлена не только на нормализацию повышенного АД, но и на коррекцию имеющихся нарушений со стороны внутренних органов. Заболевание носит хронический характер, и хотя полное выздоровление в большинстве случаев невозможно, правильно подобранное лечение артериальной гипертензии позволяет предотвратить дальнейшее развитие патологического процесса, снижает риск возникновения гипертонических кризов и тяжелых осложнений.
При артериальной гипертензии рекомендуется:
- соблюдение диеты с ограничением поваренной соли и повышенным содержанием магния и калия;
- отказ от употребления спиртных напитков и курения;
- нормализация массы тела;
- повышение уровня физической активности (пешеходные прогулки, лечебная физкультура, плавание).
Медикаментозное лечение артериальной гипертензии назначает кардиолог, оно требует длительного времени и периодической коррекции. В схему терапии помимо гипотензивных средств по показаниям включаются диуретики, дезагреганты, β-адреноблокаторы, гипогликемические и гиполипидемические средства, седативные препараты или транквилизаторы.
Основными показателями эффективности проводимого лечения артериальной гипертензии являются:
- снижение артериального давления до хорошо переносимого пациентом уровня;
- отсутствие прогрессирования повреждения органов-мишеней;
- предупреждение развития осложнений со стороны сердечно-сосудистой системы, способных значительно ухудшить качество жизни больного или стать причиной летального исхода.
Длительное или злокачественное течение артериальной гипертензии приводит к значительному поражению артериол органов-мишеней (глаз, сердца, почек, мозга) и нестабильности их кровообращения. В результате стойкое повышение АД провоцирует возникновение инфаркта миокарда, сердечной астмы или отека легких, ишемического или геморрагического инсульта, отслоения сетчатки, расслаивающей аневризмы аорты, хронической почечной недостаточности.
Согласно статистике, примерно у 60% женщин заболевание возникает с наступлением климактерического периода.
Артериальная гипертензия, особенно тяжелого течения, часто осложняется развитием гипертонического криза (эпизодами внезапного резкого повышения артериального давления). Развитие криза провоцируется психическим перенапряжением, переменой метеорологических условий, физическим переутомлением. Клинически гипертонический криз проявляется следующими симптомами:
- значительное повышение АД;
- головокружение;
- интенсивная головная боль;
- усиленное сердцебиение;
- чувство жара;
- тошнота, рвота, которая может быть неоднократной;
- расстройства зрения (мелькание «мушек» перед глазами, выпадение полей зрения, потемнение в глазах и т. д.);
- кардиалгия.
На фоне гипертонического криза происходят нарушения сознания. Пациенты могут быть дезориентированы во времени и пространстве, испуганы, возбуждены или же, наоборот, заторможены. При тяжелом варианте течения криза сознание может отсутствовать.
Гипертонический криз способен привести к острой недостаточности левого желудочка, острому нарушению мозгового кровообращения (инсульт по ишемическому или геморрагическому типу), инфаркту миокарда.
Прогноз при артериальной гипертензии определяется характером течения (злокачественное или доброкачественное) и стадией заболевания. Факторами, ухудшающими прогноз, являются:
- быстрое прогрессирование признаков повреждения органов-мишеней;
- III и IV стадия артериальной гипертензии;
- тяжелое поражение кровеносных сосудов.
Крайне неблагоприятное течение артериальной гипертензии отмечается у людей молодого возраста. У них высок риск развития инсульта, инфаркта миокарда, сердечной недостаточности, внезапной смерти.
При раннем начале лечения артериальной гипертензии и при условии тщательного соблюдения пациентом всех рекомендаций лечащего врача, удается замедлить прогрессирование заболевания, улучшить качество жизни пациентов, а иногда и добиться длительной ремиссии.
Первичная профилактика артериальной гипертензии направлена на предотвращение развития заболевания и включает следующие мероприятия:
- отказ от вредных привычек (курение, употребление алкогольных напитков);
- психологическая разгрузка;
- правильное рациональное питание с ограничением жиров и поваренной соли;
- регулярные умеренные физические нагрузки;
- длительные прогулки на свежем воздухе;
- отказ от злоупотребления напитками, богатых кофеином (кофе, кола, чай, тоники).
При уже развившейся артериальной гипертензии профилактика направлена на замедление прогрессирования заболевания и предупреждение развития осложнений. Такая профилактика называется вторичной, она включает соблюдение пациентом предписаний врача, касающихся как лекарственной терапии, так и модификации образа жизни, а также осуществление регулярного контроля уровня АД.
Видео с YouTube по теме статьи:
Артериальная гипертензия является хроническим заболеванием, которое зачастую годами не дает каких-либо явных симптомов. Единственный способ избежать серьезных осложнений — соответствующая терапия. Следует знать, как диагностируется первичная и вторичная артериальная гипертензия, что это такое?
Правильное артериальное давление обеспечивает адекватное кровоснабжение и функционирование всех органов. Значение давления зависит от двух основных факторов: объема крови, которую сердце выбрасывает из камеры в течение 1 минуты (так называемый минутный объем сердца), и сопротивления стенки сосудов. Минутный объем сердца тесно связан с объемом циркулирующей крови, которая в свою очередь регулируется почками. Поэтому заболевания паренхимы почек и почечных сосудов — основные причины артериальной гипертензии.
В регуляции артериального давления важную роль играет нервная система, которая влияет на сердечный выброс и сопротивление сосудов. Выделяемые при стрессе на нервных окончаниях амины катехоламинов вызывают спазм мускулатуры сосудов, увеличение сопротивления сосудистой системы и, как следствие, артериального давления. Также вещества, производимые локально через эндотелий, которым выстланы стенки сосудов, влияют на величину давления путем изменения сопротивления сосудистой системы. Могут поднять давление (эндотелин, тромбоксан А2) или понизить (простациклин, оксид азота). Нарушения этих регуляторных механизмов приводят к развитию гипертонической болезни.
Что такое артериальная гипертензия 1, 2, 3 степени? Риск возникновения осложнений болезни зависит от степени тяжести артериальной гипертензии. Если систолическое давление составляет 140-159 мм рт. ст. и диастолическое 90-99 мм рт. ст., речь идет о гипертензии легкой степени (I степень). Когда систолическое АД имеет значение 160-179 мм рт. ст. и диастолическое 100-109 мм рт. ст., гипертензия умеренная (II степень). Если систолическое АД выше 180 мм рт. ст. и диастолическое давление превышает 110 мм рт. ст, возникает тяжелая артериальная гипертензия (III степень).
Оптимальным считается давление 200/130 мм рт. ст. и постепенный его рост до значения > 300/150 мм рт. ст. с поражением многих органов, что приводит к состоянию угрозы для жизни: инсульт, отек легких, инфаркт миокарда. Гипертонический криз требует быстрого медицинского вмешательства. Выраженные симптомы возникновения гипертонического криза — это сильное головокружение, головная боль, резкая слабость зрения, одышка, ускорение сердечного ритма и боли в грудной клетке.
Перечисленные вначале нехарактерные симптомы артериальной гипертензии в результате повышения кровяного давления не требуют срочной врачебной помощи, но должны заставить больного контролировать артериальное давление в домашних условиях и проконсультироваться с врачом во время планового визита. Своевременное выявление и лечение артериальной гипертензии позволяют снизить вероятность возникновения опасных осложнений.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Как 95-летний ягодник из далёкого посёлка спас меня от гипертонии: «Едва взглянув на меня, он определил корень проблемы, а то, что было дальше, повергло в шок даже моего врача, потому что, через месяц я забыл, что такое давление…»
Узнать больше. »
В случае первичной артериальной гипертонии, которая приходится на более 90% всех случаев болезни, не удалось установить однозначную причину болезни. Диагноз ставится после исключения всех нарушений, которые могут привести к развитию гипертонии, а значит, после исключения вторичной гипертензии.
Что значит гипертония первичного характера, и что влияет на ее развитие? На развитие первичной гипертонии влияют как генетические, так и экологические факторы. Генетические факторы обусловливают нарушения функционирования гормональных систем и нервных окончаний, которые отвечают за регулирование артериального давления. Эти изменения приводят к увеличению объема циркулирующей крови и минутного сердца, сокращению кровеносных сосудов и реконструкции их стенки, что вызывает увеличение сопротивления протекающей крови и способствует развитию гипертонии. О значимости генетического фактора в развитии артериальной гипертензии свидетельствует тот факт, что у 45-85% пациентов, страдающих от этой болезни, гипертония была у одного из родителей.
Факторы окружающей среды, которые способствуют возникновению гипертонии, употребление большого количества соли в рационе, малоподвижный образ жизни, ожирение и стресс. Вероятно, предпосылкой развития гипертонии является взаимодействие генетических факторов и окружающей среды. Это означает, что синдром артериальной гипертензии может развиться у человека при воздействии на него факторов окружающей среды, если он имеет генетическую склонность к болезни.
Что означает вторичная гипертензия, и какая причина ее появления? При этой форме гипертонии можно выделить конкретную причину.
- Почка является одним из основных органов, контролирующих кровяное давление.
Через выработку ренина почка принимает участие в регулировании давления. Допустимые значения артериального давления поддерживаются благодаря контролю объема циркулирующей крови, степени напряжения сосудистой стенки, регуляции количества потребляемой жидкости, а также многих других механизмов, на которые имеет влияние ренин и гормоны, выделяемые под его воздействием. Поэтому ясно, что сбой работы почек приводит к нарушению контроля артериального давления. Это проявляется развитием гипертензии. Патология может касаться различных структур почки:
-
болезни почечных сосудов: атеросклероз, воспаления, аневризма, эмболия, фиброзно-мышечная дисплазия;
- Коарктация аорты — сужение диаметра аорты в ее начальном участке, что приводит к развитию гипертензии в артериях, которые отходят от аорты перед стенозом. Характерно более высокое давление в артериях верхних конечностей, чем нижних.
Отдельную проблему представляет собой артериальная гипертензия, причины которой объясняются беременностью. Чаще всего появляется во второй половине беременности и проходит после родов.
Артериальная гипертония распознается при многократном измерении давления, и если его значение превышает 140/90 мм рт. ст. Чтобы исключить влияние эмоций и вариабельности суточного давления, измерения следует проводить по крайней мере 2 раза на каждой верхней конечности во время нескольких визитов к врачу. В сомнительных случаях может быть полезно выполнение 24-часового мониторинга артериального давления. Пациенту одевается на плечо манжета, подключенная к устройству, которое каждые несколько десятков минут автоматически производит измерение и запись артериального давления. Метод позволяет определить значение давления во время повседневной активности больного, и в период сна.
После установления диагноза — артериальная гипертония, следует определить, имеет ли она первичный или вторичный характер. Нужно определить наличие возможных осложнений артериальной гипертензии. Основой этого этапа диагностики является беседа с врачом и осмотр пациента в кабинете. Следует выполнить основные лабораторные исследования пациента:
- анализ крови позволяет обнаружить анемию, инфекции и многие другие нарушения функционирования организма;
- концентрация натрия, калия, мочевины и креатинина в крови, общий анализ мочи — отклонения от нормы указывают на нарушения работы почек, которые могут быть причиной гипертонии;
- уровень глюкозы в крови;
- концентрация холестерина (общий, липопротеиды высокой плотности (ЛПВП), липопротеиды низкой плотности (ЛПНП), триглицериды) — используется для оценки нарушений липидного обмена, которые могут увеличить риск развития атеросклероза.
Необходимо провести ЭКГ больного, по которой можно определить особенности гипертрофии левого желудочка сердца.
Дополнительные исследования, которые могут расширить диагностику, это:
- рентгеновский снимок грудной клетки и эхокардиограмма сердца позволяют оценить изменения в левой камере сердца и аорты, возникающие при гипертензии;
- офтальмолог проводит исследование глазного дна для оценки повреждения сосудов сетчатки;
- УЗИ почек и сонных артерий — простое визуальное исследование, позволяющее оценить наличие атеросклеротических бляшек в артериях, сужения, повреждения структуры почек (цирроз, опухоли).
Если проведенные исследования не показали никакой патологии, диагностируется артериальная гипертензия первичного характера.
Артериальная гипертония — распространенное заболевание. Лечение больных без серьезных осложнений ведут врачи общей практики. В случае возникновения трудностей в терапии возможно потребуется консультация кардиолога. Перед визитом к врачу хорошо бы продумать, какие конкретные вопросы, касающиеся болезни, вы хотели бы уточнить во время консультации. А вот несколько возможных вопросов:
- Что делать, чтобы предотвратить болезнь?
- Можно полностью вылечить гипертонию?
- Необходимо ли медикаментозное лечение артериальной гипертензии?
- Как долго нужно принимать лекарства?
- Что делать, когда лечение не приносит никаких результатов?
- Угрожает ли гипертония при беременности здоровью ребенка?
- Это наследственное заболевание?
- Ограничивает ли артериальная гипертония жизненную активность?
- Что произойдет, если не лечить?
- Побочные эффекты от лекарств?
- Как часто нужно измерять давление?



