Рча сердца как проходит операция
Суть абляции сердца: показания, как проходит, послеоперационный период
Из этой статьи вы узнаете: в чем суть такой операции на сердце, как радиочастотная абляция (РЧА), в каких случаях она может быть показана. Как проходит вмешательство, и как к нему подготовиться. Могут ли быть осложнения, и чего ждать в послеоперационном периоде.

Автор статьи: Нивеличук Тарас , заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности «Лечебное дело».
Под радиочастотной абляцией подразумевается малотравматичная (миниинвазивная) хирургическая операция на сердце, направленная на устранение нарушений ритма. Ее считают одним из самых эффективных методов лечения, так как даже самые тяжелые формы аритмий можно вылечить навсегда. Дополнительное достоинство операции РЧА – легкая переносимость больными и отсутствие разрезов. Единственный минус – высокая цена, что обусловлено необходимостью использования дорогого высокоточного оборудования.
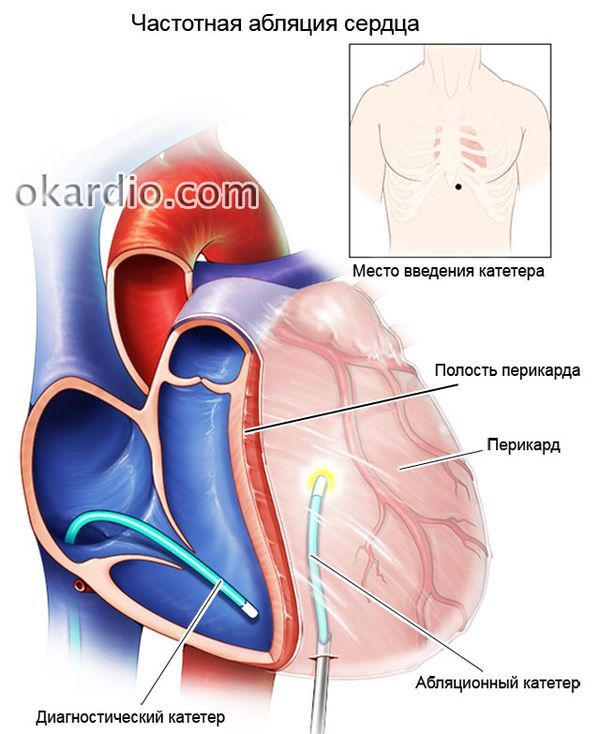
Редкостное название операции радиочастотной абляции говорит о том, что она используется для лечения узкого круга болезней сердца. Но аналогично называют косметические хирургические операции по устранению варикоза вен нижних конечностей. Абляция сердца может быть не только радиочастотной, но также лазерной и ультразвуковой.
Проводят вмешательство врачи кардиохирурги в специализированных кардиологических центрах.
Смысл операции
Основная причина большинства нарушений сердечного ритма – наличие патологических (дополнительных, аномальных) очагов, генерирующих возбуждающие импульсы. Из-за них помимо нормальных регулярных сокращений миокард совершает дополнительные хаотичные.
Смысл выполнения радиочастотной абляции сердца в том, чтобы обнаружить и разрушить эти эктопические (аномальные) очаги аритмической импульсации. Достичь этого можно благодаря физическим эффектам высокочастотных радиоволн. Контактируя с тканями сердца, они нагревают их до 60 градусов в месте контакта. Такое термическое действие достаточное для разрушения и превращения в рубец чувствительной нервной ткани, которой являются патологические очаги аритмии.
Самые главные отличия РЧА от классических вмешательств в кардиохирургии:
- Выполняется на работающем сердце с минимальным наркозом.
- Не требует ни одного разреза.
- Не сопровождается разрушением здоровых участков миокарда.
- Нет непосредственного контакта сердца с окружающей средой (закрытая эндоваскулярная операция через проколы сосудов при помощи специальных катетеров-манипуляторов).
- Выполнить РЧА можно только в специализированных кардиологических центрах, где есть необходимое высокоточное оборудование.
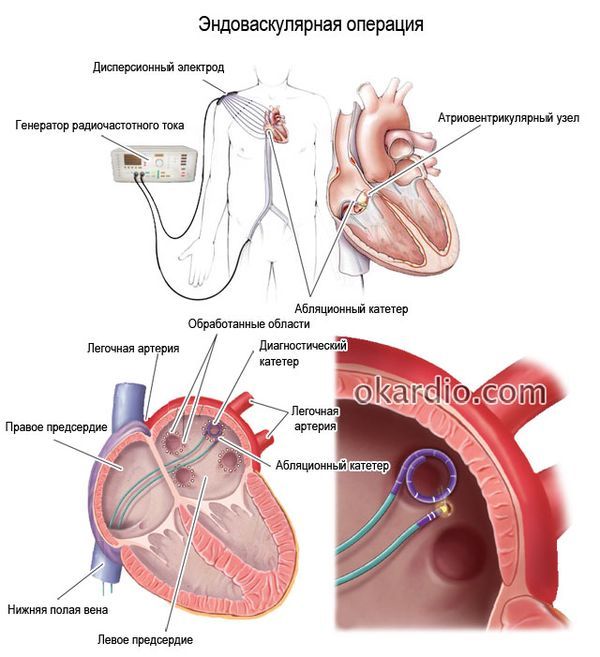 Нажмите на фото для увеличения
Нажмите на фото для увеличения
Показания: кто нуждается в операции
Каким бы безопасным не было вмешательство, оно всегда остается хирургической операцией, так как сопряжено с определенными рисками и угрозами. Это правило распространяется и на радиочастотную абляцию. Целесообразность ее выполнения решает только специалист, а не больной. Показания могут быть такими:
- Тяжелые формы постоянного или приступообразного вариантов мерцательной аритмии предсердий, не поддающиеся медикаментозному лечению.
- Пароксизмальная наджелудочковая и желудочковая тахикардия.
- Стойкая суправентрикулярная экстрасистолия.
- Синдром Вольфа-Паркинсона-Уайта.
- Гипертрофическая кардиомиопатия (увеличение и утолщение миокарда), сопровождающаяся затруднением оттока крови из сердца.
Основные показания к РЧА – выраженные суправентрикулярные нарушения ритма (из стенок предсердий и узла между ними и желудочками), если они не поддаются медикаментозному лечению.
Противопоказания
Несмотря на наличие показаний, абляция сердца радиоволнами не проводится, если у больного имеются:
- Любые инфекционно-нагноительные процессы.
- Явления эндокардита (воспаление внутреннего слоя сердца).
- Декомпенсированная (тяжелая) сердечная недостаточность.
- Выраженный атеросклероз и тромбоз коронарных артерий.
- Инфаркт миокарда и ближайший период после него (не менее 6 мес.).
- Частые приступы стенокардии.
- Аневризма сердца.
- Злокачественная гипертония с кризовым течением.
- Аллергия на йод.
- Анемия 3 степени.
- Тяжелое общее состояние больного, печеночная, почечная и легочная недостаточность.
- Плохая и усиленная свертываемость крови.
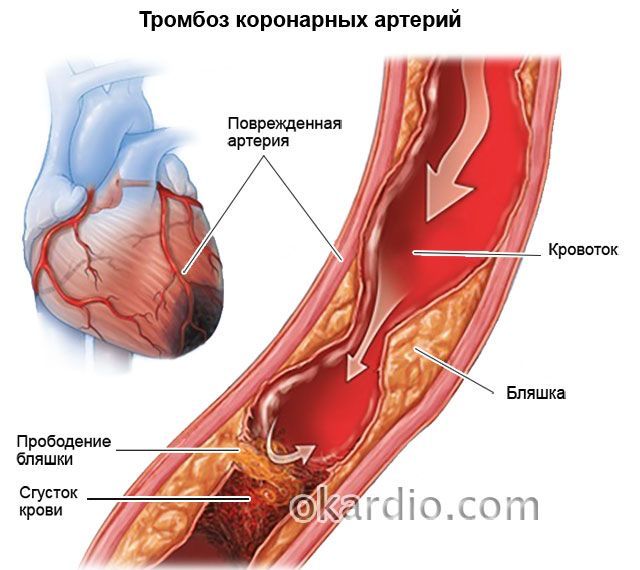
Как правильно подготовиться
Положительный эффект от операции зависит от правильности подготовки. Она включает в себя обследование и соблюдение рекомендаций предоперационного периода.
Обследование
Стандартная диагностическая программа перед РЧА предполагает:
- общий анализ и сахар крови;
- общий анализ мочи;
- маркеры гепатитов, ВИЧ и сифилиса;
- биохимия крови и коагулограмма;
- рентгенография грудной клетки;
- ЭКГ и полное электрофизиологическое исследование сердца;
- холтеровское мониторирование;
- УЗИ сердца;
- тест на стрессовые реакции – повышенную нервную возбудимость;
- томография (МРТ или КТ);
- консультация разных узких специалистов по необходимости (невропатолог, эндокринолог, пульмонолог и др.) и обязательно анестезиолог.
Перед операцией
За 2–3 дня до запланированной даты РЧА сердца больной госпитализируется в лечебное учреждение. Это нужно для того, чтобы провести контрольные обследования и подготовиться к вмешательству:
- Соблюдение режима физического и психоэмоционального покоя.
- Отмена приема противоаритмических препаратов под ежедневным контролем ЭКГ, пульса и давления.
- Правильное питание (на переедать, исключить жирную, грубую и раздражающую пищу).
- Последний прием пищи – вечером накануне операции (за 8–12 часов) в виде легкого ужина.
- Утром в день вмешательства:
- нельзя есть и пить;
- нужно подготовить операционное поле – побрить волосы в пахово-бедренных областях.
Благодаря безопасности и действенности абляция стала главным способом лечения аритмий. Стоимость РЧА сердца соответствует эффекту от проведения операции – положительному практически в 99% случаев. Клиник, в которых делают абляцию, много не только за рубежом, но также в России. Выбирая, стоит изучить статистику клиники по уже проведенным вмешательствам данного типа.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Абляция сердца: подготовка к процедуре, показания и противопоказания, возможные осложнения
Все чаще люди страдают нарушениями сердечного ритма. Данная проблема очень актуальна в наше время, а современная медицина предлагает такой метод лечения — как абляция сердца. Суть его заключается в хирургическом устранении разных видов аритмии.
Абляционный катетер, излучая электрический ток, нейтрализует очаги воспаления, создавая рубец, не мешающий правильной работе мышечного органа. Перед проведением операции, лечащий врач проведет все необходимые диагностические процедуры и расскажет, как себя вести до и во время процедуры. Вам в свою очередь, следует выполнять все рекомендации, дабы избежать осложнений. В послеоперационный период, необходимо следить за своим состоянием здоровья и придерживаться правильного образа жизни.
Если вы столкнулись с таким заболеванием, как аритмия и консервативное лечение не дало результат. То вам просто необходимо знать, что такое абляция сердца, какие имеются противопоказания, виды, этапы проведения операции и возможные последствия.
Абляция сердца — общая характеристика
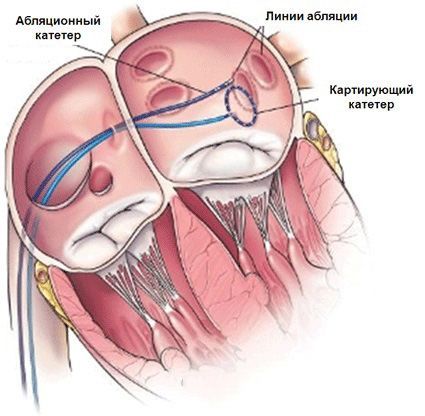
Абляция — это операция на сердце, которая направлена на хирургическое устранение нарушений ритмов. К абляции относится ряд методик, разрушающих очаг или несколько очагов аритмии при помощи физического воздействия на них.
Радиочастотная (радиоволновая) катетерная абляция (РЧА сердца) — один из самых современных способов лечения нарушений ритма. В основе процедуры лежит прицельное влияние на патологический очаг или участок цепи, который приводит к образованию или распространению аномального импульса.
Для радиочастотной абляции применяется специальный аппарат — абляционный катетер, излучающий электрический ток высокой частоты.
Именно воздействие током и приводит к деструкции аномального пути проведения и к его полной нейтрализации. После блокировки патологического очага в миокарде образуется небольшой рубец, но он вовсе не меняет нормального ритма сердца. Методика относится к малоинвазивным методам лечения, так как проведения разрезов на сердце не требует.
Только в редких случаях РЧА может выполняться на открытом сердце, если параллельно необходима коррекция органических патологий кровеносной системы. Впервые РЧА была использована еще в 1986 г., а к середине 90-х годов уже внедрялась повсеместно и стала методикой выбора при множестве видов аритмий.
В настоящее время радиочастотная катетерная абляция уже заменила некоторые виды открытых вмешательств, а также стала прекрасной альтернативой длительному или пожизненному медикаментозному лечению.
Кроме избавления от сердечных проблем, РЧА часто используется для терапии варикозного расширения вен, болей в позвоночнике и даже против новообразований печени и других внутренних органов.
Дальнейшие исследования в области абляции сердца сводились к тому, что необходимо было изобрести такой способ, который обладает дозированным воздействием на ткань миокарда, а также не оказывает отрицательного влияния на рядом расположенные структуры. Так началась эра радиочастотной абляции.
В данном случае использование точечного электрода позволяет оказывать воздействие только в месте его приложения.
Это приводит к блокаде проведения импульса в том месте, где было произведено прижигание ткани миокарда и проводящих путей, которые там проходят.
Преимуществом метода является то, что в области, которая расположена рядом, не происходит каких-либо патологических изменений – не нарушается их сократительная способность, а также способность проводить нервный импульс.
Поэтому применение радиочастотной абляции сердца относится к высокотехнологичной медицинской помощи, которая имеет минимальное количество осложнений, сочетающееся с высокой эффективностью.
Суть метода

Ритмичность сердечных сокращений зависит от того, как функционирует проводящая система сердца. Если прохождение нервных импульсов по ней нарушено, возникает аритмия. Чтобы вылечить таких больных, кардиохирургам необходимо устранить нарушение в работе проводящей системы.
Здесь как раз и приходит на помощь радиочастотная абляция. Суть этой процедуры заключается в разрушении радиочастотной энергией очага аритмии, представленного патологическими проводящими путями. Проводится радиочастотная абляция без общего наркоза.
Обезболивается только место введения аппаратуры (трубочек с электродами). Никаких разрезов при этом кардиохирург не делает, доступ к камерам сердца осуществляется через крупные сосуды (именно их прокалывают и через них вводят инструменты).
Чтобы контролировать продвижение трубочек с электродами по кровеносному руслу, пациенту проводится рентгеноскопия (просвечивание рентгеновскими лучами с подачей изображения на монитор). Выбор точки доступа (вены или артерии) зависит от того, в какую камеру сердца необходимо проникнуть операционной бригаде.
Когда электроды попадают в камеры сердца, хирург начинает стимулировать различные участки сердечной стенки в поисках очага аритмии (проводит так называемое электрофизиологическое исследование).
На это может уйти не один десяток минут, но ошибки в таком деле недопустимы. Обнаруженную аритмогенную точку врач разрушает специальным электродом, при этом окружающие ткани не страдают. Больной во время процедуры может ощущать дискомфорт, боль, перебои в сердце.
Пугаться этого не стоит – врачи все держат под контролем, и многие неприятные симптомы возникают именно при поиске источника патологических нервных импульсов. После окончания всех манипуляций пациента оставляют в горизонтальном положении как минимум на 12 часов. Это необходимо для предупреждения развития кровотечения.
Показания для проведения абляции сердца
Необходимость в проведении абляции сердца возникает в тех случаях, когда медикаментозная терапия не может быть проведена, так как заранее известна ее неэффективность, а также в тех ситуациях, когда она не рекомендована по состоянию здоровья.
Поэтому перечень основных противопоказаний выглядит следующим образом:
- мерцательная аритмия с очагом возбуждения в предсердиях;
- фибрилляция предсердий – состояние, при котором возникает различное количество очагов, генерирующих импульсы к сокращению. На этом фоне предсердия сокращаются в одном ритме, а желудочки в другом;
- значительная тахикардия, при которой очаг возбуждения находится либо в желудочках сердца, либо в предсердиях;
- синдром Вольфа-Паркинсона-Уайта;
- недостаточность сердца, то есть когда сократительная способность миокарда не в состоянии удовлетворить потребностей органов и систем в обеспечении кислорода и другими питательными веществами;
- пароксизмальные тахикардии;
- значительное увеличение размеров сердца (кардиомегалия);
- выраженное снижение сердечного выброса – основного показателя, который характеризует сократительную способность миокарда.
Противопоказания проведения процедуры
Но кроме положительных сторон абляции, существуют еще и состояния организма, при которых данная процедура может быть нежелательной либо вообще противопоказанной для проведения больному.
Наиболее частые причины, при наличии которых не рекомендуется катетерная абляция, такие:
- если самочувствие и состояние больного очень тяжелое;
- выявленный эндокардит;
- изменения в электролитном балансе организма;
- декомпенсоционная стадия сердечной недостаточности;
- выявленные болезни в дыхательной системе;
- острые респираторные вирусные инфекции;
- высокая температура;
- гипертензия в тяжело стадии;
- тяжелые аллергии на вещества рентгенконтраста;
- негативная реакция на йод;
- изменения в клеточной структуре крови;
- проблемы с почками.
В случае выявления одного либо нескольких из данных факторов категорически нельзя проводить сердечную абляцию, поэтому медики ищут другие пути лечения.
Подготовка к проведению операции
Для эффективного выполнения операции необходимо осуществить подготовку к вмешательству. Обычно абляцию выполняют в плановом порядке, поэтому дата проведения назначается исходя из плана работы операционной и хирургов.
Перед операцией следует сдать несколько видов анализов и провести инструментальные обследования:
- общий клинический анализ крови;
- биохимия;
- общий анализ мочи;
- анализы на ВИЧ, гепатиты, сифилис;
- анализ на группу крови, резус-фактор;
- ЭКГ в 12-ти отведениях;
- холтеровское мониторирование за сутки;
- стресс-тест;
- ЭХО-КГ;
- МРТ сердца с контрастированием.
Последний вид обследования требуется для поиска очага аритмии, и без него точное, прицельное выполнение операции становится более сложным.
Непосредственно перед операцией тоже необходима подготовка, которая включает такие рекомендации:
- Отказаться от приема некоторых лекарств за 2-3 дня (гормоны, сахароснижающие средства, противоаритмические лекарства). Есть препараты, период выведения которых из организма намного выше, поэтому об их приеме нужно тоже сообщить врачу.
- Побрить волосы в паху, либо в подмышечной впадине — в месте, куда будет вводиться катетер.
- Не кушать за 12 часов до процедуры, а также не пить за 8 часов до операции.
- До вмешательства сделать очистительную клизму.
Методика проведения абляции

Обязательным условием является применение адекватного обезболивания. Поэтому отдают предпочтение комбинированной анестезии, то есть введению препаратов местного действия, сочетающихся с внутривенным наркозом.
Далее необходимо подвести специальный катетер в сердцу. Обычно для этого производится пункция крупного сосуда — либо бедренной артерии, либо бедренной вены. Проведение катетера осуществляется под рентгенологическим контролем. Это позволяет избежать определенных осложнений.
Для достижения максимального положительного результата необходимо точно выбрать наиболее подходящее место для абляции. Это зависит от вида нарушений сердечного ритма.
Затем необходимо разместить электрод в области правого предсердия. Подача радиочастотных импульсов приводит к тому, что происходит местное прогревание тканей до 40-60 градусов. Этой температуры достаточно для того, чтобы вызвать некроз ткани. Затем необходимо оценить достигнутый результат.
В некоторых случаях абляция сердца может сочетаться с имплантацией искусственного водителя ритма. На этом оперативное лечение нарушений сердечного ритма заканчивается.
Предварительно больного госпитализируют. Процедура проводится в рентгеноперационной, в которой должны иметься следующие аппараты и инструменты:
- электроды-катетеры;
- приспособления и инструменты для катетеризации сердца;
- приборы для мониторирования функций организма;
- системы для рентгенографии;
- прибор для записи электрограмм (поверхностных, внутрисердечных);
- все необходимые инструменты и препараты для проведения реанимационных мероприятий.
Обычно вмешательство выполняется под местной анестезией с дополнительной седацией (например, при помощи Реланиума). Длится лечение — 1-6 часов (как правило, не более 4 часов), что будет зависеть от количества патологических очагов и места их расположения.
Последовательность действий врача и трех ассистентов при проведении РЧА такова:
- Хирург выбирает для доступа артерию на бедре (правую или левую), либо одну из лучевых артерий (реже — подключичную артерию).
- Кожу в области вены обрабатывают антисептиком и анестетиком, накрывают специальным стерильным материалом.
- Артерию пунктируют — вводят в нее особую иглу с проводником нужной длины.
- С помощью полученного прокола проводят в сосуд через гемостатический интродьюсер электрод-катетер.
- Электрод вводят до полости сердца, выполняя все манипуляции под рентгенологическим контролем.
- Когда электрод будет находиться уже в сердце, делают исследование органа — ЭФИ (внутрисердечную кардиограмму) — для выявления аритмогенных зон. Для этого врач провоцирует тахикардию, ведь только таким образом патологический участок будет найден (обычно он находится в устье легочных вен, АВ-узле).
- На очаг аритмии воздействуют абляционным электродом, нагревая ткани до 40-60 градусов и создавая, таким образом, искусственную атриовентрикулярную блокаду. Для поддержания ритма в этот период необходима работа введенных электродов.
- Через 20 минут еще раз делают ЭФИ, чтобы оценить эффективность выполненной процедуры. При необходимости все манипуляции вновь повторяют, либо, при отсутствии положительного результата, имплантируют искусственный водитель ритма.
- Извлекают катетеры, электроды, накладывают на область пункции давящую повязку.
- Больному после операции нельзя сгибать ноги, если проводилась пункция бедренного сосуда, в течение суток (иногда — 12-ти часов), а также не вставать с постели (строгий постельный режим) в тот же срок.
Послеоперационный период обычно протекает без осложнений. Однако часть пациентов может отмечать появление чувства давления и стеснения в груди. Это субъективные симптомы, которые самостоятельно проходят. После операции необходимости в использовании препаратов, которые улучшают проводимость сердца, нет.
За счет происходящего изменения строения сердечной мышцы и проводящих путей происходит нормализация сокращения сердца. В послеоперационном периоде пациент не чувствует никакой боли, так как операция является малоинвазивной.
Радиочастотная катетерная абляция сердца

Радиочастотная катетерная абляция сердца (РЧА) — малоинвазивная хирургическая операция, по устранению патологических очагов проведения импульса в сердечной мышце, при этом для реализации данной операции используются специальные катетеры.
РЧА — одна из новейших методик малоинвазивной хирургии, развитие ее началось в конце 80-ых годов прошлого столетия. По сути, РЧА сердца проводиться посредством небольшого укола – интродьюсеры, проводящие электроды для проведения процедуры, проходит по артерии, что дает возможность проделать нужные манипуляции без непосредственного вскрытия грудной клетки.
По статистике, дискомфорт у пациентов проходит уже спустя несколько часов после вмешательства. Спустя три-четыре дня после операции на сердце больного могут выписать из больницы.
Радиочастотная абляция сердца представляет собой особую процедуру, при которой специальный лазер прижигает крошечный участок сердца для создания искусственной АВ-блокады и лечения аритмии. Прижигание проводиться при температуре от 40 до 60 градусов по Цельсию, но пациент боли не испытывает, так как прижигание проводится аккуратно и быстро, а в месте введения инструмента используется местный наркоз.
Пациенту даются и седативные средства. Перед проведением процедуры проводится электрофизиологическое исследование: опираясь на его данные, врачи определяют, какой участок нужно прижечь. С помощью электрических импульсов кардиохирург вызывает у пациента приступ аритмии, чтобы обнаружить участок.
Из которого идут патологические импульсы. При этом у пациента могут возникать неприятные ощущения перебоев в сердцебиении, но у врачей все находится под контролем.
После прижигания ЭФИ проводится заново, так врач оценивает, пропали ли патологические сигналы. Если результат достигнут, электроды выводят. В целом, операция занимает от 1,5 до 6 часов.
Как отмечают больные, самые неприятные ощущения появляются при вводе и вводе иглы, поэтому заранее стоит психологически себя подготовить к дискомфорту.
Принцип операции заключается в следующем:
-
Производится пункция кровеносного сосуда.
Он выбирается в зависимости от того в каком отделе сердца обнаружен патологический очаг импульса, так, если патология в правом отделе, то пунктируется бедренная или подключичная (иногда яремная) вена, если патология в левом отделе, то пунктируется бедренная, лучевая или сонная артерия.
Какой именно сосуд пунктировать, хирург определяет индивидуально.
Далее хирург по определенной методике находит конкретные волокна, которые и являются виновниками мерцательной аритмии.
Делается это для того, чтобы не повредить другие (нужные) волокна, и определить все патологические участки, чтобы в будущем не возникал рецидив мерцания.
Преимущества РЧА
Эффективность РЧА при фибрилляции предсердий доказана многими успешными случаями восстановления сердечного ритма. Процедура значительно легче переносится, чем открытое хирургическое вмешательство, и имеет ряд преимуществ перед ним:
-
Радиочастотная абляция легко переносится и не требует длительного восстановления.
Пациенту достаточно полежать в больнице под наблюдением врачей не более 3-4 дней. Если сделать открытое хирургическое вмешательство, то на полное выздоровление уйдет гораздо больше времени.
Никаких шрамов после нее не остается, а прокол со временем полностью заживет, не оставляя рубцов. При открытом вмешательстве разрезается обширная часть грудной клетки. У пациента останутся огромные шрамы на всю жизнь.
Абляция проходит фактически безболезненно.
Незначительно сдавливающие ощущение в груди возникают лишь в ходе процедуры, а затем полностью пропадают. Использовать анальгетики нет необходимости.
Открытые операции на сердце не вызывают дискомфорта, но после их завершения пациента мучает острая боль. Для ее купирования придется принимать длительное время сильнодействующие препараты.
Торакоскопическая абляция
Торакоскопическая абляция выполняется в состоянии наркоза. Суть процедуры заключается в применении тока на очагах эктопического сигнала. В отличие от малоинвазивной РЧА, данная операция считается полноценной.
Больному делают проколы в грудной клетке. В них вставляется специальный прибор под названием торакоскоп. Он выполняет абляцию патологических участков, воздействуя на сердце снаружи.
Назначается торакоскопическая абляция по поводу фибрилляции предсердий, если достичь желаемого результата с помощью РЧА не удалось. Данная операция достаточно опасная и имеет больше шансов развития осложнений, но рецидивы после нее возникают крайне редко.
После проведения торакоскопии пациенту предстоит провести в больнице около недели. Первые 3-4 дня придется принимать обезболивающие препараты, а вставать с постели допускается лишь спустя сутки с момента окончания операции.
Лазерная абляция
Данный метод еще не получил большого развития в странах постсоветского пространства, но уже существуют медицинские центры проводящие такого рода операции. Лазерная абляция, как и радиочастотная, призвана выключить аритмогенные участки сердца, при этом, в отличие от РЧА, здесь используется лазерное излучение.
По статистике частота осложнений при применении лазера не уменьшается, но вот зато частота рецидивов, как правило, уменьшается.
Также, в отличии от РЧА, лазер более избирательно повреждает необходимые участи и, благодаря этому, повреждение сердечной мышцы остается минимальным и, соответственно, период реабилитации несколько короче.
Но, к сожалению, данная операция на порядок дороже обойдется пациенту. Более подробную информацию можно узнать у своего лечащего врача.
Как протекает послеоперационный период

Если после РЧА соблюдать все необходимые правила и рекомендации врача, то восстановление сердца и всего организма пройдет в кратчайшие сроки. Чтобы среди последствий вмешательства не оказалось кровотечений из места прокола, нельзя вставать с кровати в ранний послеоперационный период ни под каким предлогом.
Выписывают человека, как правило, на 2-5 сутки после радиочастотной абляции, и все это время он находится под неусыпным врачебным контролем. Во время нахождения в больнице проводится регулярное мониторирование биения сердца, для чего делают ЭКГ каждые 6 часов в первые сутки, измеряют давление, температуру тела, показатели диуреза, 1-2 раза делают УЗИ сердца.
Если через 30 минут после процедуры все еще сохраняются неприятные ощущения в груди, следует срочно сообщить об этом врачу: возможно, понадобится введение некоторых препаратов.
В целом, в первую неделю могут присутствовать неприятные ощущения, неритмичное сердцебиение, но затем это состояние самопроизвольно проходит. Реабилитация после РЧА продолжается 2-3 месяца. В это время больному будут нужны противоаритмические средства, а также непрямые антикоагулянты и прочие препараты по показаниям.
Во время реабилитации также возможно проведение терапии сопутствующих болезней и соматических патологий. Есть советы, выполнение которых позволит больному скорее восстановить свое здоровье:
- исключить алкоголь, курение из своей жизни;
- отказаться от потребления большого количества соли;
- попытаться снизить вес за счет нормализации диеты, уменьшения жирной и животной пищи в рационе;
- не пить кофе и крепкий чай;
- снизить физические нагрузки, но проведение специальной ЛФК обязательно.
Если лечение было проведено квалифицированным врачом, а все постоперационные рекомендации были соблюдены, то вероятность осложнений и рецидивов патологии довольно низка.
Осложнения
После проведения РЧА обычно полностью устраняется мерцание желудочков или предсердий. Процедура относится к неопасным типам вмешательства и имеет минимальный риск возникновения осложнений. Шанс их развития равен примерно 1%. Проявляются нежелательные последствия в нижеприведенных случаях:
- плохая свертываемость крови;
- декомпенсированный сахарный диабет;
- преклонный возраст (старше 65-70 лет).
Осложнения могут проявиться фактически сразу после радиочастотной абляции, или спустя определенное время. Их перечень выглядит следующим образом:
- кровотечение из места прокола;
- развитие новых сбоев в ритме сердца;
- повреждение стенки сосуда в момент проведения катетера;
- образование тромбов;
- стеноз (сужение) легочных вен;
- дисфункция почек.
Связаны осложнения с неаккуратным введением проводника или катетера, несоблюдением постельного режима или наличия прочих патологий, повлиявших на их развитие.
Лечение зависит от причины возникновения последствия, если дело касается рецидива аритмии, то врач посоветует установить кардиостимулятор или провести повторное оперативное вмешательство.
Образ жизни и прогноз после операции

Образ жизни после операции должен соответствовать следующим принципам:
В связи с тем, что основной причиной нарушений ритма сердца является ишемическая болезнь сердца, следует стремиться к профилактическим мерам, снижающим уровень»вредного» холестерина в плазме крови и предупреждающим его отложение на стенках сосудов, питающих сердечную мышцу.
Самым главным из подобных мероприятий является снижение потребления животных жиров, продуктов фаст-фуд, жареной и соленой пищи. Приветствуется употребление зерновых, бобовых культур, растительных масел, нежирных сортов мяса и птицы, кисломолочных продуктов.
Поэтому прекращение курения и отказ от крепких спиртных напитков в больших количествах является профилактикой нарушений ритма.
В заключение необходимо отметить — несмотря на то, что РЧА является хирургическим вмешательством в организм, риск осложнений сравнительно не велик, а вот польза от операции несомненна — большинство пациентов, судя по отзывам, перестают испытывать неприятные симптомы и менее подвержены риску сосудистых катастроф, связанных с пароксизмами тахиаритмий.
Мнение специалистов

Специалисты отмечают высокую вероятность выздоровления после проведения радиочастотной абляции сердца. Примерно в 80% случаев удается полностью избавиться от мерцательной аритмии. В остальных 20% приходится проводить повторную процедуру или прибегать к торакоскопической абляции.
Достигается желаемый результат не за счет выполнения операции в именитом исследовательском центре, а благодаря правильному выбору врача. Именно от его опыта и профессионализма будет зависеть итоговый успех.
Многие известные кардиохирурги сходятся во мнении, что проводить РЧА при мерцательной аритмии необходимо в обязательном порядке. Особенно если приступы (пароксизмы) встречаются часто и их удается купировать лишь с врачебной помощью.
Откладывая лечение, больной повышает вероятность летального исхода из-за тяжелых сбоев в гемодинамике примерно в 6-7 раз. Своевременно выполненное малоинвазивное вмешательство по устранению очага эктопических сигналов позволит улучшить качество жизнь больного. В 30% случаях специалисты даже отменяли антиаритмические препараты.
По мнению врачей-кардиологов, особо важно после РЧА соблюдать правила профилактики. Многие пациенты, выписавшись с больницы, чувствуют себя значительно лучше, поэтому сразу начинают злоупотреблять вредными привычками и перенапрягаться. Постепенно у них развиваются рецидивы, которые придется вновь купировать оперативным путем.
Постепенно сердечный ритм полностью нормализуется. Обо всех изменениях необходимо сообщать лечащему врачу. Он проанализирует состояние больного и составит план лечения.
» alt=»»>



