Рча сердца сколько на больничном
Больничные выплаты: чего ждать работнику после операции?
Работник, заболев, не всегда выздоравливает быстро. Бывают случаи, когда необходима оперативное вмешательство. И тогда больничный лист может затянуться. А на сколько? И от чего зависит его длительность? Как рассчитать больничный лист? Давайте разбираться в этом вместе.
Кто определяет срок больничного листа после операции
Согласно действующему в России законодательству, больничный лист может оформляется только на определенный, имеющий ограничение срок. И далеко не любой медработник может оформить больничный лист.
Так, лист нетрудоспособности не может быть получен:
- на станции, где переливают кровь;
- у работника скорой помощи.
Больничный после операции должен, как и во всех случаях, выписать лечащий врач. Длительность его также определяется врачом.
Максимальный и минимальный срок больничного
По показаниям врачей, работник может быть прооперирован и пребывать в связи с этим в стационаре. После хирургического вмешательства работнику требуется некоторое время на восстановление и реабилитацию.
Через какое-то время после проведенной операции, пациента выписывают домой. Затем он продолжает лечение в своей поликлинике, к которой приписан. А что по поводу максимального срока больничного говорит законодательство?
Закон № 255-ФЗ гласит, что пациенту выдаётся лист нетрудоспособности на весь срок его нахождения в стационаре. Его выдает лечащий врач. Он открывает больничный датой, когда пациент поступил в стационар, а закрывает – датой выписки. В последующем его необходимо предъявить в больницу по месту своего жительства там, где больной ещё некоторое время будет наблюдаться.
Законодательство допускает продление больничного ещё на 10 дней после выписки пациента из стационара. Таким образом, продолжительность больничного листа после оперативного вмешательства составляет 10 дней.
Врачебная комиссия имеет полномочия для продления больничного после операции на срок до 10 месяцев, но должна присутствовать положительная динамика в течение болезни.
Если больному была сделана сложная операция, из-за которой требуется длительная реабилитация, то тогда больничный лист может быть увеличен до 1 года.
Следовательно, продолжительность листа нетрудоспособности после операции с момента выписки из стационара может достигать одного года.
Но есть одна особенность – пациент должен будет раз в 15 дней приезжать в медицинское учреждение, где была сделана операция, с целью чтобы что бы его лечащий врач проводил осмотр и давал подтверждение необходимости в таком длительном больничном.
Чаще всего, после тяжелых операций, для успешной реабилитации, пациента направляют в профильный санаторий на долечивание. В этом случае, санаторий может увеличить срок больничного ещё на 24 дня.
Если на протяжении долгого времени после проведенной операции у пациента не происходит улучшений, то его должны направить на медико-социальную экспертизу для решения вопроса о возможности присвоения такому больному группы инвалидности.
Направить больного работника на эту экспертизу возможно если только будет отсутствовать положительная динамика результатов лечения в течение полугода после операции.
Если операция проводилась в другом городе, то в больничном учитывают время нахождения в пути на обратную дорогу.
Срок больничного при разного рода операций
| Причина операции | Срок, дней | Особенности |
| Удаление матки | 20-45 | |
| Операция на сердце | 30-70 | Возможно назначение МСЭ |
| На прямой кишке | 18 – 40 | |
| На позвоночнике | 30-120 | Возможно назначение МСЭ |
| При удалении грыжи | 21-45 | Зависит от места локализации грыжи |
| Операция на глазах | 7-60 |
Количество дней больничного, как говорилось выше, определяет лечащий врач. Сроки его могут колебаться от степени тяжести операции. Дни, которые представлены в нашей таблице далеко не полные.
Повторимся, здесь приведены ориентировочные сроки. Дальнейшее лечение и восстановление после операции все на усмотрение лечащего врача и медицинско-социальной экспертизы. (МСЭ)
Заболели в отпуске? Хотите оформить больничный? Читайте здесь, как это правильно оформить.
Грамотные советы и нужную вам информацию по расчету декретных вы можете узнать в нашей статье.
Срок больничного истек. Что делать?
Конкретный срок больничного листа законом не устанавливается – работник будет находится на лечении до момента полного выздоровления или же до назначения ему группы инвалидности.
Когда этот срок истечет, больной в обязательном порядке направляется МСЭ (медико-социальную экспертизу).
Лицам, которым инвалидность не установили, больничный продлевается до момента полного восстановления трудоспособности или момента повторного направления на МСЭ.
Если продолжительность лечения больного в стационаре больше в совокупности 30 календарных дней, то в графе “Подпись врача” обязательно проставляется подпись председателя врачебной комиссии и лечащего врача. Если период нахождения в стационаре меньше 30 дней по календарю, то в этом случае достаточно подписи только лечащего врача.
Или задайте вопрос юристу на сайте. Это быстро и бесплатно!
Положены ли льготы или группа инвалидности после операции шунтирования на сердце?

Сегодня операция аортокоронарного шунтирования (АКШ) считается одним из наиболее эффективных методов лечения прогрессирующей ишемической болезни сердца. Несмотря на положительную динамику, после хирургического вмешательства состояние многих пациентов, качество их жизни и трудоспособности со временем может ухудшиться.
Аортокоронарное шунтирование – операция, проводимая в случае конкретных медицинских показаний. Такое оперативное вмешательство дает выраженный результат и предполагает в дальнейшем длительное восстановление. После успешной и полной реабилитации человек признается трудоспособным и работает, как и ранее, не имея послаблений в режиме и организации труда.
Но после операции шунтирования сердца не всегда человек способен восстановить здоровье полностью. Перенесенное вмешательство вносит значительные коррективы и ограничения в образ жизни человека. Пациент ссылается на плохое самочувствие и появление ряда осложнений после хирургической процедуры.
Осложнения, возникающие в результате проведения операции шунтирования на сердце
- Ухудшение процесса памяти и мышления, в частности, в первые пол года после операции.
- Появление постперикардиотомного синдрома. В таком случае появляются симптомы в виде болей и жара в области грудной клетки.
- Учащение приступов стенокардии.
- Общее недомогание, быстрая утомляемость.
Положена ли группа инвалидности после операции на сердце шунтирования?
Многие пациенты, перенесшие операцию, считают, что их физические возможности будут ограничены. Однако не во всех случаях после коронарного шунтирования на сердце больному дают группу инвалидности. Лишь малая часть людей, так и не восстановившихся после оперативного лечения, может претендовать на послабления, гарантированные государством.
 В каких случаях назначается группа инвалидности?
В каких случаях назначается группа инвалидности?
Статус инвалида назначается исключительно врачебной комиссией. Для этого принимаются во внимание все сопутствующие факторы:
- возраст человека;
- заболевания сердца до операции;
- наличие или отсутствие хронических заболеваний, сердечной недостаточности;
- риск сердечного приступа;
- общее дооперационное и послеоперационное состояние;
- заметное ухудшение мышления и памяти.
В 85% случаев пациентам оформляется третья группа инвалидности сроком от полугода до года. В последующем идет переосвидетельствование диагноза и состояния больного В зависимости от времени и образа жизни клиническая картина может улучшится или ухудшиться. В таком случае человеку дается возможность оформить группу повторно. 15% прооперированных может претендовать на первую и вторую группу инвалидности, предусматривающую нетрудоспособность лица.
I и II группу инвалидности можно получить, если у человека отмечаются:
- симптомы выраженной или нарастающей сердечной недостаточности;
- коронарная недостаточность;
- тяжелые нарушения ритма;
- частые приступы стенокардии.
III группа инвалидности выдается:
- при периодических приступах стенокардии;
- при нарушениях ритма сердца легкой и средней тяжести;
- при регулярном общем недомогании;
- при нарушениях процессов мышления и памяти.
Только при перечисленных выше симптомах человеку с болезнью сердца дадут статус инвалида 1,2 или 3 степени нетрудоспособности.
Где не сможет работать инвалид?
Важным аспектом является профессия больного и условия, в которых он трудится. Получив группу инвалидности, человек не сможет работать на вредных предприятиях, в организациях с длительным и ночным графиком труда, осуществлять военную деятельность и служить в ОВД. Стоит помнить, что никто не может быть ограничен в трудовых правах.
В таких случаях предусматриваются некоторые договорённости по продолжительности рабочего времени и организации труда. Важно помнить, что статус инвалидности на качество работы влиять не может.
Группа инвалидности дает возможность:
- на получение бесплатного или льготного медицинского обслуживания с включением санаторного лечения;
- на льготное пользование связью и транспортом;
- на льготы, связанные с приобретением лекарств;
- на выплату пособий;
- на устройство на работу без испытательного срока и на неполный рабочий день или неделю;
- на возможность самому выбирать время отпуска, независимо от препятствующих тому причин;
- на освобождение от выплаты некоторых налогов;
- на возможность приобретения жилья по льготному кредиту.
 Инвалидность имеет свои плюсы и минусы
Инвалидность имеет свои плюсы и минусы
Сроки восстановления после операции шунтирования на сердце определяются исходя из следующих факторов:
- соблюдения предписаний лечащего врача;
- следования строгой диете;
- наличия сопутствующих заболеваний других органов (инфекционные и хронические болезни легких, печени и пр.).
Сколько длится восстановительный период, расскажет специалист:
Алгоритм получения инвалидности
Для оформления инвалидности пациенту нужно:
- Пройти полноценное обследование сердечно-сосудистой системы.
- Пройти обследование на выявление других системных заболеваний. кроме ишемической болезни сердца.
- Предоставить результаты обследований лечащему врачу, направляющему на комиссию.
- Пройти медико-социальную экспертизу, медицинскую комиссию. Здесь определяется обоснование оформления той или иной группы, устанавливается срок инвалидности (полгода, год, два, пожизненная).
Таким образом, при неоспоримых медицинских показаниях, указывающих на неполное выздоровление и восстановление больного, после операции шунтирования на сердце инвалидность выдается. Группа инвалидности определяется исходя из степени тяжести болезни. В случае полноценной реабилитации и возможности дальше вести трудовую деятельность в получении статуса инвалида будет отказано.
Что такое РЧА при мерцательной аритмии
Сердце – один из жизненно важных органов человеческого тела. Любые патологии сердечной мышцы, в том числе затрагивающие и ритм, должны своевременно диагностироваться и подвергаться лечению.
Радиочастотная абляция сердца (РЧА) – это один из самых современных на сегодняшний день методов лечения таких патологий, как аритмии.
Впервые эта методика вошла в мир медицины в 90-х годах. РЧА с успехом заменила как хирургические операции, которые делались на открытом сердце, так и терапию медикаментами, которая часто была длительной и не предохраняла от побочных эффектов.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
При помощи специального катетера, пропускающего электрический ток, врач может напрямую воздействовать на очаг избыточного возбуждения в сердце, разрушая его. Как результат – разрушение и блокады избыточных очагов, и устранение патологии.
Методика позволяет не только избавиться от очагов избыточного возбуждения, но и не повреждает сердечную мышцу.
Показания
РЧА при мерцательной аритмии используется по строгим показаниям. Однозначное показание – аритмии, несущие угрозу жизни человека или же приступы, которые не удается снять при помощи лекарственных средств.
К иным показаниям относят:
- тахикардии желудочковой природы;
- реципрокная тахикардия из АВ-узла, носящая пароксизмальный характер;
- приступы мерцания или фибрилляции предсердий;
- тахикардия пароксизмального характера;
- синдром Вольфа-Паркинсона-Уайта;
- недостаточная фракция выброса;
- увеличение сердечных размеров из-за патологии (кардиомегалия).

Противопоказания
На данный момент противопоказания для данной методики отсутствуют. Есть некоторые патологии, при которых РЧА на время откладывается, но абсолютным противопоказанием они не являются:
- патологии мочеполовой системы тяжелого характера;
- инфекционное заболевание в стадии обострения;
- патология дыхательной системы в обострение;
- лихорадка;
- эндокардит;
- декомпенсированная стадия сердечной недостаточности;
- инфаркт миокарда в острой стадии;
- тромбоз сосудов сердца;
- стенокардия нестабильной природы продолжительностью в месяц и более;
- левый желудочек поражен аневризмой;
- есть сильно сужение в стволе коронарной артерии слева;
- артериальная гипертензия;
- сдвиг электролитного баланса;
- анемии различной природы;
- измененный состав крови;
- аллергия на компоненты, необходимые для ведения процедуры.
Если человек страдает тромбофлебитом, то катетер нельзя вводить через бедренные артерии.
Подготовка
| Поиск очага патологии и его изучение, составление картины состояния здоровья пациента | Подготовка к РЧА начинается со сдачи некоторых анализов и прохождения дополнительных обследований.Пациенту назначаются: |
- клинический, биохимический анализы крови;
- анализ крови на резус-фактор и группу;
- анализы на гепатиты В и С, ВИЧ, сифилис;
- ЭКГ, которое проводится с 12 отведениями;
- Холтер – суточное мониторирование ЭКГ;
- тесты на стресс;
- Эхо-КГ;
- МРТ сердца.
Дополнительные исследования направлены на то, чтобы точно установить очаг, из которого исходят патологические импульсы.
- за 2-3 дня до операции исключается прием некоторых лекарственных средств (антиаритмических и др.);
- за 12 часов до процедуры полностью прекращают употребление пищи и воды;
- проводят гигиенические процедуры в паху или подмышечной впадине (полностью удаляют волосы, чтобы обеспечить доступ к артерии);
- делают дополнительную очистительную клизму.
Виды аритмии сердца нужно знать, чтобы адекватно судить о диагнозе — читайте о классификации по ссылке.
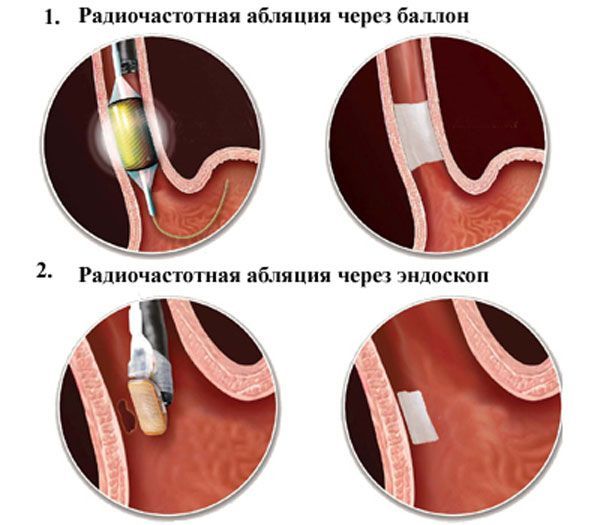
Как выполняется РЧА при мерцательной аритмии
| Необходимые инструменты | Процесс операции |
|
|
Операции у разных людей отличаются по продолжительности и могут занимать от 1,5 до 6 часов. Все зависит от того, насколько глубоко расположен патологический очаг. Выписка производится обычно через 2-5 суток.
Возможные осложнения
РЧА – малоинвазивная операция, осложнения после которой развиваются только в 1% случаев.
| Группа риска | Возможные виды осложнений |
| В основном осложнениями страдают люди старше 75 лет и пациенты с сахарным диабетом или нестабильным составом крови. |
|
Послеоперационный период
В послеоперационном периоде состояние пациента контролируется медиком. В первые сутки после РЧА снимаются показания ЭКГ, контролируется диурез, температура тела, артериальное давление, общее состояние.
В обязательном порядке проводится суточное Холтер-мониторирование ЭКГ.
Иногда после операции ощущается небольшой дискомфорт, застрагивающий сердечную область или место пункции. Дискомфорт обычно проходит спустя полчаса. Если это не произошло, то необходимо поставить в известность медика.
В реабилитационный период после выписки больному могут назначать медикаменты для контроля общего состояния. Чаще всего назначаются противоаритмические средства и антикоагулянты непрямого действия.
При выписке врач может дать следующие рекомендации:
- не перенапрягаться, соблюдая режим активности;
- не потреблять большое количество соли;
- не потреблять алкоголь и кофеин;
- соблюдать рекомендации по диете;
- ограничить курение.
Если послеоперационный период прошел без осложнений, рекомендации врача тщательно соблюдались, то осложнения возникают очень редко.
Преимущества
РЧА быстро вытеснила операции на открытом сердце, так как имеет ряд преимуществ:
- малоинвазивная процедура, не требующая обширных хирургических вмешательств;
- отсутствие общего наркоза и болезненности: максимум, что ощущает пациент во время операции – тяжесть в грудной клетке, которая быстро проходит;
- пациенты легко переносят эту операцию в основном благодаря отсутствию общего наркоза и короткому реабилитационному периоду;
- реабилитация занимает несколько дней;
- эстетически РЧА более приемлема, так как не оставляет шрамов.
Часто задаваемые вопросы
Какая эффективность процедуры у пациентов с фибрилляцией предсердий
Эффективность РЧА в этом случае сильно зависит от поведения пациента: ему необходимо избегать факторов, которые провоцируют формирование фибрилляции.
В среднем в мире эффективность составляет 60-80%.
Какова вероятность летального исхода
Радиочастотная абляция является малоинвазивной процедурой, что существенно снижает риск летального исхода в ходе ее выполнения или после завершения. Смерть наступает только в 0,1% случаев.
Есть ли ограничения в период реабилитации
Пациентам рекомендуется избегать тяжелых физических нагрузок, а особенно поднятия тяжести в первые две недели.
После РЧА назначаются Варфарин и антиаритмические средства, которые необходимо принимать по показаниям.
Остальные рекомендации пациент получает в индивидуальном порядке в зависимости от своего состояния.
Отзывы
Ирина, 28 лет
У меня была аритмия лет с 14. Диагноз смогли правильно поставить только в период беременности, а до этого все было что-то невразумительное. В итоге делала РЧА в 25 лет.
Операции добилась по квоте, так как РЧА дорогая – около 300 тыс. руб. Квоту ждала месяцев пять точно. Общего наркоза на операции не было, делали через бедренную артерию.
Врач еще сказал, что у меня очень сложная проводящая система, из-за чего все это длилось порядка трех часов. Через 4 дня выписали.
Потом с месяц была слабая тахикардия без пароксизмов. Сейчас ни на что не жалуюсь.
Михаил, 40 лет
Страдал от аритмий последние лет 20 точно. Последние 10 лет живу в Израиле, там же решился и на РЧА.
Абляцию сделали, сказали что прижигать пришлось несколько очагов. Через день выписался, а чрез три дня снова попал к ним же в больницу с очень сильной аритмией.
Дня два промучился под контролем врачей, а потом все резко пришло в норму. С тех пор не жалуюсь.
Людмила, 32 года
Впервые столкнулась с приступом аритмии в 2009. Также живу в Израиле, там и делали РЧА. Операция прошла неудачно.
Хирург несколько раз пытался пройти в какой-то сердечный ход, но так и не смог: слишком узко, они побоялись летального исхода. В итоге операцию отменили, а я ничего кроме синяка на полноги не получила.
Сейчас пью таблетки, который прописал врач и на аритмию пока больше не жалуюсь.
В другой публикации мы поговорим о том, что такое синусовая аритмия и в чем ее особенность.
Тут специалисты рассказали, какие используются таблетки для лечения мерцательной аритмии.
Надежда, 25 лет
Ставили синдром Вольфа-Паркинсона-Уайта с 14 лет. Как только стала совершеннолетней – решилась на операцию. Процедура длилась часа три и я очень боялась, но врачи попались понимающие: шутили, снимали напряжение.
После операции три месяца пробыла на больничном, а потом вышла на работу и продолжила учебу. Больше приступов аритмии у себя пока не отмечала.


