Сбой сердечного ритма последствия
Что делать, если возникает сбой сердечного ритма
Что вызывает приступ

Часто сбой сердечного ритма не несет угрозы для здоровья
Изменения в сердечном биении могут произойти по многим причинам. Чаще всего такой сбой может произойти после физической активности или из-за серьезных патологий сердца.
Все влияющие факторы можно разделить на три вида:
- Органическое повреждение сердца (заболевание сердца)
- Смещение водно-солевого баланса и дисбаланс минеральных веществ
- Внешнее влияние на организм (переутомление, стресс, истощение)
Все они могут способствовать развитию перебоям в ритме сокращений сердца. Результатом этого являются осложнения и угроза жизни.
Как он проходит
У каждого человека приступ может проходить по-разному. Самыми распространенными симптомами можно назвать:
- Внезапное чувство страха и паника
- Одышка, недостаток кислорода
- Кашель, даже с мокротой
- Колющая и сдавливающая боль в сердце
- Чувство остановки или выпрыгивания сердца
- Головокружения
- Слабость, обмороки
Подобные признаки могут служить и проявлениями многих других заболеваний. Для установления точного диагноза следует обратиться к врачу для диагностики.
Экстрасистолия — что это такое
Экстрасистолия является довольно распространенной патологий среди людей пожилого возраста. Этот вид аритмии работы сердца характеризуется несвоевременным сокращением его разных отделов. Проявляется такая патология в сильных сердечных ударах, которые возникают внезапно и сбивают основной ритм.
Такое явление возникает по причине образования эктопических очагов или участков с повышенной активностью. Именно они создают импульсы, запускающие механизм сокращения сердца в период его покоя.
Редко проявляющиеся подобные толчки могут быть неопасными, но следует внимательнее отнестись к здоровью. При часто повторяющихся толках может быть нанесен вред всему организму. Результатом множества внеплановых сокращений происходит уменьшение выбрасываемого объема крови и сокращение поступления крови в головной мозг и сосуды сердца.
Экстрасистолия может происходить в таких отделах сердца — желудочек, предсердие или антриовентрикулярный узел. Такая патология работы сердца требует обязательного лечения.
Нарушение ритма сердца: причины
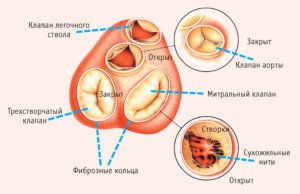
Пороки сердца могут быть причиной нарушения ритма сердца
Для того чтобы подобрать действенную терапию, следует сначала выяснить причину развития таких перебоев в ритме биения сердца.
Выделяют большое количество различных факторов, вызывающие сбои в биении сердца. Они разделены на четыре типа.
Болезни сердечно-сосудистой системы:
Болезни нервной системы:
Патологии внутренних органов:
- Сахарный диабет
- Гормональный дисбаланс
- Нарушения работы надпочечников
- Язвы желудка
Патологии органов дыхательной системы
- Гормональные нарушения у женщин (менструация, климакс)
- Сильные стрессы и эмоциональные переживания
- Период беременности
- Вредные привычки (курение, алкоголизм)
- Неправильное питание, ожирение
- Чрезмерное употребление кофе
- Недосыпы, физическое переутомление
- Переохлаждение или перегрев организма
- Прием некоторых видов лекарственных средств
- Отравление организма
Классификация нарушений

Пароксизмальная тахикардия требует немедленной врачебной помощи
Перебои в биении сердца могут проявляться разными симптомами. Исходя из этого, выделяют несколько видов сердечной аритмии:
- Синусовая тахикардия развивается с увеличением частоты биения сердца до 150 ударов в минуту и выше. Может быть следствием физической работы или стрессовой ситуации.
- Синусовая брадикардия развивается при замедлении числа ударов сердца меньше 60 ударов в минуту. Подобное состояние может отмечаться во время сна.
- Пароксизмальная тахикардия требует незамедлительной скорой врачебной помощи. Она проявляется в частоте биения от 140 до 200 ударов в минуту при покое.
- Экстрасистолия развивается при внеритмовых сокращениях сердца. Такая патология может появляться в результате заболеваний сердца, после передозировки лекарственными средствами или наркотиками.
- Мерцательная аритмия возникает при хаотичном сокращении разных мышц сердца. При этом желудочки могут сокращаться с частотой до 150 ударов в минуту, а предсердия быть в покое.
- Блокада сердца характеризуется полным прекращением или искажением ритма, исчезновением пульса. Человек теряет сознание, возможны судороги. Возможен летальный исход.
Каждый вид нарушения имеет свои симптомы и требует подходящего лечения.
Как проявляется экстрасистолия

Увеличенное потоотделение может быть симптомом экстрасистолии
Сбои в биение сердца не всегда явно ощущаются человеком. Нередки случаи, когда патология выявляется только при проведении планового обследования. К тому же общее состояние здоровья влияет на силу выраженности симптомов сердечной аритмии.
Наиболее часто экстрасистолия ощущается в качестве сильного толчка или удара сердца изнутри. Больные могут даже почувствовать, что сердце как будто переворачивается. Такие симптомы являются следствием сильного сокращения сердца.
Экстрасистолия может проявляться и другими симптомами:
- Увеличенным потоотделением
- Чувством нехватки кислорода
- Сильной слабостью
- Чувством тревоги
- Головокружением
- Обмороком
Такие признаки возникают вследствие недостаточного снабжения кровью головного мозга. При проявлении указанных симптомов необходимо срочно обратиться к врачу. Экстрасистолия может повлечь серьезные последствия.
Экстрасистолия в детском возрасте
Такие сбои в сердечной работе как экстрасистолия нередко выявляются у ребенка. Она диагностируется у детей в любом возрасте, даже во время внутриутробного развития. Статистические исследования говорят о том, что более 70% всех детей имеют сердечную аритмию.
Причин для развития у детей экстрасистолии также выделяют немало:
- Врожденные пороки сердца
- Кардиомиопатия
- Инфекционные поражения мышц сердца
- Патологии эндокринной системы
- Патологии нервной системы
- Авитаминоз, плохое питание
- Чрезмерная физическая нагрузка
- Эмоциональное переживание
- Хронические воспалительные очаги в организме
Независимо от фактора возникновения патология требует соответствующего лечения. Часто достаточно нормализовать питание и режим дня. В крайних случаях требуется хирургическое вмешательство и установка кардиостимулятора.
Смотрите видео о нарушении ритма сердца у ребенка:
Как нужно действовать

При приступе экстрасистолии следует измерить артериальное давление и пульс
Приступ аритмии может возникать внезапно. В первую очередь следует вызвать бригаду скорой помощи. Это важно сделать в случае первого приступа. До приезда бригады медиков необходимо, чтобы присутствующие дома люди оказали первую помощь больному.
- Успокоить больного
- Положить больного или удобнее усадить
- Открыть окно для притока воздуха
- Измерить уровень артериального давления и пульса
- Попросить задержать дыхание на 10-15 секунд, а затем хорошо прокашляться
- Вызвать рвоту надавливанием на корень языка
- Дать съесть корочку хлеба
- Умыть лицо или опустить его на некоторое время в таз с холодной водой
- Искусственное дыхание при обмороке должен выполнять человек с соответствующей подготовкой
Подобные меры помогут облегчить состояние больного и побороть приступ.
Бригада медиков нормализует состояние пациента при помощи лекарственных препаратов. Для постановки диагноза и назначения лечения необходима госпитализация.
Современные методы диагностики
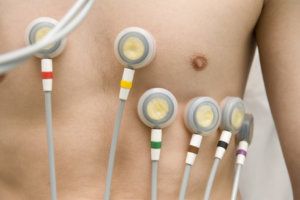
При сбоях сердечного ритма обязательно нужно сделать ЭКГ
В настоящее время существует множество современных методов диагностики различных заболеваний человека. Обследование пациентов с нарушениями работы сердца происходит в следующем порядке:
- Изначально врач проводит полный осмотр пациента и собирает информацию. Для постановки диагноза очень важны данные о признаках патологии, о количестве и интенсивности приступов, о наличии других патологий и приеме медикаментозных препаратов. Затем врач прослушивает ритм сердца и фиксирует пульс.
- Вторым этапом обследования обязательно назначается кардиограмма сердца. Такое исследование позволяет более точно оценить ритм биения сердца. В отдельных случаях проводят ЭКГ по Холтеру. Метод основан на прикреплении к телу человека портативного датчика, фиксирующего биение сердца в течение 1-2 суток. В дополнение к этому больной должен вести дневник, где записывает список всех своих действий и самочувствие в ходе их выполнения.
- Следующий этап обследования требуется в том случае, когда обычными методами не удается выявить сердечные сбои. Для этих целей применяют велоэргометрию и тредмил-тест. Подобные тесты позволяют измерить уровень артериального давления и частоту пульса в движении.
- Дополнительными методами обследования служат УЗИ, допплерография и МРТ сердца. Они проводятся для выявления органических повреждений.
- При частых обмороках назначают тест с наклонным столом. В ходе исследования пациента размещают на специальном столе, которых из горизонтального положения перемещается в вертикальное. При этом ведется постоянный контроль за состояние больного.
- Достоверным методом исследования служит и метод картирования. Этот способ основан на вживлении в сердце больного специальных тонких электродов, которые отслеживают все импульсы. Благодаря этому можно выявить вид аритмии, его место возникновения и ее механизм.
Только после проведения всех необходимых обследований врач может точно выявить причину сбоев ритма биения сердца и назначить правильное лечение.
Как лечат экстрасистолию

Если сбои ритма сердца сопровождаются одышкой, необходимо принимать лекарственные препараты
Методы терапии экстрасистолии подбираются в зависимости от причин ее появления. Редкие проявления патологии не влекут серьезных последствий и не нуждаются в медикаментозном лечении. Достаточно устранить внешнюю причину и ритм биения сердца нормализуется.
Например, если причиной послужил прием лекарств, то следует их отменить. Если причиной экстрасистолии является эмоциональное перенапряжение или стресс, то следует принимать успокоительные средства.
При сопровождении частых приступов такими признаками, как сильные удары сердца, слабость, одышка, врач назначает прием медикаментозных средств. Дозировку подбирает врач. Самостоятельное лечение недопустимо.
Самые распространенные антиаритмические препараты:
Курс лечения длится до полного прекращения приступов. Постепенно дозировку уменьшают и затем совсем отменяют. В тяжелых случаях прием лекарств может быть пожизненным.
В случаях неэффективности лекарственных средств может быть применена радиочастотная абляция. Такая процедура заключается во введении эндоваскулярного катетера, проводящего токи. В результате этого электрод действует на те участки, где нарушена проводимость и блокирует неправильные импульсы.
При брадикардии
При редких приступах брадикардии терапия лекарствами также не требуется. Нормализация режима дня помогает улучшить самочувствие. Лекарственные средства необходимо применять при сильном снижении работоспособности и частых головокружениях.
При тахикардии
При тахикардии используют настойку боярышника
При тахикардии основу терапии составляют успокоительные средства, которые благотворно действуют на нервную систему и нормализуют ритм сердца. Подобные препараты могут иметь натуральное или синтетическое происхождение.
Лекарства при тахикардии:
При мерцательной аритмии
Мерцательная аритмия предполагает обязательную медикаментозную терапию для восстановления ритма сердца. Лечение назначается врачом исходя из состояния больного, его возраста и сопутствующих заболеваний.
Основные группы препаратов при мерцательной аритмии:
- Антиаритмические (Атенолол, Небилет, Карведилол)
- Препараты, снижающие возбудимость волокон (Кордарон, Хинидин, Аллапинин)
- Гликозиды (Коргликон, Дигоксин)
- Препараты против образования тромбов (Аспирин Кардио, КардиоМагнил)
Последствия нарушений сердечного ритма и прогнозы для больных
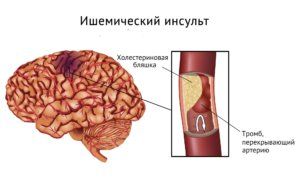
Возможным осложнением при сбоях сердечного ритма может стать ишемический инсульт
Прогноз для больного при данной патологии зависит от причины возникновения и тяжести симптомов. При своевременном лечении можно добиться хороших результатов и восстановить здоровье.
При отсутствии надлежащего лечения сбои в ритме биения сердца могут повлечь за собой серьезные осложнения.
Самым явным осложнением является нарушение процесса снабжения кровью и питания всех органов и систем организма. Возникает кислородное голодание.
К возможным осложнениям также относятся:
- Коллапс проявляется при резком падении уровня артериального давления и обморочном состоянии
- Аритмогенный шок проявляется в резком снижении кровотока ко всем органам и потерей сознания
- Ишемический инсульт возникает в результате повышенного тромбообразования и закупоривания сосудов
- Тромбоэмболия легочной артерии аналогично ишемии возникает при закупоривании артерии и может привести к смерти
- Инфаркт миокарда возникает из-за того, что при учащенном сердцебиении кровь быстро перетекает по нему и не успевает питать сами сердечные мышцы, в результате чего они начинают отмирать
- Фибрилляция желудочков влечет остановку сердца и смерть
Чтобы избежать подобных серьезных осложнений требуется незамедлительно обратиться к врачу при первых приступах аритмии.
Методы профилактики

Занятия физкультурой являются профилактикой проблем с сердечным ритмом
Профилактика помогает сохранить здоровье и естественный ритм биения сердца.
Основные меры профилактики:
- Исключить вредные привычки
- Заниматься физическими упражнениями
- Питаться здоровой и полноценной пищей
- Принимать лекарственные средства только по предписанию врача и строго соблюдать дозировку
- Следить за своей массой тела
- Избегать стрессовых ситуаций
- Избегать переохлаждения и перегрева
- Регулярно проходить медицинские обследования
Аритмия биения сердца может происходить по многим причинам. Во многих случаях они не несут опасности для здоровья и для нормализации сердечного ритма достаточно устранить внешние факторы воздействия на организм.
Аритмия сердца может служить симптомом серьезных сердечных патологий или отдельных внутренних органов. В этом случае требуется лечение основной причины и прием медикаментозных препаратов для устранения аритмии.
При своевременной и правильной терапии нарушения в ритме биения сердца можно вылечить. Осложнения развиваются при отсутствии необходимого лечения и повреждения внутренних органов в результате нарушения кровообращения и кислородного голодания.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Нарушение ритма сердца: последствия аритмии, происхождение болезни и рекомендации
Заболевания, затрагивающие работу сердца, негативно влияют на состояние всего организма. Особенно распространены различные сбои сердцебиения, связанные со структурными и функциональными заболеваниями органа. Последствия аритмии зависят от ее происхождения и особенностей течения болезни.
Работа сердечно-сосудистой системы
Патологические изменения ритма сердца могут происходить из-за различных структурных и функциональных расстройств
Сердце является своеобразным мышечным насосом, благодаря работе которого кровь движется по сосудам и питает все ткани организма. Мышечная деятельность органа организована с помощью внутренних и внешних факторов, но главную роль играют проводящие структуры. Последовательность возбуждения и сокращения отделов сердца называют сердечным ритмом.
В норме различные отделы органа сокращаются в разное время. Между сокращением предсердий и желудочков возникает небольшая пауза, благодаря которой кровь полностью перемещается из одного отдела в другой.
Изначально импульс возникает в синусовом узле предсердия, откуда в дальнейшем распространяется по проводящим элементам в мышечную ткань желудочков. Именно синусовый узел задает главные параметры работы органа: частоту, последовательность и ритмичность.
Сократительная функция миокарда полностью автономна. Электрический импульс, заставляющий мышечные клетки сокращаться, возникает в синусовом узле самостоятельно и пассивно распространяется в толще сердечной ткани. Внешние гормональные и нервные факторы лишь ускоряют или замедляют работу органа для адаптации к различным функциональным потребностям организма.
Так, во время активной физической нагрузки сердце должно быстрее доставлять кровь в скелетные мышцы, поэтому нервная система стимулирует увеличение частоты сокращений.
В покое орган может замедляться также благодаря внешнему влиянию. Однако различные структурные и функциональные расстройства могут стать причиной патологического изменения сократительной деятельности.
Что такое аритмия
При нарушении сократительной активности сердца ткани организма страдают от недостатка кислорода и питательных веществ
Аритмия – это функциональное расстройство деятельности сердечной мышцы, характеризующееся аномальным сердцебиением. Это может быть нарушение ритма, последовательности или частоты сокращения сердечной мышцы. Часто кардиологи уточняют, что аритмией можно считать любой ритм, отличный от синусового.
В большинстве случаев аномальное сердцебиение обусловлено функциональными или структурными патологиями миокарда. При этом клинические проявления заболевания зависят от типа и локализации патологии. К основным формам болезни относят:
- Слишком быстрые сокращения (тахикардия)
- Слишком медленные сокращения (брадикардия)
- Преждевременное сокращение
- Хаотичное сокращение
При этом расстройство сократительной активности почти всегда отражается на насосной функции сердца. Если сокращение желудочков наступает преждевременно, кровь не успевает полностью поступать в артерии, и ткани организма страдают от недостатка кислорода и питательных веществ.
Хаотичная работа отделов сердечной мышцы является более опасным состоянием, способным привести к асистолии. Тем не менее многие формы заболевания обусловлены легкими и непостоянными расстройствами, не вызывающими серьезных осложнений.
Происхождение болезни

Ожирение является фактором риска развития аритмии
Этиология расстройства сократительной деятельности может быть связана с внешними и внутренними факторами. На этом этапе необходимо четко разграничивать физиологические (нормальные) и патологические изменения сердцебиения, поскольку первые обусловлены адаптацией миокарда к нагрузкам на организм.
Чашка кофе может вызвать экстрасистолию (дополнительное биение) и увеличение частоты сердцебиений, но это естественная реакция здорового организма. При аритмии возникают произвольные сбои сердечной активности, вызванные структурными и функциональными патологиями.
Основные причины развития болезни:
- Ишемическая болезнь сердца – патология, характеризующаяся недостаточным кровоснабжением клеток органа. Как правило, ишемия является осложнением атеросклероза коронарных артерий.
- Эндокардит – воспалительное поражение мышечной ткани сердца
- Электролитный дисбаланс крови. Сократительная активность зависит от содержания, натрия, калия, кальция и других веществ в жидкой части крови.
- Структурные изменения мышечной ткани, обусловленные инфекционным заболеванием, инфарктом и другими факторами
- Врожденные и приобретенные аномалии строения органа. Особую роль играет неправильное развитие проводящих путей.
- Клапанные патологии – нарушения работы структур, отделяющих предсердия от желудочков
- Последствия приема лекарственных препаратов. Побочные эффекты гликозидов и мочегонных средств часто вызывают кардиологические нарушения.
- Токсическое повреждение сердечной ткани при курении, алкоголизме и наркомании
Как и в случае любых других сердечно-сосудистых заболеваний, развитие патологии также связано с факторами риска. В случае аритмии выделяют следующие основные факторы:
- Любые кардиологические заболевания в анамнезе
- Хронические болезни дыхательной системы (бронхиальная астма, обструктивная болезнь легких)
- Перенесенные операции на сердце
- Ожирение
- Высокое кровяное давление и повышенная концентрация холестерина в крови
- Заболевания щитовидной железы – снижение или увеличение синтеза гормонов
- Сахарный диабет
- Обструктивное апноэ во время сна – расстройство, при котором прекращается дыхательная деятельность на короткий промежуток времени
- Злоупотребление кофеином
Важно понимать, что факторы риска лишь увеличивают вероятность развития болезни у конкретного пациента. Большинство перечисленных факторов также может повлиять на развитие любой другой сердечно-сосудистой патологии.
Последствия
При аритмии в первую очередь страдают ткани головного мозга
Аритмия может влиять на здоровье всего организма, но обычно последствия расстройства ритма непосредственно связаны с насосной функцией миокарда. Так, к прямым последствиям болезни следует отнести недостаточный объем выталкиваемой в артерии крови, что приводит к сердечной недостаточности.
В первую очередь страдают ткани головного мозга, поскольку нейронам необходимо постоянное поступление кислорода и питательных веществ с кровью. Даже кратковременная пауза в кровоснабжении мозга может стать причиной головокружения или обморока.
Заболевание изменяет не только привычную сократительную деятельности миокарда, но и физические особенности течения крови. Из-за хаотичной и непостоянной работы органа формируется турбулентное течение крови, опасность которого связана с формированием сгустков.
Сгустки крови, в свою очередь, закупоривают артерии, питающие клетки, и вызывают ишемические повреждения. Наиболее опасным осложнением является ишемический инсульт, при котором резко прерывается кровоснабжение головного мозга.
Виды расстройства

Одним из видов нарушения ритма сердца является тахикардия — учащенное сердцебиение
Виды нарушения ритма классифицируют по происхождению и типу влияния на сократительную активность. В большинстве случаев сердце начинает работать слишком быстро или слишком медленно, но выделяют и более сложные виды патологии.
Замедление сердечной деятельности называют брадикардией. Отличительной чертой состояния является сокращение сердечной мышцы реже 60 раз в минуту, что не соответствует синусовому ритму.
Это может быть физиологическое (адаптационное) или патологическое состояние. При этом вред патологической брадикардии заключается в недостатке поступления крови к тканям.
Выделяют следующие типы патологии:
- Брадикардия, обусловленная нарушением работы синусового узла. Заболевание может возникать из-за травмы, инфекции или другого патологического влияния.
- Брадикардия, обусловленная нарушением работы проводящих путей. Для этого типа патологии характерно замедление работы отдельных структур органа (например, только желудочков).
Учащенное сердцебиение называют тахикардией. Особенностью такого расстройства является частота сердцебиения более 100 ударов в минуту. Существуют следующие виды тахикардии:
- Наджелудочковая тахикардия – увеличение скорости работы органа, берущее свое начало выше желудочков
- Фибрилляция предсердий – быстрая хаотичная активность мышечной ткани предсердий
- Желудочковая тахикардия – увеличение частоты сокращений, возникающее в желудочках
- Фибрилляция желудочков – наиболее опасная форма тахикардии, способная вызвать снижение кровяного давления и даже асистолию
Другие виды болезни:
- Преждевременное сокращение (экстрасистолия) предсердий – возникновение дополнительного сокращения после систолы
- Преждевременное сокращение желудочков – наиболее распространенный вид расстройства ритма, возникающий из-за стресса, злоупотребления кофеином, побочных эффектов препаратов и кардиологических заболеваний
- Трепетание предсердий или желудочков – более мягкая форма фибрилляции, часто возникающая после кардиохирургических вмешательств
- Пароксизмальная тахикардия – резкое кратковременное учащение сердцебиений
Механизм развития некоторых форм патологии не удается установить, поэтому иногда в классификацию также добавляют идиопатическую аритмию.
Симптомы
Боль в груди может быть симптомом аритмии
Многие формы расстройства ритма характеризуются бессимптомным течением. Чаще всего при этом насосная функция миокарда не нарушается. Более опасные формы патологии нередко проявляют себя следующими симптомами:
- Ощущение сердцебиения в покое, сопровождающееся чувством дискомфорта в груди
- Головокружение и обмороки
- Сбивчивое дыхание
- Слабость и чувство усталости
- Боль в груди
- Усиленное потоотделение
Нередко сбои деятельности миокарда вызывают симптомы стенокардии, проявляющиеся резкой загрудинной болью и чувством страха.
Диагностика и лечение
Для выявления расстройства ритма необходимо исследовать электрическую активность сердца. Перед этим врач опросит пациента и проведет физический осмотр, целью которого является выявление симптомов болезни. Данные анамнеза также важны для диагностики, поскольку уже выявленные патологии могут быть причиной болезни.
Инструментальные методы диагностики:
- Электрокардиография – исследование электрической активности миокарда с помощью датчиков, помещенных на различные участки тела. Полученная кардиограмма поможет врачу обнаружить любые аномалии сократительной активности.
- Холтеровское мониторирование – суточная запись электрокардиограммы с помощью портативного устройства, прикрепляемого к телу пациента. Во время записи кардиограммы пациенту необходимо вести дневник самочувствия и указывать время наступления любых неприятных ощущений.
- Эхокардиограмма – неинвазивный метод ультразвукового исследования, позволяющий оценить структурные и функциональные особенности органа
- Нагрузочный тест – запись кардиограммы во время физической нагрузки. Метод позволяет выявить непостоянную форму расстройства ритма.
Тактика лечения зависит от вида заболевания и второстепенных факторов. Наиболее эффективны следующие хирургические и терапевтические методы:
- Медикаментозная терапия – антиаритмические средства и препараты для разжижения крови
- Имплантация подкожных устройств для нормализации сердечной деятельности
- Оперативное удаление источника болезни с помощью катетеризации
- Коронарное шунтирование в случае ишемической природы расстройства
Лечебные мероприятия могут быть в первую очередь направлены на устранение первопричины недуга, поскольку аритмия сама по себе является распространенным осложнением различных форм поражений миокарда.
В следующем видео смотрите о современном хирургическом лечении аритмии:
Редкие последствия аритмии и рекомендации

Отличной профилактикой аритмии является активный образ жизни
К достаточно редким осложнениям патологии сократительной активности относят острую сердечную недостаточность, отек легких и асистолию.
Такие последствия наблюдаются при тяжелых формах заболевания. Образование тромбов также иногда относят к редким осложнениям, однако при наличии атеросклероза в анамнезе риск закупорки артерий значительно увеличивается.
Патология деятельности миокарда часто становится случайной диагностической находкой на фоне полного клинического благополучия. При выявлении болезни врачи могут порекомендовать профилактические меры, направленные на предотвращение возможных осложнений.
Особое внимание следует уделить следующим рекомендациям:
- Здоровое питание (меньше холестерина) и активный образ жизни
- Контроль массы тела
- Отказ от курения и употребления алкогольных напитков
- Отказ от кофеина
- Борьба со стрессом и тревогой
- Своевременное лечение хронических сердечно-сосудистых патологий
- Нормализация кровяного давления
- Лечение инфекционных заболеваний до возникновения осложнений
Грамотные профилактические мероприятия помогут сохранить функциональную активность сердечной мышцы и избежать опасных последствий заболевания.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Разновидности нарушения сердечного ритма и их лечение
Сердце сокращается, благодаря проводящей системе, которая находится внутри его мышечных стенок. Она генерирует нервные импульсы, задает ритм и частоту толчков. Нормальный ритм — это 70-80 ударов/минуту, которые можно легко определить по пульсу. Когда этот показатель другой, фиксируется нарушение сердечного ритма в сторону падения или учащения. Если сбой не востанавливается сам, ставят диагноз: аритмия. Кроме изменения ритма может наблюдаться нарушение проводимости электроимпульсов. Такой вид нарушения сердечного ритма называется блокадой. Она проявляется самостоятельно или в комбинации с аритмией.
Почему изменяется сердечный ритм?
Физиологическое изменение можно наблюдать во время активности, физической или мозговой. Например, во время спорта, зарядки, ходьбы и даже при громком, напряженном разговоре пульс учащается. Во время сна — замедляется. Также сердце бьется быстрее на фоне психоэмоциональной встряски: смех, страх, плач. Хотя орган сокращается сам, спонтанно (в синусно-предсердном узле), мозг влияет на него через активацию нервных волокон.
Перечисленные причины имеют природную основу. Когда организм возвращается в состояние покоя, ритм сердца восстанавливается. Другое дело — стойкая аритмия, которая стала патологической. В этом случае фиксируются нарушения деятельности органа и расстройство кровообращения. Такую аритмию необходимо лечить, так как самостоятельно она не проходит.
Причины, из-за которых происходит сбой, изучаются до сих пор. Доказанными виновниками нарушения сердечного ритма и проводимости названы изменения в эндокринной и нервной системах. Также к аритмии приводят органические изменения в самом сердце:
- аномалии развития;
- нарушения в структуре.
Эти причины развиваются на фоне других сердечных заболеваний, врожденных или приобретенных ранее.
Показатели аритмии в цифрах
Главные симптомы нарушения ритма — это другие, отличающиеся от нормальных, частота, последовательность и ритм сокращений миокарда. Человек может определить их, приложив 2 пальца руки к местам, где магистральные артерии находятся близко к поверхности. К таким относятся:
- висок;
- запястье;
- локоть (внутренняя сторона);
- шея с левой стороны (на сонную артерию).
В зависимости от возраста человека нормы сердечного ритма распределяются так (ударов/минуту):
- у взрослых 60-80 (включая детей от 10 лет) и до 100 ударов у пожилых;
- у новорожденных 100-150 в первые 3 месяца жизни;
- младенцы в 3-6 месяцев жизни — 90-120;
- младенцы в возрасте 6-12 месяцев — 80-120;
- дети до 10-летнего возраста — 70-130.
Следует сказать, что у взрослого во время сна пульс может снизиться до 50 уд/мин. Во время нагрузки частота сокращений достигает 160 уд/мин. Такие показатели считаются нормальными, если параметры восстанавливаются сразу после пробуждения или прекращения нагрузки.
Разновидности аритмий
Если нарушение ритма произошло в сторону его падения, фиксируется брадикардия. Если в сторону ускорения, диагностируется тахикардия. Однако классификация аритмий основывается на более точном указании места происхождения или других особенностей. Например, «синусовая тахикардия» означает сбой в синусовом узле. Именно там расположены клетки, генерирующие импульс (водители ритма).
Данная классификация позволила распределить патологию на следующие разновидности (перечислены самые распространенные):
Существует также условная классификация данных состояний по типу, которая разделяет аритмии на появившиеся из-за нарушения какой-либо функции. Например, автоволновой.
Как аритмия угрожает детям?
У детей диагностируются аритмии, как правило, врожденной природы. К таким относятся желудочковые тахикардии, например, синдром Бругада, по типу «пируэт». Данные нарушения сердечного ритма у детей считаются жизнеопасными, так как отличаются риском внезапной смерти. Именно поэтому ранняя диагностика важна, если ребенок имеет родственников с аналогичными патологиями. Среди детских аритмий чаще остальных диагностируются тахикардия и экстрасистолия, реже — брадикардия.
В случае острого приступа тахикардии у ребенка (подробнее о тахикардии у детей вы можете почитать здесь) наблюдаются такие симптомы:
- резкое изменение состояния;
- боли в сердце;
- сильное сердцебиение;
- одышка, потемнение в глазах;
- появление «кома в горле»;
- пульс до 250 уд/мин.
Наличие даже некоторых из перечисленных признаков должно стать поводом срочного вызова неотложки. Важно помнить, что резкий сбой в работе сердца у детей может привести к обмороку, внезапной смерти во время физических нагрузок (прыжки, лазание, бег, активная игра). Это же относится к подросткам и взрослым.
Подробнее об аритмиях
- Экстрасистолия характеризуется возникновением импульса не в синусовом узле, как положено, а вне его. Такое явление может возникнуть на фоне любой болезни сердца, а также без патологии. Например, под действием стресса, алкоголя, лекарств (гликозидов), во время курения.
При экстрасистолии орган сокращается лишний раз, внеочередно, между нормальными ударами миокарда. Если в нем нет патологических изменений, состояние считается неопасным. При экстрасистолии лишний удар выходит из ткани желудочка или предсердия. После такого толчка наступает пауза, а настоящий импульс возникает позже необходимого момента.Человек ощущает действие экстрасистолии так:
- орган «замер»;
- последовал сильный толчок;
- пульс словно «выпал» в этот момент;
- затем — легкий удар, и все повторилось.
Диагностика экстрасистолии проводится при помощи эхокардиографа и ЭКГ. При таком нарушении сердечного ритма лечение основывается на приеме антидепрессантов, седативных, антиаритмическихпрепаратов. Кроме этого необходимо избавляться от основного заболевания — причины данного состояния.
От экстрасистолии страдают больше других пожилые люди. Для них самой опасной является желудочковая форма этого состояния, отмеченная неблагоприятным прогнозом.
- Синусовая тахикардия отличается учащенным сердцебиением даже в абсолютном покое. Пульс не падает ниже 100 уд/мин. Верхний предел может достигать у взрослого 380 уд/мин.
Для такого нарушения ритма сердца характерны слабость, головокружение, упадок сил. Однако и у здорового человека бывает очень сильное сердцебиение от избытка эмоций или большой физической нагрузки. При этом надо помнить, что оно — временное.
Патологию определяют так:
- разница сбоя ритма до 10% считается нормальной;
- разница, превышающая 10%, позволяет ставить диагноз.
Следует сказать, что тахикардия остается незамеченной в начале развития болезни. Часто патология выявляется случайно на ЭКГ. Лечение зависит от природы происхождения. Если это — сердечная недостаточность, назначаются препараты растительного происхождения (сердечные гликозиды). Если синусовая тахикардия образовалась на фоне нейроциркуляторной дистонии, необходимы седативные средства. И лечение основной болезни.
- Пароксизмальная тахикардия (желудочковая, сюда входит аритмия типа «пируэт») отличается резкими и сильными приступами сердцебиения. В покое, внезапно удары достигают 300 в минуту. Отмечается высокий риск потери сознания и травматизации. Больной может неожиданно упасть, если в этот момент стоял, шел. Необходима неотложная помощь, поэтому важно, чтобы кто-нибудь вызвал «Скорую».
Приступ длится несколько секунд, минут, иногда несколько дней. После его прекращения наблюдается нормальный ритм. Для купирования острого состояния применяется антиаритмический препарат однократно. Или проводятся «вагусные пробы» — специальные манипуляции, методы пальпаторного, физического воздействия на блуждающий нерв.
Различают следующие типы пароксизмальной тахикардии, которые зависят от локализации патологии:
Последняя — наиболее опасная, так как часто развивается на фоне поражения миокарда, то есть, означает, что произошел инфаркт. Для купирования приступа этой формы используется электроимпульсная терапия: воздействие разрядом тока при помощи специального прибора.
- Синусовая брадикардия диагностируется при стойком падении ритма до 60 и меньше. У здорового человека может наблюдаться во сне, но не в состоянии бодрости. Причины возникновения часто определяются за пределами миокарда.
Из них самые распространенные:
Временно такое нарушение ритма возникает из-за некорректного приема препаратов от тахикардии, при повышении дозы. При тяжелой брадикардии может потребоваться электрокардиостимуляция, иногда — постоянная.
- слабость, утомляемость после небольшой активности;
- головокружение (часто, но не обязательно и не у всех);
- потребность в постоянном отдыхе, даже, если нет нагрузки;
- при сильном падении ритма потеря сознания.
Брадикардия способна возникать при употреблении таких лекарств: верапамил, резерпин, сердечные гликозиды. Во всех случаях лечение акцентируется на основной болезни.
- Мерцательная аритмия образуется в предсердиях и вызывает хаотичное сокращение некоторых их волокон. Как следствие, нерегулярно сокращаются желудочки. Человек не ощущает каких-либо ярковыраженных признаков, если приступ слабый или умеренный. При этом пульс 100-150 уд/мин. может считать природным.
Однако ЭКГ показывает волны мерцания (фибрилляции) вместо нормального сокращения предсердий. Их количество больше нормы, поэтому больной заметит лишь повышение пульса, если измерит его.
Мерцание предсердий носит постоянный или приступообразный характер длительностью до нескольких дней. В это время другие органы недополучают обычный объем крови, так как сердце не докачивает ее. Такие скачки кровообращения приводят к образованию тромбов. Сгустки и, как следствие, закупорка сосудов — главная опасность данного типа аритмии.
Причиной болезни являются различные патологии в самом сердце или в других органах. Например:
- гипертония, диабет, тиреотоксикоз;
- патологии митрального клапана, синусового узла;
- интоксикация организма от алкоголя, наркотиков, ядов.
Если причины не обозначены, говорят об идиопатической форме болезни. Лечение направляется на устранение основной болезни или снятие симптомов. При этом необходимо восстановить синусовый ритм, частоту сокращений, предотвратить образование в предсердиях тромбов принятием антикоагулянтов.
- Фибрилляция желудочков. Вместе с желудочковой тахикардией это состояние относится к самым опасным видам нарушения сердечного ритма, потому что приводит к клинической смерти. Заканчивается летальным исходом у 90% пациентов. Именно в этом случае жизнь зависит от того, насколько быстро вызвана и приехала неотложная помощь, начались реанимационные действия.
Единственным методом купирования приступа является электроимпульсная терапия (эит), называемая также кардиоверсией. Используется прибор — электродефибриллятор, который подает электрошок в грудную клетку через плоские электроды.
Фибрилляция желудочков — это не самостоятельный недуг, а следствие сердечной патологии. Состояние характеризуется быстрым вибрированием желудочков вместо их сокращения. Приводит к остановке кровообращения, так как прекращается сердечный выброс. Именно в этот момент говорят, что сердце остановилось. Если электроимпульсная терапия помогла, и электрическая активность органа восстановилась, больного переводят на лечение медикаментами.
Когда лекарства не помогают
К немедикаментозным способам прибегают во всех тяжелых случаях при любой разновидности аритмии. К таким относятся хирургические операции и менее травматичные методы: криодеструкция, радиочастотное устранение участка — виновника аритмии (радиочастотная абляция).
При частых рецидивах приступов врач рассматривает возможность установки пациенту кардиостимулятора. Прибор фиксируется под кожу на левой стороне груди. По своему действию он — водитель ритма, так как создает и контролирует искусственные электрические импульсы. Работает на батарейках. Современная медицина развивает технологии, позволяющие добиться микроскопических размеров устройства и вшить его непосредственно в желудочек сердца.
Блокада сердца
Блокада, так же, как аритмия, означает нарушения в сократительной функции сердца. Однако это состояние не всегда можно заметить по пульсу. Блокада означает сбой проводимости электрического импульса. Этот сбой происходит потому, что на пути возбуждения возникает препятствие. Состояние можно сравнить с разорванной электрической цепью, по которой перестал идти ток.
Как происходит блокада?
Нервный импульс образуется в синусовом узле, который расположен в правом предсердии. Для того, чтобы сердечная мышца сократилась, он проходит следующие участки:
синусовый узел > атриовентрикулярный узел (дно правого предсердия) > атриовентрикулярный пучок (пучок Гиса; состоит из 2-х ножек: правой, левой) > ножки Гиса > волокна Пуркинье (разветвления от ножек Гиса, проходящие по всему миокарду желудочков).
В левом предсердии обеспечивают импульс такие же проводящие волокна, но они отходят в него непосредственно из синусового узла.
Классификация
Существует несколько разновидностей блокад, их названия определяются местом локализации. А именно:
- синоатриальные (СА, или предсердные);
- атриовентрикулярные (АВ, или предсердно-желудочковые);
- внутрижелудочковые (район пучка Гиса и волокон Пуркинье).
По интенсивности все блокады разделяются на 3 степени. Первая означает задержку передачи импульсов. Вторая — частичное нарушение проводимости (интервал задержки увеличивается, а некоторые сокращения вовсе «выпадают»). Третью степень диагностируют при полном отсутствии передачи импульсов.
Синоатриальная блокада
Наблюдается в пределах предсердия. Является следствием чрезмерной активности блуждающего нерва. Состояние может развиться на фоне приема гликозидов и препаратов калия. А также во время значительной физической активности.
Признаки
Симптомы при 1-й степени практически не наблюдаются. В случае прогрессирования отмечаются: головокружение, бледность, потеря сознания. Перечисленные признаки появляются внезапно и проходят быстро, через несколько минут. При 3-ей степени может развиться инфаркт.
Лечение
Синоатриальную блокаду купируют лекарственными препаратами, например, атропином (инъекции). Однако это — вспомогательная мера. Избавиться от постоянных приступов можно лишь исключением провоцирующих факторов, лечением основной болезни.
Атриовентрикулярная блокада (АВ)
Синоним — предсердно-желудочковая. Замедленный или отсутствующий импульс на участке: выход из предсердий/вход в желудочки. Возможными причинами являются:
- передозировка гликозидов, антиаритмических средств;
- физические нагрузки у спортсменов;
- сердечные болезни: пороки, инфаркт.
Симптомы
Видимые симптомы при 1 степени отсутствуют. Состояние, как правило, обнаруживают лишь на ЭКГ. При 2-й степени наблюдаются скачки пульса, брадикардия, головокружение. АВ блокада 3 степени характеризуется болью в груди, слабостью, головокружением, одышкой, потерей сознания. Может привести к внезапной смерти.
Чем помочь?
Если 3-я степень развилась, как следствие инфаркта миокарда, необходимо срочно вызвать неотложную помощь. В связи с тем, что человек не может знать, есть ли у него инфаркт, «Скорую» лучше вызывать в любом случае. Больного помещают в реанимацию, где, при необходимости, проводится электроимпульсная терапия с последующим лекарственным воздействием на основное заболевание. Симптоматическое лечение при рецидивах заменяют установкой электрокардиостимулятора.
Лечение 1 степени АВ блокады не требуется, если она является изолированным состоянием. Если же — следствием другой болезни, рецидивы будут продолжаться до устранения причины. При 2-й степени проводится лечение атропином, чтобы улучшить прохождение импульса. Также может потребоваться временное или постоянное ношение кардиостимулятора.
Внутрижелудочковая блокада
Этот тип нарушения проводимости возникает в районе ножек пучка Гиса и разветвляющихся по миокарду волокон. Большое количество ветвей обеспечивает состояние, когда импульс при встрече с препятствием распространяется обходными путями.
Блокада может затрагивать большие участки, например, задние или передние разветвления одной из ножек Гиса. Если одна сторона прекращает функцию, возбуждение желудочков проходит по другой. Из-за этого образуется отклонение электрической оси, которое хорошо определяется на ЭКГ.
Риски и лечение
Односторонняя блокада в одной ветви ножки является почти нормой для пожилых людей. Это связано с тем, что данное состояние образуется на фоне гипертензии, гипертонии, ишемии сердца. Опасность представляют двусторонние блокады, когда есть препятствие в обеих ветвях (задней и передней) одной ножки Гиса. В этом случае отмечается высокий риск полной блокады органа.
В правой ножке пучка Гиса препятствия возникают втрое чаще, чем в левой. Состояние не требует лечения, однако необходимо определить причину его появления. Часто это — патологии других частей сердца. В самых сложных случаях, когда полностью нарушается функция одного из желудочков, развивается сердечная недостаточность. Для лечения проводится электрокардиостимуляция, затем лекарственная поддержка, поиск причины и избавление от нее.


