Сепсис код по МКБ 10 у взрослых
Классификация сепсиса в МКБ 10
Сепсис – опасное инфекционное заболевание, вызванное попаданием в кровь возбудителей инфекции, грибков и бактерий. В статье информационная справка для практикующих врачей и пациентов.
Сепсисом называется генерализованная, системная воспалительная реакция, возникающая в результате прогрессирования и нарастания локального инфекционного процесса.
Такое состояние сопряжено с достаточно высоким риском летального исхода.
Крайне опасной разновидностью является септический шок, который характеризуется значительными нарушениями клеточного обмена и кровообращения и нередко приводит к смерти больного.
Сепсис: МКБ-10
Международная классификация болезней обозначает генерализованное воспаление следующими кодами: сепсис код по МКБ-10 у взрослых и детей — А41.
Этиология
Причиной сепсиса является прогрессирующее инфекционное воспаление, в ходе которого при воздействии предрасполагающих факторов возникает переход возбудителей и токсичных продуктов распада в кровяное русло с формированием системного воспалительного ответа.
Чаще всего сепсис формируется в результате бактериальной внутрибольничной инфекции, так как возбудители инфекционного процесса в таком случае значительно более устойчивы к лечению антибиотиками.
Несколько реже развивается кандидозный сепсис.
Факторами, способствующими генерализации инфекционного процесса, являются:
- иммунодефицитные состояния (первичные и приобретенные);
- послеоперационный период;
- период новорожденности, пожилой возраст;
- беременность, послеродовый период, период после медикаментозного аборта ;
- сахарный диабет и другие обменные патологии;
- цирроз печени;
- лейкопения, в том числе, ятрогенная (связанная с приемом некоторых лекарственных препаратов);
- наличие дренажей, катетеров, эндотрахеальной трубки и других инвазивных устройств.
Симптоматика и диагностика
Клинические проявления сепсиса неспецифичны: лихорадка, учащение ЧСС и дыхательных движений, обильное потоотделение При этом цифры артериального давления обычно сохраняются в пределах нормы.
Как правило, такая симптоматика, особенно в послеоперационном периоде, может восприниматься как клинические проявления других осложнений (например, ТЭЛА, сердечной дисфункции), что особенно опасно назначением неправильного лечения.
По мере нарастания интенсивности генерализованной воспалительной реакции развивается дисфункция различных органов и систем с соответствующими симптомами (одышка для легочной недостаточности, олигурия — для почечной дисфункции и т. п.).
С июля 2019 года в направлении на лабораторное исследование надо указать клинические сведения и данные о лекарствах, которые принимает пациент, а также других биологических факторах, которые могут влиять на результат исследований.
Шаблон смотрите в журнале «Заместитель главного врача».
В ходе лабораторной диагностики проводится клинический анализ крови, в котором выявляется существенный сдвиг лейкоцитарной формулы вправо, и биохимический анализ крови, включающий в себя определения уровней молочной кислоты, электролитов, креатинина.
Решающим диагностическим методом является бакпосев крови (а также мочи, раневого отделяемого). Также в ходе диагностики показан контроль АД, ЧСС, ЦВД, кислородного статуса.
Тяжелый сепсис сопровождается повышением уровней прокальцитонина и С-реактивного белка.
При подозрении на скрытую причину сепсиса может проводиться ультразвуковое исследование, рентгенологическое исследование, а также КТ или МРТ — такие методы исследования не служат обоснованию сепсиса как такового, но необходимы для уточнения первичного очага и проведения дальнейшей его санации, без которой успешное лечение патологии невозможно.
Лечение
Лечение сепсиса должно проводиться в отделении интенсивной терапии с круглосуточным контролем показателей жизнедеятельности больного.
Важно начинать терапевтические мероприятия как можно раньше, это важнейшее условие их успеха и выживания больного.
Основная лечебная программа при сепсисе следующая:
- восстановление перфузии;
- поддержание уровня кислорода;
- антибиотикотерапия;
- наблюдение и санация очага инфекции;
- дополнительные терапевтические мероприятия по необходимости.
Восстановление перфузии подразумевает внутривенные введения изотонических растворов, альбумина.
Растворы на основе крахмала в лечении сепсиса не применяются в связи с высокой смертностью больных в результате их введения.
Как правило объем растворов составляет около 30 мл/кг массы тела в течение первых 6 часов поступления больного в ОРИТ.
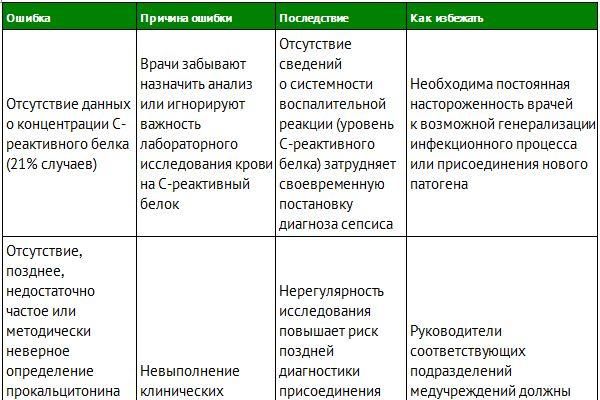
✔ Главные ошибки при сепсисе и способы их избежать в таблице в журнале «Заместитель главного врача»
Скачать документ сейчас
Возможно дополнение инфузионной терапии сосудосуживающими средствами, однако их применение должно быть обосновано, а доза — четко определена.
Целью такой терапии является не просто коррекция гиповолемии, но достижение реперфузии тканей.
То есть важно не допустить прегрузки организма жидкостью, что лишь усугубит состояние больного, ухудшит нарастающую дыхательную и почечную недостаточность.
Поддержание уровня кислорода обеспечивается дыханием через маску (носовую канюлю). В том случае, если состояние больного крайне тяжелое и развивается дыхательная недостаточность, рекомендуется его перевод на ИВЛ.
Антибиотикотерапия обеспечивается внутривенным введением антибактериальных препаратов широкого спектра действия.
Важно как можно раньше, при первом подозрении на генерализацию инфекции, начинать эмпирическую терапию.
Выбор препарата в таком случае производят на основании данных о предполагаемом первоначальном очаге инфекции или же характеристик возбудителей внутрибольничной инфекции.
Затем, в ходе бактериологического исследования крови, выявляется конкретный возбудитель заболевания, определяется его чувствительность к антибиотикам, после чего терапия сужается до конкретных узконаправленных препаратов.
Важно как можно скорее определить первичный очаг инфекции и обеспечить наблюдение за ним и, если возможно, провести его санацию.
При наличии катетеров, трубок, зондов, дренажей их следует удалить или произвести замену.
Если источник генерализованной инфекции — абсцесс, его следует тщательно дренировать, удалив все некротизированные ткани.
При наличии некротического или гангренозного процесса (например, при гангрене червеобразного отростка, желчного пузыря) необходимо проведение хирургической некрэктомии.
В качестве дополнительной терапии при сепсисе может применяться нормализация уровня сахара в крови, применение кортикостероидов, прочие симптоматические средства.
Коррекция уровня глюкозы обязательна даже у больных без выраженных признаков диабета, так как вероятный скрытый диабет существенно ухудшает течение патологии.
Прогноз
Несмотря на значительные достижения медицины в вопросе лечения генерализованной инфекции и получение все более мощных антибиотиков, летальность при сепсисе, в особенности при септическом шоке, сохраняется на достаточно высоком уровне (до 40%).
Причины столь высокой смертности объективны: поздняя диагностика септических осложнений, позднее начало интенсивной терапии, низкая чувствительность инфекционных агентов, особенно при внутрибольничной инфекции, к антибактериальной терапии.
Презентация была опубликована 6 лет назад пользователемЗинаида Твердохлебова
Эритематозная рожа ног: код по МКБ-10, симптомы, лечение
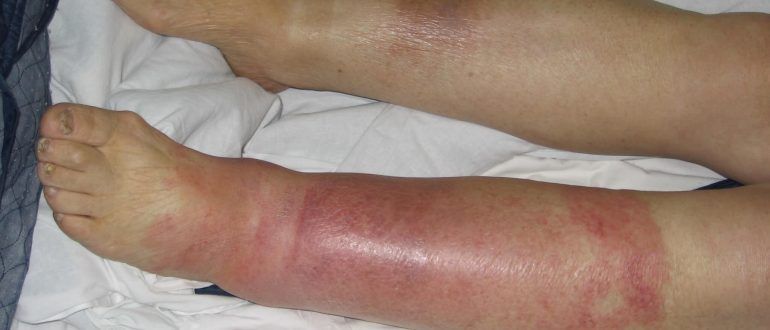
Рожа с воспалением и эритемой кожного покрова – частое заболевание, которое поражает в основном людей в возрасте, значительно чаще встречается у женщин. Наиболее высокая частота локализации воспаления на нижних конечностях, но встречаются болезненные изменения на лице и руках. Клинические наблюдения свидетельствуют о том, что эта патология поражает в основном людей с 3 группой крови.
Сущность рожи и ее код по МКБ-10
Рожа является инфекционно-аллергическим процессом, который вызывается стрептококковой инфекцией. Поражаются слои кожи, подкожная клетчатка, а также поверхностные лимфатические протоки.
Этот процесс – своеобразная реакция на стрептококк, который передается контактным или воздушно-капельным способом заражения.
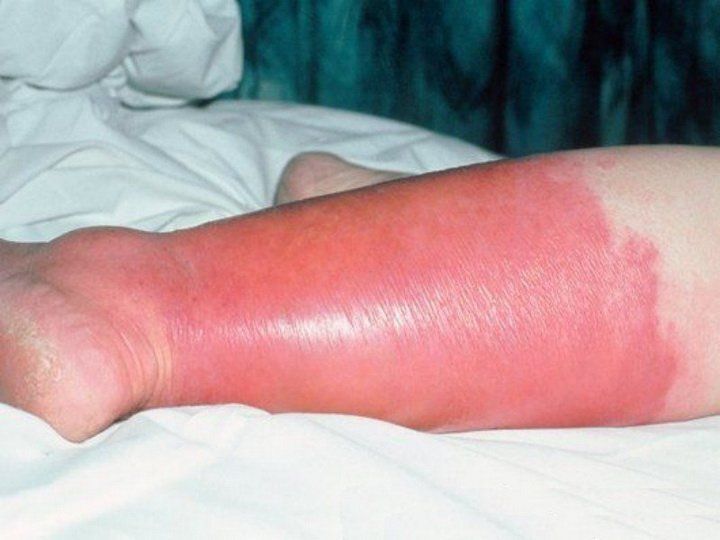
Код рожистого воспаления голени по МКБ-10 (Международной классификации болезней 10 пересмотра) – А46. Период инкубации инфекции от начала внедрения возбудителя до первых клинических признаков составляет от 2 дней до недели.
Причины
Воспаление наружного покрова рожистого характера вызывается бета-гемолитическим стрептококком, воздействие которого провоцирует интоксикацию и местные изменения на отдельных участках кожи. Контакт с микроорганизмом не предусматривает обязательного заболевания, для этого необходимы следующие факторы:
- снижение иммунитета;
- аллергическая готовность организма;
- нарушение целостности кожного покрова (потертости, порезы, царапины);
- уменьшение интенсивности метаболических процессов в связи с возрастными изменениями кожи.
Часто заболевание развивается у мужчин с рабочими специальностями, которые много времени проводят на открытом воздухе в антисанитарных условиях и подвержены кожным микротравмам.
После перенесенной патологии не формируется пожизненный иммунитет, поэтому в течение жизни существует возможность заболеть несколько раз.
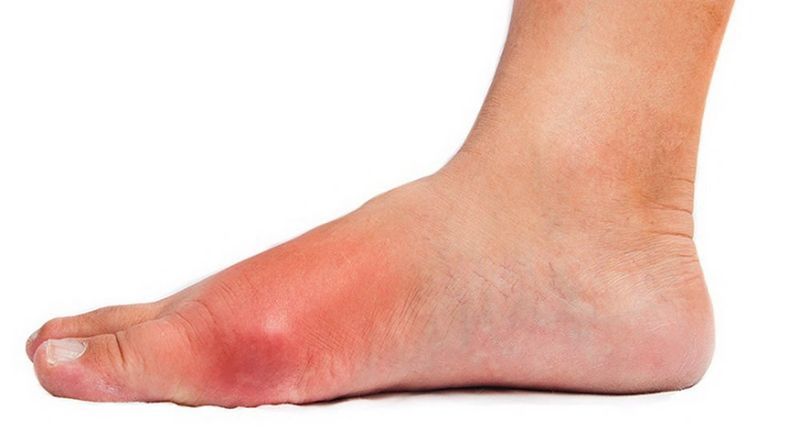
Вероятность заболеть рожей голени резко возрастает в теплое время года, когда часто случаются укусы комаров и мошек, повреждения кожи.
Формы рожистого воспаления нижних конечностей
По степени течения патологического процесса выделяют такие формы:
- острая первичная;
- рецидивирующая;
- повторная.
По глубине и механизму поражения кожного покрова различают следующие виды недуга:
- эритематозный;
- эритематозно-буллезный;
- эритематозно-геморрагический;
- буллезно-геморрагический.
В зависимости от степени выраженности болезненных проявлений при рожистом воспалении выделяют:
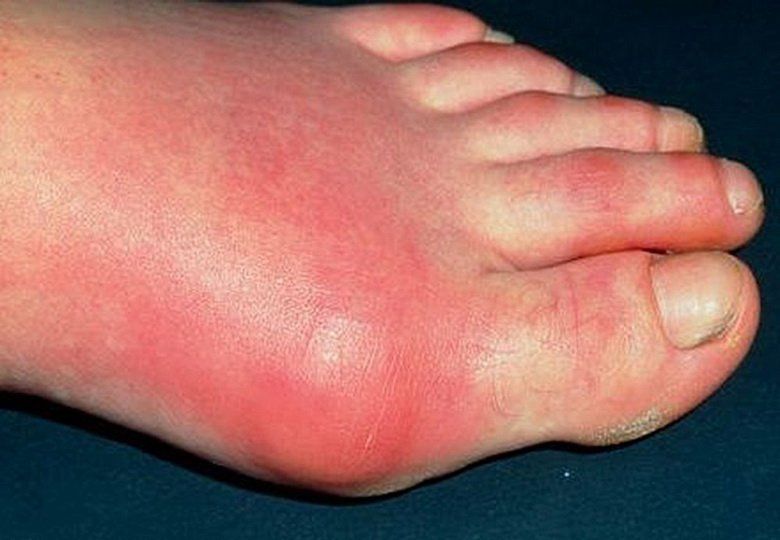
Рецидивирующий характер рожи развивается при наличии сопутствующих заболеваний:
- грибковые поражения;
- венозная недостаточность нижних конечностей;
- нарушение лимфообращения (лимфостаз);
- ожирение;
- сахарный диабет, осложнившийся ангиопатией и нейропатией.
Наличие в организме очагов стрептококковой инфекции провоцирует развитие рожи с воспалением кожи голени.
Симптомы
Начало заболевания проявляется общей интоксикацией организма. Пациент предъявляет следующие жалобы:
- повышение температуры тела до 38-39 градусов;
- боль в голове;
- тошнота, рвотные позывы и отсутствие аппетита;
- болезненность мышц;
- слабость.
После ухудшения общего состояния появляются изменения на коже. При эритематозной форме – резкая гиперемия и отечность пораженных участков, которые имеют четкие края. Воспаление шелушится, появляется зуд и жжение.
При эритематозно-буллезной форме через несколько часов (в редких случаях – дней) после покраснения развивается отслоение эпидермиса и появляются волдыри с жидкостью, которые впоследствии лопаются.
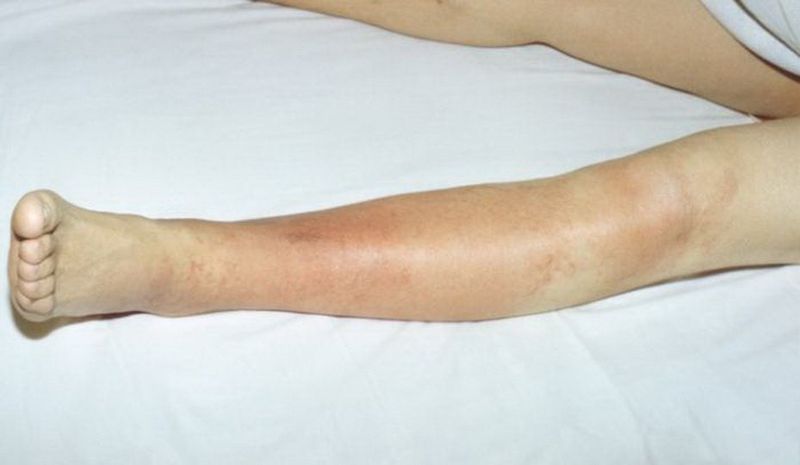
При буллезно-геморрагическом проявлении пузыри наполнены кровянистым содержимым.
Эритематозно-геморрагический вариант сопровождается кровоизлияниями в месте воспаления.
Диагностика
Постановка диагноза обычно не вызывает затруднений, так как проявления заболевания типичны. Местные симптомы (покраснение кожи с резкими границами в виде эритемы, отек, жжение) сочетается с общей интоксикацией (повышение температуры тела, озноб, боль в голове и мышцах).
В клиническом анализе крови появляется умеренный лейкоцитоз (при течении средней тяжести) и повышение СОЭ до 18-20 мм в час. Тяжелое течение сопровождается токсической зернистостью лейкоцитов.
Серологические анализы показывают повышение титров антистрептококковых антител. Бактериологический посев крови на стрептококк брать нецелесообразно, так как возбудитель в большинстве случаев не высевается.
Для диагностики сопутствующих патологических состояний необходима консультация следующих специалистов:
Часто рецидивы рожи голени развиваются на фоне хронического алкоголизма. Без лечения основной проблемы трудно справиться с воспалительным процессом.
Лечение рожи
Для улучшения состояния пациента потребуется комплекс лечебных мероприятий, направленных на восстановление защитных сил организма и борьбу с инфекцией.
Режим и диета
Появление первых признаков воспаления требует назначения постельного режима. Пациент должен находиться в лежачем положении с приподнятой пострадавшей конечностью. Это способствует активизации венозного кровообращения и лимфооттоку, а также уменьшению воспаления.

Диетические рекомендации при роже призывают отдать предпочтение высококалорийному питанию со сбалансированным соотношением белков, жиров и углеводов. Пища должна содержать достаточное количество витаминов, микроэлементов и аминокислот. Питаться следует часто (4-5 раз в день) небольшими порциями. Необходимо избегать переедания. Потребуется также соблюдать питьевой режим (до 2 л жидкости в сутки).
Пациенты с легким течением заболевания могут лечиться амбулаторно. Случаи со среднетяжелым и тяжелым протеканием болезни, а также рецидивирующие формы требуют обязательной госпитализации.
Медикаментозное лечение
Основой лекарственного воздействия является назначение антибиотиков, которые подавляют активность стрептококка:
Антибактериальные препараты дополняют действие антибиотиков:
Для ликвидации воспалительных изменений на коже необходимы нестероидные противовоспалительные средства (Ибупрофен, Диклофенак). В тяжелых случаях потребуется назначение стероидных гормональных препаратов (Дексаметазон, Преднизолон).

Для уменьшения проявлений общей интоксикации потребуется применение дезинтоксикационных растворов для капельного введения:
В качестве жаропонижающего средства при необходимости может быть назначен Парацетамол.
Для повышения защитных сил организма необходима витаминотерапия (препараты группы В, С, Е). С целью уменьшения проницаемости сосудов оправдано назначение Аскорутина.
Лечение больных с рецидивирующей рожей
Госпитализация пациентов с этой формой заболевания обязательна. В качестве антибактериальной терапии необходима двухфазная схема лечения антибиотиками.
На первом этапе назначают лекарственные средства из группы цефалоспоринов:
Длительность курса составляет 10-12 дней. Через 4-5 дн. назначают Линкомицин, период терапии на втором этапе составляет 6-8 дней.
На протяжении лечения антибиотиками необходим прием кишечных пробиотиков (Линекс, Бифидум-бактерин) и противогрибковых препаратов (Фуцис, Нистатин).
Для стимуляции венозного кровообращения назначают средства венотонического действия (Троксевазин, Детралекс). Лекарства с антиоксидантным воздействием на ткани способствуют улучшению трофических процессов:
- Ретинола ацетат;
- Токоферола ацетат;
- Янтарная кислота.
Для получения заметного результата обязательна санация хронических очагов инфекции.
Вспомогательные методы лечения
Дополнением к антибактериальной терапии является физиотерапевтическое лечение: оно способствует улучшению трофических процессов и кровообращения в месте поражения. Могут быть назначены следующие процедуры:
- магнитотерапия;
- электрофорез с лидазой;
- лазеротерапия инфракрасного спектра;
- воздействие токами ультравысокой частоты.
Указанные процедуры улучшают состояние пациента, способствуют профилактике осложнений, связанных с нарушением лимфообращения.
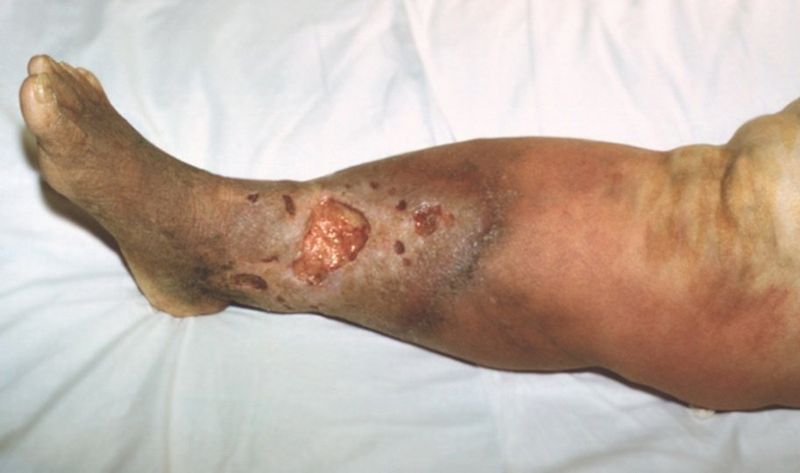
Уход за кожей при недуге
При эритематозной форме местное лечение с применением повязок, примочек и компрессов не требуется.
Применение всех средств на мазевой основе при роже категорически противопоказано.
При буллезной форме, которая сопровождается образованием пузырей, их вскрывают. На раневую поверхность накладывают повязки с раствором риванола или фурацилина. Строго противопоказано накладывание тугих повязок, так как они нарушают кровообращение и лимфоотток.
Осложнения и примерные сроки нетрудоспособности
Лечебные мероприятия, назначенные несвоевременно и в недостаточном объеме, а также нарушения режима могут привести к развитию осложнений.
Наиболее опасны ситуации, которые сопровождаются дестабилизацией общего состояния на фоне рожи:
- сепсис;
- тромбоэмболия легочной артерии;
- пневмония.
Осложнения местного характера с воспалением других структур усугубляют течение рожи:
- флегмона;
- гангрена;
- некроз мягких тканей ноги;
- флебит и тромбофлебит;
- нарушение лимфооттока (слоновость).
Развитие осложнений часто приводит к необходимости хирургического вмешательства.
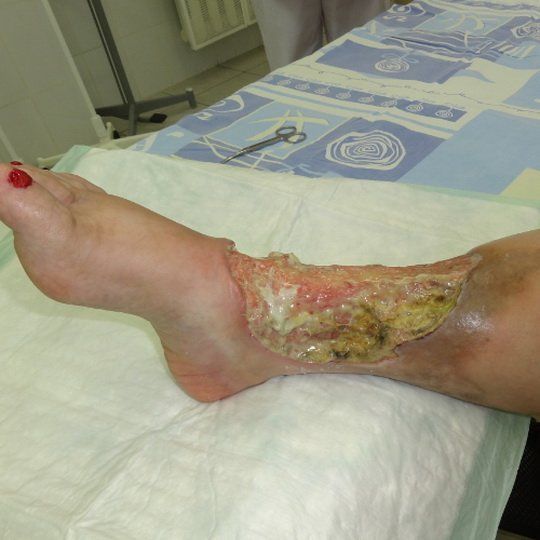
Первичные формы воспаления по типу рожи требуют оформления больничного листа на 10-12 дней. Рецидивирующие случаи предусматривают утрату трудоспособности на 18-20 дн.
Профилактика
Для предотвращения болезни потребуется соблюдение следующих рекомендаций:
- избегать переохлаждения и резких перепадов температур;
- обрабатывать дезинфицирующими средствами любые повреждения;
- соблюдать гигиенические требования;
- своевременно санировать хронические инфекционные очаги (кариозные зубы, воспаление миндалин) и грибковые изменения;
- поддерживать защитные свойства организма общеукрепляющими средствами.
Большое значение имеет своевременное адекватная терапия хронического нарушения венозного кровообращения, сахарного диабета, алкоголизма.
Рожа с воспалением кожи голени – своеобразная реакция организма на воздействие стрептококка группы А. Полноценное лечение и соблюдение рекомендаций специалиста по образу жизни позволяет в большинстве случаев добиться выздоровления и избежать неприятных последствий.