Синусовая аритмия у ребенка форум
Стоит ли волноваться из-за синусовой тахикардии у детей и подростков
Опасно ли для ребенка и подростка учащенное сердцебиение? Ответ на вопрос не имеет однозначного ответа.
Прогноз для жизни зависит от того, по какой причине возник симптом, и правильно ли проводилось лечение.
Поэтому любому родителю важно знать информацию, представленную в этой статье.
Что это такое
Тахикардией называют состояние, при котором увеличивается частота сердечных сокращений. При синусовой форме показатель увеличивается на 10–60% выше возрастной нормы.
Различают три степени синусовой тахикардии у ребенка — легкая (умеренная), средняя и выраженная.
| Степень | Отклонение от нормы (%) |
| І, или умеренная | 10–20 |
| ІІ, или средняя | 21–40 |
| ІІІ, выраженная | 41–60 |
Для каждой возрастной группы существует своя норма сердечных сокращений, или ЧСС.
| Возраст, лет | Норма ЧСС (ударов в минуту) |
| новорожденные | 140–160 |
| 6 месяцев | 130–135 |
| 1 | 120–125 |
| 2 | 110–115 |
| 3 | 105–110 |
| 5 | 100–105 |
| 8 | 90–100 |
| 10 | 80–85 |
| после 12 | 70–75 |
Распространенность
До 16 лет организм претерпевает серьезных изменений. За эти годы сердце увеличивается в 10 раз и больше. Наиболее интенсивный рост происходит в первый год жизни и с 13 до 16 лет. Вследствие этого возникает повышенное кровяное давление, что вызвано незрелостью сосудов при растущем объеме сердца.
Опасно ли это
Синусовая тахикардия у детей и подростков — не самостоятельное заболевание, а симптом. Повышенная ЧСС часто указывает на заболевания — сердечную недостаточность, дисфункции левого желудочка, а также на анемию, гипогликемию, опухоли, недуги центральной нервной системы и др.
Такое нарушение иногда приводит к вегетососудистой дистонии гипертонического типа, сердечным патологиям. Поэтому дети с синусовой тахикардией нуждаются в наблюдении.
Причины
Разделяют физиологическую и патологическую (кардиальную, экстракардиальную) синусовую тахикардию.
Физиологическая и патологическая экстракардиальная тахикардия возникает как реакция сердца на внесердечные раздражители.
Причины физиологической тахикардии:
- физические, психоэмоциональные нагрузки;
- страх;
- повышение температуры среды, в которой пребывает человек;
- обильный прием пищи, питья;
- нехватка кислорода в помещении;
- высотная гипоксия, вызываемая кислородным голоданием по причине низкого парциального давления кислорода в воздухе.
Экстракардиальную патологическую тахикардию провоцируют внутренние факторы — повышение температуры тела, падение уровня глюкозы, кислорода в крови при анемии, болезнях легких, тиреотоксикоз, феохромоцитома (опухолевое заболевание), прием и передозировка некоторых лекарственных средств.

Такая тахикардия протекает по умеренному типу в покое и характеризуется сильным учащением сердцебиения при обычных физических и психоэмоциональных нагрузках. Расстройством обычно страдают девочки в возрасте 7–12 лет.
Кардиальная синусовая тахикардия связана с заболеваниями сердца — воспалительными (перикардит сердца, миокардит у детей, эндокардит), ишемически-некротическими (инфаркт миокарда, ишемическая болезнь), дегенеративными, дистрофическо-склеротическими процессами в органе. Также возникает при недостатке или переизбытке калия, пониженном содержании магния.
Обычными причинами тахикардии в школьном возрасте являются:
- переживания;
- физические нагрузки;
- половое созревание и связанные с этим изменения в организме;
- железодефицитная анемия.
Вызвать учащенное сердцебиение у грудничка может пеленание, перегрев, сильный плач.
Узнайте больше о детской тахикардии из видео:
Симптомы и признаки
Основной симптом тахикардии — учащенное сердцебиение, которое может сопровождаться головокружением, слабостью, усталостью. У некоторых детей тахикардия протекает без каких-либо внешних проявлений.
Если к вышеописанным симптомам добавились одышка, боль или чувство сдавливания в груди, потемнении в глазах, обморок, то это требует обращения к врачу и обследования. Другие факторы риска — длительность приступа больше 5 минут, наличие сердечных заболеваний.
Обследование
Диагностика включает следующие мероприятия:
- общий анализ крови — определяет состав крови и позволяет выявить лейкемию, анемию, другие опасные патологии;
- анализ крови на тиреотропные гормоны — показывает отклонения в работе щитовидной железы;
- анализ мочи на адреналин — исключает или подтверждает гормональную природу симптома;
- ЭКГ, или электрокардиограмма — по частоте и ритмичности сердечных сокращений находят изменения, характерные для разных сердечны недугов;
- ЭКГ по Холтеру (круглосуточное наблюдение) — показывает, как работает сердце при разных нагрузках (в покое, движении, во сне);
- велоэргометрия — исследование работы сердца при физической нагрузке;
- ЭхоКГ сердца или ультразвуковое исследование — выявляет патологии синусового узла;
- электрофизиологическое исследование — выявляет нарушения проводимости;
- электроэнцефалография (ЭЭГ) головного мозга — обнаруживает недуги центральной нервной системы.
Вот как выглядит синусовая тахикардия у детей на ЭКГ:
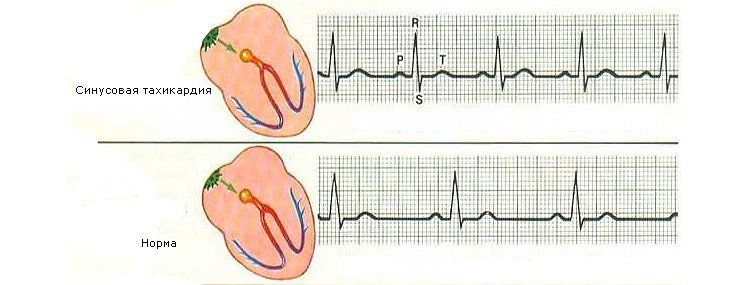
Лечение
При учащенном сердцебиении ребенку оказывают первую помощь:
- Освобождают от одежды шею и грудь — расстегивают воротник, снимают свитер, шарф и др.
- Присутствующих в помещении просят выйти, обеспечивают приток свежего воздуха, выносят ребенка на улицу.
- Дают быстро выпить газированную воду.
- Если ребенок старше двух лет, прикладывают холодный компресс на лоб, шею. Новорожденным эта мера противопоказана!
Эффективный метод восстановления ЧСС — попросить больного вдохнуть воздух, напрячь мышцы живота и не дышать, сколько сможет (проба Valsalva).
При повторном приступе вызывают медицинскую бригаду. Возможно, для стабилизации состояния потребуется ввести лекарственные средства.
Лечение детской тахикардии состоит, главным образом, в назначении успокоительных препаратов, БАД, на основе валерианы, витаминных препаратов, которые подбирает врач.
Если причиной стали изменения в работе сердца, показаны сердечные гликозиды. При железодефицитной анемии назначают препараты с железом.
Если тахикардию вызывало заболевание, то симптом исчезает после устранения первопричины. Например, при повышении ЧСС вследствие лихорадки состояние нормализуется после спада температуры.
В некоторых случаях возникает потребность в оперативном вмешательстве. Причиной тому является тиреотоксикоз и феохромоцитома. Тогда удаляют часть железы, которая вырабатывает избыток гормонов. Операции проводят и при некоторых сердечных патологиях.
Прогноз
Прогноз в большинстве случаев — благоприятный. Чаще всего приступы тахикардии проходят без врачебного вмешательства.
Профилактика
Для нормального самочувствия рекомендуются следующие меры:

- сохранение здорового веса — лишние килограммы нагружают сердце;
- регулярные занятия спортом;
- ограниченное употребление продуктов, содержащих кофеин;
- здоровое питание, с ограниченным количеством жиров и быстрых углеводов;
- спокойная обстановка в учебном учреждении и дома;
- отказ от вредных привычек — курения, спиртного, которые усиливают проявления тахикардии.
Как видно, здоровье ребенка зависит от внимания родителей и адекватного, своевременного лечения. Поэтому при частых приступах тахикардии ребенка следует показать врачу. Тогда шансы на полное выздоровление возрастают.
Стоит ли волноваться из-за синусовой тахикардии у детей и подростков
Опасно ли для ребенка и подростка учащенное сердцебиение? Ответ на вопрос не имеет однозначного ответа.
Прогноз для жизни зависит от того, по какой причине возник симптом, и правильно ли проводилось лечение.
Поэтому любому родителю важно знать информацию, представленную в этой статье.
Что это такое
Тахикардией называют состояние, при котором увеличивается частота сердечных сокращений. При синусовой форме показатель увеличивается на 10–60% выше возрастной нормы.
Различают три степени синусовой тахикардии у ребенка — легкая (умеренная), средняя и выраженная.
| Степень | Отклонение от нормы (%) |
| І, или умеренная | 10–20 |
| ІІ, или средняя | 21–40 |
| ІІІ, выраженная | 41–60 |
Для каждой возрастной группы существует своя норма сердечных сокращений, или ЧСС.
| Возраст, лет | Норма ЧСС (ударов в минуту) |
| новорожденные | 140–160 |
| 6 месяцев | 130–135 |
| 1 | 120–125 |
| 2 | 110–115 |
| 3 | 105–110 |
| 5 | 100–105 |
| 8 | 90–100 |
| 10 | 80–85 |
| после 12 | 70–75 |
Распространенность
До 16 лет организм претерпевает серьезных изменений. За эти годы сердце увеличивается в 10 раз и больше. Наиболее интенсивный рост происходит в первый год жизни и с 13 до 16 лет. Вследствие этого возникает повышенное кровяное давление, что вызвано незрелостью сосудов при растущем объеме сердца.
Опасно ли это
Синусовая тахикардия у детей и подростков — не самостоятельное заболевание, а симптом. Повышенная ЧСС часто указывает на заболевания — сердечную недостаточность, дисфункции левого желудочка, а также на анемию, гипогликемию, опухоли, недуги центральной нервной системы и др.
Такое нарушение иногда приводит к вегетососудистой дистонии гипертонического типа, сердечным патологиям. Поэтому дети с синусовой тахикардией нуждаются в наблюдении.
Причины
Разделяют физиологическую и патологическую (кардиальную, экстракардиальную) синусовую тахикардию.
Физиологическая и патологическая экстракардиальная тахикардия возникает как реакция сердца на внесердечные раздражители.
Причины физиологической тахикардии:
- физические, психоэмоциональные нагрузки;
- страх;
- повышение температуры среды, в которой пребывает человек;
- обильный прием пищи, питья;
- нехватка кислорода в помещении;
- высотная гипоксия, вызываемая кислородным голоданием по причине низкого парциального давления кислорода в воздухе.
Экстракардиальную патологическую тахикардию провоцируют внутренние факторы — повышение температуры тела, падение уровня глюкозы, кислорода в крови при анемии, болезнях легких, тиреотоксикоз, феохромоцитома (опухолевое заболевание), прием и передозировка некоторых лекарственных средств.

Такая тахикардия протекает по умеренному типу в покое и характеризуется сильным учащением сердцебиения при обычных физических и психоэмоциональных нагрузках. Расстройством обычно страдают девочки в возрасте 7–12 лет.
Кардиальная синусовая тахикардия связана с заболеваниями сердца — воспалительными (перикардит сердца, миокардит у детей, эндокардит), ишемически-некротическими (инфаркт миокарда, ишемическая болезнь), дегенеративными, дистрофическо-склеротическими процессами в органе. Также возникает при недостатке или переизбытке калия, пониженном содержании магния.
Обычными причинами тахикардии в школьном возрасте являются:
- переживания;
- физические нагрузки;
- половое созревание и связанные с этим изменения в организме;
- железодефицитная анемия.
Вызвать учащенное сердцебиение у грудничка может пеленание, перегрев, сильный плач.
Узнайте больше о детской тахикардии из видео:
Симптомы и признаки
Основной симптом тахикардии — учащенное сердцебиение, которое может сопровождаться головокружением, слабостью, усталостью. У некоторых детей тахикардия протекает без каких-либо внешних проявлений.
Если к вышеописанным симптомам добавились одышка, боль или чувство сдавливания в груди, потемнении в глазах, обморок, то это требует обращения к врачу и обследования. Другие факторы риска — длительность приступа больше 5 минут, наличие сердечных заболеваний.
Обследование
Диагностика включает следующие мероприятия:
- общий анализ крови — определяет состав крови и позволяет выявить лейкемию, анемию, другие опасные патологии;
- анализ крови на тиреотропные гормоны — показывает отклонения в работе щитовидной железы;
- анализ мочи на адреналин — исключает или подтверждает гормональную природу симптома;
- ЭКГ, или электрокардиограмма — по частоте и ритмичности сердечных сокращений находят изменения, характерные для разных сердечны недугов;
- ЭКГ по Холтеру (круглосуточное наблюдение) — показывает, как работает сердце при разных нагрузках (в покое, движении, во сне);
- велоэргометрия — исследование работы сердца при физической нагрузке;
- ЭхоКГ сердца или ультразвуковое исследование — выявляет патологии синусового узла;
- электрофизиологическое исследование — выявляет нарушения проводимости;
- электроэнцефалография (ЭЭГ) головного мозга — обнаруживает недуги центральной нервной системы.
Вот как выглядит синусовая тахикардия у детей на ЭКГ:
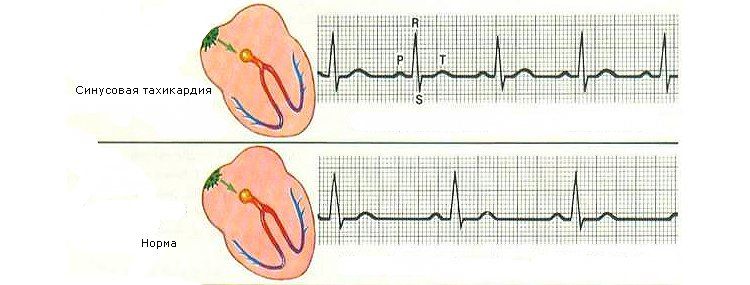
Лечение
При учащенном сердцебиении ребенку оказывают первую помощь:
- Освобождают от одежды шею и грудь — расстегивают воротник, снимают свитер, шарф и др.
- Присутствующих в помещении просят выйти, обеспечивают приток свежего воздуха, выносят ребенка на улицу.
- Дают быстро выпить газированную воду.
- Если ребенок старше двух лет, прикладывают холодный компресс на лоб, шею. Новорожденным эта мера противопоказана!
Эффективный метод восстановления ЧСС — попросить больного вдохнуть воздух, напрячь мышцы живота и не дышать, сколько сможет (проба Valsalva).
При повторном приступе вызывают медицинскую бригаду. Возможно, для стабилизации состояния потребуется ввести лекарственные средства.
Лечение детской тахикардии состоит, главным образом, в назначении успокоительных препаратов, БАД, на основе валерианы, витаминных препаратов, которые подбирает врач.
Если причиной стали изменения в работе сердца, показаны сердечные гликозиды. При железодефицитной анемии назначают препараты с железом.
Если тахикардию вызывало заболевание, то симптом исчезает после устранения первопричины. Например, при повышении ЧСС вследствие лихорадки состояние нормализуется после спада температуры.
В некоторых случаях возникает потребность в оперативном вмешательстве. Причиной тому является тиреотоксикоз и феохромоцитома. Тогда удаляют часть железы, которая вырабатывает избыток гормонов. Операции проводят и при некоторых сердечных патологиях.
Прогноз
Прогноз в большинстве случаев — благоприятный. Чаще всего приступы тахикардии проходят без врачебного вмешательства.
Профилактика
Для нормального самочувствия рекомендуются следующие меры:

- сохранение здорового веса — лишние килограммы нагружают сердце;
- регулярные занятия спортом;
- ограниченное употребление продуктов, содержащих кофеин;
- здоровое питание, с ограниченным количеством жиров и быстрых углеводов;
- спокойная обстановка в учебном учреждении и дома;
- отказ от вредных привычек — курения, спиртного, которые усиливают проявления тахикардии.
Как видно, здоровье ребенка зависит от внимания родителей и адекватного, своевременного лечения. Поэтому при частых приступах тахикардии ребенка следует показать врачу. Тогда шансы на полное выздоровление возрастают.
Синдром Ibiza (Аритмия. Экстрасистолия)
Авторы: Утин А. Г.
Представьте себе ситуацию когда, вдоволь напутешествовавшись, среди миров далекой «голактеки», вы, наконец-то, решили вернуться домой, чтобы поздравить с днем рождения свою прапраправнучку.
Вы подходите к капитану межгалактического лайнера и говорите:
— Шеф, хочу домой. На Землю. Плачу три счетчика.
Капитан недоуменно смотрит на Вас, чешет псевдоподией головогрудь и спрашивает:
— А можно поконкретней, уважаемый гуманоид? К какому виду относится ваша галактика, где в ней расположена ваша звездная система, какое в ней количество звезд, какой спектральный класс у звезды, вокруг которой вращается ваша планета, и , наконец, какая по счету ваша планета от звезды?
Желание почесать себя псевдоподией возникает у меня каждый раз, когда пациенты сообщают, что у них аритмия. Аритмия и точка. Ни тебе типа галактики, ни спектрального класса звезды.
Видов этой самой аритмии примерно столько же, сколько планет, населенных разумными существами, во вселенной.
Аритмия (в переводе с древнегреческого) — не ритмичный. То есть — это любое нарушение ритма.
Когда мы делаем вдох, наше сердцебиение рефлекторно ускоряется, а на выдохе замедляется. Эта дыхательная аритмия. Она есть почти у всех подростков и у многих абсолютно здоровых взрослых.
Синусовая аритмия у детей — это норма. Странно когда ее нет.
Одни аритмии совершенно безобидные (синусовая), от других люди, без лечения, умирают с вероятностью 100% (фибрилляция желудочков).
Я расскажу вам про самые распространенные нарушения ритма и сегодня я начну с желудочковой экстрасистолии.
Экстрасистолия это, наверное, самое распространенное нарушение ритма у людей. Многие люди говорят слово «экстрасистолия» с придыханием и трепетом.
Между тем экстрасистолы бывают у совершенно здоровых людей в 80% случаев. 200 желудочковых экстрасистол в сутки – это норма. Но, даже если количество экстрасистол исчисляется тысячами, – это еще ни о чем не говорит.
Давайте разберемся с тем, что это такое. В сердце есть так называемая проводящая система. Она состоит из клеток, которые проводят электрический импульс во все отделы сердечной мышцы (это как проводка у вас в стене), но каждая из этих клеток может и генерировать этот импульс.
Помните фильмы, в которых монстр достает сердце из грудной клетки своей жертвы, а то продолжает биться? Так вот, сердце действительно автономно сокращается, пока не закончится запас АТФ (энергии) в клетках.
В отличие от скелетной мускулатуры нервы, которые подходят к сердцу не вызывают его сокращения. Они только регулируют частоту сердцебиений (замедляя или ускоряя их), действуя опосредованно, через синусовый и атриовентрикулярный узел
Однако импульсы с максимальной частотой (больше 60 в минуту) способны генерировать только клетки синусового узла (СА-узел на картинке). Чем дальше от синусового узла, тем меньше их автоматизм (в клетках пучка Гиса частота генерации импульса составляет не больше 30 в минуту).
Еще раз. Каждая клетка проводящей системы способна генерировать сердечный импульс, однако клетки синусового узла генерируют импульс с максимальной частотой, поэтому синусовый узел и является главным. Но, если с ним (синусовый узлом), что-то случится (ну заболеет, возьмет выходной), то его функцию возьмут на себя водители ритма более низкого порядка. Например, клетки проводящей системы предсердий. Сердечный ритм будет чуть реже и он будет называться предсердным. Однако сердце продолжит сокращаться – и в этом биологический смысл.
Это как в армии. Если снайпер противника убил полковника, то полком командует майор (могу напутать – не был в армии).
Но иногда, на войне бывают ситуации, когда из окопа без команды полковника выпрыгивает простой солдат, кричит то, что обычно кричит простой солдат в такой ситуации, и полк, вслед за ним, поднимается из окопа. Примерно так и происходит при экстрасистолии.
В результате причин, которые я не буду здесь пока обсуждать, внезапно, происходит внеочередная генерация импульса рядовой клеткой проводящей системы желудочков сердца.
Вся строгая последовательность сердечного сокращения (сначала правое предсердие, потом левое предсердие, задержка импульса в АВ узле, межжелудочковая перегородка, стенки желудочков) идет по прахом. Поэтому на кардиограмме желудочковая экстрасистола выглядит всегда как диковинная загогулина, не похожая на другие сердечные комплексы.
От такого вопиющего нарушения субординации все клетки сердечной мышцы некоторое время пребывают в шоке. Возникает, так называемая, компенсаторная пауза, которую мы и воспринимаем как чувство провала, ощущение остановки или кувырка сердца.
В этот момент люди с чувством говорят: И биться. сердце перестало. Я называю это синдром Ibiza.
Именно это чувство заставляет людей обратится к врачу.
Если экстрасистол не очень много, то обычная кардиограмма, снятая за несколько секунд, ничего не покажет. Поэтому, для диагностики нужно суточное мониторирование сердечного ритма (холтер).
Если по холтеру желудочковых экстрасистол меньше 200 за сутки — идите домой и не мешайте другим болеть.
Если больше — нужно исключить сердечную патологию (ИБС, миокардит, кардиопатии и пр.), внесердечную патологию (гиперфункция щитовидной железы, гипокалиемия, другие гормональные нарушения, болезни желчного пузыря, легких и пр. ) и факторы риска (курение, злоупотребление алкоголем, кофием, употребление Веществ, малоподвижный образ жизни и пр.)
Для исключения сердечных проблем прежде всего сделайте ЭхоКГ.
Если вам до 30-ти, то ИБС очень сомнительный диагноз.
Если после 40 — сделайте себе МСКТ коронарных артерий. Если по данным МСКТ в коронарных артериях бляшки сужают просвет не больше 50%, то это не причина экстрасистолий. Кароче, сейчас речь не о бляшках. О бляшках
здесь и здесь.
Для исключения внесердечных проблем сдайте общий анализ крови, ТТГ, Т4 свободный, калий.
Самая большая трудность — диагностика миокардита. Если экстрасистолы начались у вас четко после тяжелого инфекционного заболевания, то существует его (миокардита) высокая вероятность. Подтвердить или опровергнуть диагноз помогут ЭхоКГ, общий анализ крови с лейкоцитарной формулой, СОЭ, С-реактивный белок. Иногда требуется определение тропонина T, антимиокардиальных антител. В редких, непонятных случаях требуется инфекционная иммунология, сцинтиграфия миокарда, МРТ сердца и даже миокардиальная биопсия.
Хочу обратить внимание, что так заморачиваться из-за экстрасистол имеет смысл только если они начались внезапно, после простуды, их количество превышает тысячи и вы уже исключили все другие заболевания и факторы риска.
Классификация желудочковых экстрасистол (по Лауну).
I степень – одиночные редкие монотопные экстрасистолы не более 60 в 1 ч.
II степень – частые монотопные экстрасистолы более 5 в 1 мин.
III степень – частые политопные полиморфные экстрасистолы.
IV степень – А-групповые (парные), Б-3 и более подряд.
V степень – ранние экстрасистолы типа Р на Т.
Ранее считалось, что чем выше степень экстрасистолии по Лауну тем выше вероятность развития жизнеугрожающих аритмий типа фибрилляции желудочков.
Поэтому, начиная со второй степени по Лауну, эти экстрасистолы начинали лечить. Эти данные не подтвердились. И, с учетом того, что любая классификация должна быть создана под лечение, эта классификация стала бесполезна.
Лечить нужно не экстрасистолы, а заболевание, которое их вызывает.
Тут существует несколько вариантов развития событий:
— есть экстрасистолы, но нет заболеваний сердца и других органов и систем — лечить экстрасистолы не нужно или, если они очень мешают жить, можно использовать прием успокаительных и бета-блокаторов в небольших дозировках. Прежде чем начать прием лекарств измените образ жизни (отказ от вредных привычек, регулярные аэробные нагрузки и т.д.)
— если есть заболевание сердца или, других органов, — лечите основное заболевание. В этом случае экстрасистолия — это симптом. Лечить только экстрасистолию все равно, что лечить красноту при ожоге при помощи тонального крема.
Это раз и навсегда доказало исследование CAST и CAST II. В группе пациентов с ИБС эффективное устранение экстрасистол при помощи блокаторов натриевых каналов (флекаинида и этмозина) привело к значительному увеличению летальности от фибрилляции желудочков.
Такими образом, борьба за чистую кардиограмму закончилась полным провалом. Или, как говорил один мой знакомый строитель, «лучшее враг хорошего».
Однако если вы вылечили основное заболевание, принимаете седативные препараты и бета-блокаторы, однако ЖЭ у вас больше 10000 за сутки и вы их плохо переносите, то существует вариант радикального лечения желудочковой экстрасистолии -радиочастотная абляция очага эктопической активности.
Процедура РЧА заключается в том, что под местным обезболиванием, через сосуды рук или ног вам вводят катетер, который, проводится к сердцу. Внутри сердца, определяется место, из которого «стреляют» ЖЭ и его прижигают маленькой микроволновочкой на конце катетера. В опытных руках эффективность процедуры 70-90%.
В следующих постах я расскажу о мерцательной аритмии и фибрилляции предсердий



