Сколько берут донорской крови
Как стать почетным донором
Заработать дополнительные деньги, увеличить отпуск в два раза и получить льготы
Первую кровь я сдал в 19 ради денег. Сейчас мне 27 лет, и я почетный донор России.
Последние девять лет сдаю кровь, сделал это уже больше 75 раз.
Донорское переливание крови потребуется каждому третьему человеку хотя бы раз в жизни. Если в больницах не окажется запасной крови, больной может умереть.
Сдавать кровь не больно и не страшно. Вы поможете другим людям, а государство отблагодарит вас. Расскажу, как стать донором и получить бонусы от этого.

Как стать почетным донором
- Проверить, нет ли у вас противопоказаний для донорства.
- Сдать кровь в первый раз. С собой взять паспорт, результаты флюорографии, а мужчинам — военный билет или приписное удостоверение.
- Сдать кровь повторно в течение 6 месяцев.
- Стать регулярным донором. Сдать 40 раз кровь либо 60 раз компоненты крови. Не считаются те случаи, когда сдавали кровь за деньги.
- Заполнить заявление на станции переливания.
- Через несколько месяцев получить удостоверение и значок почетного донора.
Кто может стать донором
Стать донором в России может любой здоровый человек старше 18 лет. У донорства есть противопоказания:
доноров на 1000 жителей необходимо для покрытия потребности в донорской крови, по данным ВОЗ. В России их в три раза меньше
- хронические или заразные заболевания;
- вес менее 50 кг.
От сдачи крови следует временно воздержаться тем, кто переболел гриппом, ОРВИ или ангиной. Чтобы стать донором после пирсинга, татуировок, родов или операций, нужно ждать 6—12 месяцев.
Если вы сомневаетесь, можете ли стать донором, позвоните в ближайшую станцию переливания.
Каким бывает донорство крови
Кровь целиком. За один раз врачи отбирают 450 мл крови из вены. Мужчины могут сдавать кровь не чаще раза в два месяца, женщины — раз в три месяца.
Тромбоциты или плазма. В современной медицине нужнее не кровь целиком, а ее компоненты: плазма и тромбоциты. При донации компоненты отделяются от крови, остальное возвращается в вену вместе с физраствором для нормализации давления. Компоненты крови можно сдавать раз в 2 недели . Через каждые 4—6 донаций делают перерыв на месяц.
Если вы станете регулярным донором, то чаще всего будете сдавать компоненты крови. Сдадите их 10—20 раз в год и станете почетным донором за 3—6 лет.
Сдать кровь раньше срока не получится: все доноры занесены в единый реестр и на станции переливания вас просто не пропустят. Нарушать срок сдачи вредно для здоровья, потому что организм не успевает восстановиться.
Кровь на карантине
После первой сдачи крови ее помещают в карантин на 6 месяцев. За это время донор должен еще раз сдать кровь на обследование, чтобы исключить инфекцию. Если этого не сделать, кровь утилизируют.
Вам должны позвонить со станции переливания крови и пригласить повторно. Но на деле про доноров часто забывают. Лучше приходите сами через несколько месяцев после первой сдачи.
Где сдают кровь
Кровь сдают на станции переливания или в донорском пункте. В Москве доноры с пропиской в регионах могут сдать кровь только в учреждениях федерального подчинения.
Я советую сдавать кровь на станции переливания, а не в больнице. На станции всё хорошо организовано: кабинеты рядом, процесс автоматизирован, оборудование современное. В больницах может быть похуже.
 Станция переливания крови в Воронеже на улице Транспортной. Главный донорский пункт города. Здесь сдают кровь и выдают удостоверение почетного донора
Станция переливания крови в Воронеже на улице Транспортной. Главный донорский пункт города. Здесь сдают кровь и выдают удостоверение почетного донора
Как сдают кровь
За три дня до сдачи нельзя принимать аспирин и анальгетики, за два дня запрещено употреблять алкоголь. Накануне советуют не есть жирную, острую и копченую пищу, молочные продукты. Обязательно надо хорошо выспаться и легко позавтракать сладким чаем и чем-нибудь нежирным. Курить перед процедурой не стоит.
Чем раньше в течение дня вы сдадите кровь, тем легче организм перенесет донацию. Лучше всего сдавать кровь до 11 часов. В обед приходят только опытные доноры.
Что взять с собой
Для первой сдачи крови на станцию переливания нужно взять паспорт и результаты флюорографии. Мужчинам также нужно принести военный билет или приписное удостоверение. Со второй донации потребуется только паспорт.
На станции переливания предъявите документы. Заполните анкету о самочувствии и заявление на денежную компенсацию питания.
В первый раз возьмут кровь из пальца на определение группы крови и уровня гемоглобина. Вас примет терапевт: осмотрит, взвесит, измерит давление и расспросит о самочувствии. После пригласят в процедурную.
 Регистратура на станции переливания крови
Регистратура на станции переливания крови  Доноры сдают кровь полулежа в специальных креслах
Доноры сдают кровь полулежа в специальных креслах
В процедурной сдают кровь или плазму. Обычно это занимает час. Если у вас спросят, как вы будете сдавать — вручную или автоматом — выбирайте вручную, так быстрее.
Сдавать кровь не больно. Скорее всего, вы не почувствуете ничего кроме легкого укола. Многое зависит от индивидуальных особенностей, иногда донор может почувствовать головокружение или тошноту и даже потерять сознание. Бояться этого не стоит: опытный персонал всегда наготове. За девять лет донорства я почувствовал себя плохо только один раз, и то потому, что не завтракал. Пару раз я видел как становилось плохо девушкам, но они легко приходили в норму после проветривания. Если почувствуете себя странно, сразу сообщите персоналу.
После вам выдадут справку для работодателя и отпустят домой. В ближайшие пару дней нужно хорошо и правильно питаться, пить много жидкости. Лучше отказаться от физических нагрузок.
Безопасность
Место прокола вены обильно обрабатывают обеззараживающим раствором. Все инструменты одноразовые и стерильные, их распаковывают прямо при вас. При современной донации заразиться невозможно.
Что полагается донорам
Льготы, привилегии и пособия для доноров определяются законом «О донорстве крови и ее компонентов» и трудовым кодексом.
Дополнительные выходные. После кроводачи донору полагается 1—2 дополнительных выходных: выходной с сохранением средней зарплаты в день кроводачи, а также дополнительный день отдыха. Эти дни можно использовать сразу, а можно перенести на любой другой день в течение года или присоединить к отпуску. Если в день кроводачи вы выходите на работу, у вас остаются два выходных дня. Важное условие — выход на работу надо согласовать с работодателем, иначе второй день отдыха не дадут. Это справедливо и в том случае, если вы сдали кровь до начала рабочего дня или после его окончания. Если сдавать кровь или компоненты несколько раз в год, вы можете получить от 6 до 20 дополнительных выходных и продлить отпуск.
Выходные компенсировать деньгами нельзя.
Для получения дней отдыха отдайте в бухгалтерию справки из донорского учреждения: 401/у (о медосмотре) и 402/у (о дотации) или соответственно заверенную справку в произвольной форме. Два дня отдыха оплатят, даже если вы сдавали кровь в выходной.
ЭКО с донорскими яйцеклетками
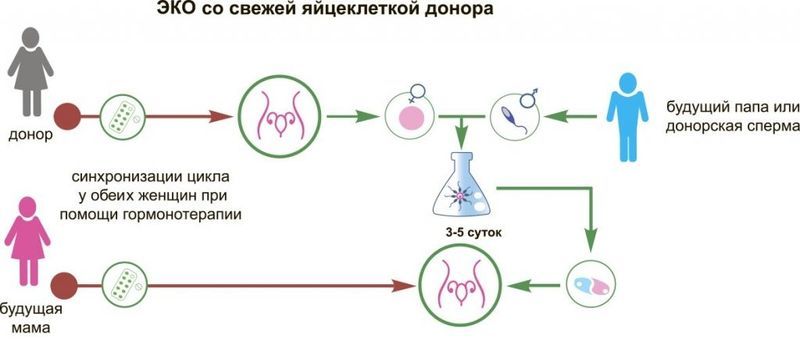
Некоторые женщины по ряду причин не могут забеременеть в связи с недостаточностью функции яичников, при этом выносить и родить ребенка в состоянии. Помочь призвано ЭКО с донорской яйцеклеткой. Донором ооцита может стать как родственница, так и анонимная участница программы клиники.
Показания для применения донорской яйцеклетки
Существует ряд патологических и физиологических состояний яичников, при которых женщина способная выносить ребенка, но не может зачать.
Показания для привлечения донорских ооцитов в борьбе с бесплодием:
- менопауза как преждевременная, так и в срок;
- преждевременное истощение яичников;
- удалены яичники;
- различные аномалии развития яичников, но при возможности вынашивать ребенка;
- радио- и химиотерапия;
- неполноценность ооцитов при наследственных патологиях, сцепленных с женской половой хромосомой;
- неудачные прежние попытки ЭКО со стимуляцией собственной овуляции, плохое качество ооцитов, оплодотворение которых не приводило к беременности.
Противопоказаниями для назначения ЭКО с донорскими яйцеклетками аналогичны таковым при обычном ЭКО.
Кто может стать донором
Отдать свои яйцеклетки могут:
- анонимные доноры;
- знакомые или родственники жены.
При этом потенциальный донор обязательно дает информированное письменное согласие на проведение процедуры стимуляции суперовуляции и забор биологического материала.
Обязательными требованиями к донору яйцеклетки являются:
- возрастные женщины не могут быть участницами программы, оптимальный возраст – 20-35 лет;
- у женщины, желающей «предоставить» ооцит, должен быть свой здоровый ребенок, зачатый без привлечения вспомогательных репродуктивных технологий;
- среднее телосложение;
- соматическое и психическое здоровье;
- отсутствие риска генетических аномалий, не отягощен семейный анамнез.
Обследования для донора
Женщина, принявшая решение стать донором яйцеклетки, должна пройти определенный перечень лабораторных анализов:
- группа и резус-фактор;
- заключение терапевта о состоянии здоровья;
- осмотр психиатра;
- генетическое обследование, кариотипирование, генеологическое;
- перед каждой попыткой стимуляции гинекологический осмотр с мазком на флору из уретры и влагалища, мазки из шейки матки;
- общий анализ мочи перед любой из попыток стимуляции;
- ЭКГ в год один раз;
- флюорография один раз в год;
- общий анализ крови;
- биохимия крови;
- коагулограмма;
- исследования на ВИЧ, гепатит, сифилис не старше 3 месяцев;
- тесты на инфекции: гонорею, хламидиоз, уреаплазмоз, микоплазмоз, цитомегаловирус не позднее полугода.
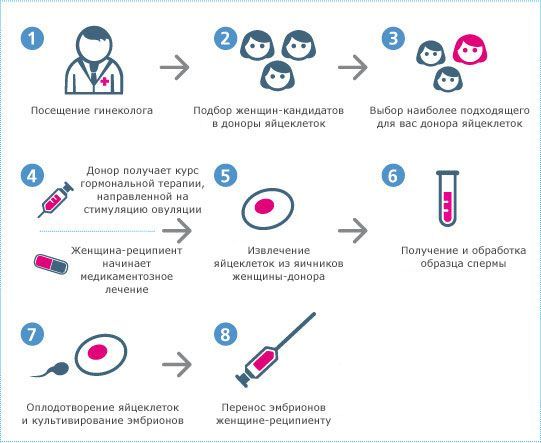
Последовательность проведения программы
Для выполнения программы ЭКО с донорскими яйцеклетками семейная пара также проходит обследование. Оно никак не отличается от такового при обычном ЭКО.
Пара, которая желает воспользоваться ЭКО с донорским ооцитом, должна выбрать донора. Осуществить это можно в центрах, где и проводится соответствующая процедура экстракорпорального оплодотворения. В таких организациях имеется банк, или база, данных. Применить можно как замороженную яйцеклетку, что по очевидным причинам дешевле, а можно воспользоваться услугами женщины с синхронизацией ее менструального цикла с циклом реципиента.
Как берут яйцеклетку
Женщина-донор при первой явке направляется к генетикам для консультации, ее осматривает гинеколог-репродуктолог, выполняется УЗИ органов малого таза.
Если женщина подходит по всем параметрам для донорства, то ей назначают определенный протокол стимуляции яичников:
- короткий протокол пригоден при стимуляции овуляции для последующей заморозки;
- длинный проток выполняется для синхронизации менструального цикла и непосредственной подсадки эмбрионов в полость матки реципиента.
Во время стимуляции под действием гормональных препаратов происходит вызревание большого количества фолликулов, чтобы увеличить шансы на забор именно жизнеспособных клеток.
Все время стимуляции врач-репродуктолог следит за ростом фолликулов, а при достижении их размера около 20 мм производит введение ХГЧ, тем самым заканчивая процесс созревания.
Следующим этапом является забор созревших яйцеклеток. Происходит это под внутривенным наркозом. Проводится пункция фолликулов через стенку влагалища с визуализацией УЗИ.
После этой манипуляции женщина-донор яйцеклеток завершает свои обязанности и может получить гонорар.
Яйцеклетки проверяют на качество и пригодность к оплодотворению. Затем их судьба зависит от потребности: могут готовить для криоконсервации или использовать сразу по назначению.
Процедура ЭКО и подсадки
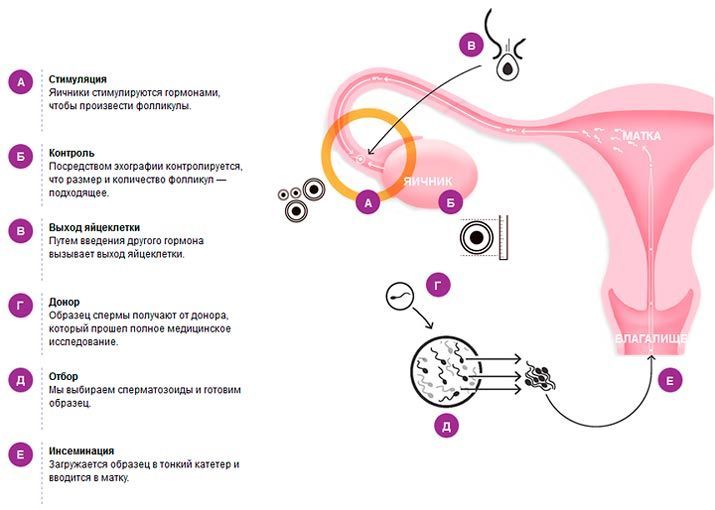
При выполнении ЭКО сама манипуляция не имеет особенностей, за исключением использования донорской яйцеклетки. Вся последовательность протокола соблюдается в соответствии с рекомендациями. После оплодотворения ооцитов спермой мужа их культивируют до 5 дней, после чего производят подсадку в полость матки.
Для подготовки к трансферу используются гормональные препараты. Женщина-реципиент получает на день подсадки лист нетрудоспособности, а затем наблюдается у врача согласно протоколу ведения пациенток с ЭКО.
Успех ЭКО с донорским ооцитом
В целом успешность процедуры ЭКО не столь велика, как хотелось бы будущим родителям. Процент беременности и родов варьирует от 20 до 40 по данным разных клиник. На успех влияет много факторов, таких как:
- состояние здоровья женщины, вынашивающей ребенка;
- ее возраст;
- гормональный фон;
- комфорт, отсутствие стрессов при вынашивании;
- нормальная реакция организма на беременность, нет токсикоза;
- возраст и состояние здоровья донора ооцита.
Последствия
Прежде чем решиться на шаг донорства яйцеклеток, обязательно задать вопрос себе и врачу, опасно ли быть донором ооцитов. Стимуляция суперовуляции, забор яйцеклетки – это вмешательство извне, которое не прибавляет здоровья.
Природой не предусматривается созревание одновременно множества фолликулов, поэтому суперовуляция является большой гормональной нагрузкой на женский организм.
Зачастую возникают неблагоприятные последствия, которые вскоре нивелируются и далее никак не проявляют себя. Но бывает и иной результат этой манипуляции, когда требуется дополнительное лечение.
Осложнения донорства яйцеклеток:
- синдром гиперстимуляции яичников;
- кровоизлияние в яичник;
- перекрут стимулированных яичников;
- перфорация сосудов, органов брюшной полости;
- инфекционные осложнения после манипуляции.
Как найти донора
Существует 2 способа подбора и использования донорского ооцита – анонимный и с помощью услуг родственного человека.
Первый, или анонимный – для многих пар является предпочтительным, поскольку отпадают этические вопросы и моральные переживания ассоциации своего ребенка с другой женщиной. Из банка замороженных яйцеклеток подбираются те, донор которой более соответствует по кариотипу заказчиков. В настоящее время реже применяют технологию использования нативных яйцеклеток доноров.
Согласно приказу Минздрава, неродственный донор может быть только анонимным. При его подборе врачи и заказчики опираются на ряд данных, характеризующих внешний вид донора:
- рост;
- вес;
- национальность;
- цвет волос;
- цвет глаз;
- форма черепа;
- группа крови и резус-фактор;
- количество рожденных ею детей;
- образование;
- состояние здоровья.
Второй вариант поиска женщины-донора яйцеклеток – это привлечение к этому знакомых, родственников жены. Некоторые пары прибегают к интернет-ресурсам, специализирующихся на подборе доноров яйцеклеток, а также содержащих доски объявлений «ищу донора яйцеклетки» или «стану донором яйцеклетки». Это сомнительный путь и идти по нему не стоит, поскольку нет гарантий, касающихся состояния здоровья и генетических отклонений у женщин.
При использовании базы доноров клиники можно быть уверенным, что биологический материал проверен, в том числе и на генетические отклонения.
Минусом применения криоматериала является некоторый риск повреждения ооцита при разморозке. В этом случае необходима дополнительная яйцеклетка.
Сколько раз можно становиться донором яйцеклеток
Российским законом разрешено становиться донором яйцеклеток не более 10 раз за жизнь, и не более 4 раз за год, если это позволяет организм женщины, а именно происходит полное восстановление после стимуляции суперовуляции, нет осложнений. Если противопоказаний нет, то процедуру можно проходить снова не раньше, чем через 3 месяца.
Законом Соединенных штатов Америки предусматривается донорство яйцеклеток не более 6 раз. Такие ограничения вполне разумны, поскольку суперовуляция может привести к преждевременному истощению яичников и раннему наступлению менопаузы.
Сколько стоит ЭКО с донорской яйцеклеткой

Использование донорского материала требует дополнительных затрат от будущих родителей. Часто клиники репродуктивных технологий в свои услуги включают программы, или «пакеты». В стоимость входит:
- предоставление определенного количества яйцеклеток донора для оплодотворения (6,8,12,16 и прочее);
- цитоплазменное внедрение сперматозоидов (ИКСИ, ИМСИ);
- культивирование яйцеклеток;
- трансфер;
- расходники на эти процедуры.
В стоимость, как правило, не входят следующие манипуляции, которые нужно будет оплачивать отдельно:
- обработка эякулята мужа;
- подготовка матки для трансфера (подсадки) с помощью препаратов;
- предоставление сперматозоидов донора;
- консервирование эмбриона;
- хранение эмбриона.
В среднем стоимость программы ЭКО с донорской яйцеклеткой в Москве колеблется в пределах 100-180 тыс рублей. Однако условия необходимо оговаривать индивидуально, поскольку дополнительное услуги, предоставление большего количества ооцитов приводит к удорожанию ЭКО с донорским материалом.
Можно ли сделать ЭКО с донорской клеткой по ОМС
ЭКО можно выполнить по ОМС, но государственная программа ОМС не предусматривает осуществления экстракорпорального оплодотворения с использованием донорских материалов. За них нужно будет доплачивать из собственного кармана.
Сколько стоит донорство
Материальная сторона вопроса, которая в подавляющем большинстве толкает женщин на эту процедуру, варьирует от 55 до 80 тыс российских рублей, цены могут несколько разниться в зависимости от региона. Это ниже стран Европы. Примерно такие расценки донорство яйцеклеток имеет в ближнем зарубежье.
Уведомления
У нас появилась новая функция в мобильной версии!
Все новости
«Они могут все!»: фотоподборка тюменских инстамамочек
«Торговал орехами около больницы и пропал»: в Тюмени ищут 19-летнего молодого человека
Под Тобольском фура протаранила Audi и пассажирский автобус
Авто: «Дрифт — наше хобби»: тюменцы устроили экстремальное шоу на дороге и сняли его на видео
«Он приглядывал за мной»: сексапильная тюменка рассказала об общении с Тимуром Батрутдиновым
Людей и кошку, впавшую в кому, спасли из горящего дома в Тюмени
В Тюмень вновь идет потепление
«Она красивая. Мы играем в покер»: умиляемся, как тюменские малыши поздравляют мам с праздником
Угадай зиму по воробью: какие народные приметы реально работают?
Фастфуд влияет на мужские гормоны и еще 7 неожиданных фактов о вредной еде
Где в Тюмени зальют катки? Карта платных и бесплатных катков сезона 2019–2020
Без света и гаджетов: как журналист 72.RU слушала музыку в филармонии в полной темноте. И зачем
В Тюмени ищут хозяев для животных, которых принесли лечить и оставили в ветклинике
Авто: «Там, наверху, не до чуши»: что стоит за подорожанием справки от нарколога
Букет для мамы своими руками: как сделать недорогой и красивый подарок. Инструкция 72.RU
Обломки по всей дороге: в Уватском районе столкнулись две фуры. Есть погибший
Свежий Камбербэтч, новые «Звездные войны» и еще 5 поводов встать с дивана и пойти в кино в декабре
Должен несколько миллиардов. Тюменец с самой большой задолженностью проходит процедуру банкротства
Авто: Дёшево и нагло: топ-6 легковушек-седанов, которые на дороге уважают больше кроссоверов
Авто: Торопыга на Мельникайте и тюменка, вылетевшая с дороги на заправку: дорожные видео недели
В Тюмени ищут таксиста, который снес шлагбаум на парковке у набережной и уехал
Меломан? Пройдемте! Отгадайте 10 попсовых песен, переведенных на язык прокуроров и полиции
После сильного пожара ресторан «Золотая черепаха» откроется под новым именем. Рассказываем когда
Суд отменил приговор мужчине, который угрожал пистолетом в Зареке тюменцу и его друзьям
«Она не формат»: экс-чиновница из Тюмени высказалась о девушке, которой проиграла в конкурсе Playboy
Не сыпь мне соль на тротуар: колонка журналиста 72.RU о том, почему лучший город Земли утопает в грязи
Экс-начальника тюменской полиции Юрия Алтынова отправили под домашний арест
Пропавшего в Ишиме трехлетнего мальчика нашли. Он жив и здоров
С винтовкой и лыжами: в тюменской гостинице появились номера в честь известных спортсменов
За какие «подарки» задержали экс-главу тюменской полиции Алтынова (в списке iPhone, часы и кое-что еще)
«Вербовали мусульман»: в ФСБ рассказали подробности задержания террористов в Тюмени
В Ишиме следователи ищут трёхлетнего мальчика. Его могла увезти сожительница отца
Владимир Путин ответит на самые странные вопросы журналистов в декабре
В Тюмени сообщают о задержании десяти участников террористической группировки
«Территория беззакония»: тюменцы поставили вдоль дорог щиты с обращениями к властям
Пенсионер полиции, у которого тюменские чиновники забирают жилье, вышел на пикет к зданию УМВД
Электричка возвращается: тюменцы смогут добираться до Екатеринбурга на «Ласточке»
«Просим нас спасти!»: тюменский завод опасается рейдерского захвата и жалуется на бездействие полиции
Водитель такси устроил ДТП на перекрестке Одесской и Котовского и травмировал свою пассажирку
«Здесь очень холодно и чем-то напоминает супермаркет»: что происходит с кровью донора после сдачи?
Сколько жизней может спасти один человек? Репортаж со станции переливания крови
Мы проследили весь путь крови от донора до пациента. Он оказался очень сложным, но интересным
Фото: Ирина Шарова
450 миллилитров донорской крови могут спасти три жизни, а сорок минут времени дарят шанс на выздоровление человеку, попавшему в беду. Кто эти рыцари, которые сдают свою кровь во благо незнакомцам? Почему они это делают? И какой путь проходит кровь, прежде чем оказаться у тяжелобольного человека? Рассказываем в репортаже из тюменского центра переливания крови.
Станция переливания крови находится на улице Энергетиков, 35
Фото: Ирина Шарова
Как стать донором в Тюмени: анализы, противопоказания
Доноры, переступая порог, сразу направляются к регистратуре. Там их «пробивают» по имеющейся базе. Это помогает сразу понять, есть ли у человека какие-либо заболевания, состоит ли он на учете и можно ли ему вообще сдавать кровь. Если он впервые пришел на станцию, то ему выдают направление на сдачу анализов (чтобы проверить на инфекционные заболевания). На этом прогулка по медучреждению для новичка-донора заканчивается. Результаты анализов будут готовы через 2–3 дня. После этого донор возвращается сюда и сдает кровь. В регистратуре ему заводят карточку, фотографируют и пропускают на следующий этап.
Утром в будний день сюда пришло больше ста человек. Все они хотят помочь кому-то, сдав свою кровь
Фото: Ирина Шарова
В лаборатории для первичного анализа у доноров берут кровь из пальца, чтобы проверить уровень гемоглобина (он должен быть не ниже 120 у женщин и 130 у мужчин), измеряют рост, вес, беседуют о различных проблемах со здоровьем (чтобы выяснить возможные противопоказания) и только потом принимают решение — допустить до сдачи крови или нет.
Путь крови начинается уже с этого кабинета. Здесь берут несколько миллилитров, чтобы проверить человека на инфекционные заболевания
Фото: Ирина Шарова
Тут определяют группу крови, резус-фактор и kell-фактор (kell — это группа особых антигенов на поверхности красных кровяных телец)
Фото: Ирина Шарова
Пока кровь проверяют — донору скучать не приходится. Сотрудники станции измеряют его физические данные
Фото: Ирина Шарова
Также в этом кабинете измеряют температуру, давление и пульс. Если хотя бы одно из показаний вызывает сомнение, то донора просят прийти в другой, более благоприятный для него день.
Пациентов с весом ниже 50 килограммов не допускают до донорства. Дело в том, что чем легче человек — тем меньше процентов могут взять циркулирующей крови. Врачам нужно не меньше 450–500 миллилитров, иначе лечебной дозы не заготовить
Фото: Ирина Шарова
Далее доктор подписывает направление и выбирает вид донорства. Как он это делает? Тут всё просто: врач-трансфузиолог смотрит в своем компьютере заявки.
— Оперативный отдел передает нам, что на сегодняшний день требуется в лечебных учреждениях. В основном, это касается короткоживущих компонентов — тромбоцитов (они живут всего пять дней). Ну, и по группам крови тоже передают информацию — какой не хватает. Если заявок очень много, а имеющихся запасов тромбоцитов не хватает, то мы вызываем нужных доноров. К счастью, люди отзывчивые, приходят, — рассказывает Александр Гаврилей, главный врач.
Потом донора отправляют заполнить анкету. И здесь ему, наконец, дают направление на сдачу крови
Фото: Ирина Шарова
Донору дают идентификационную марку, которая нужна, чтобы не перепутать компоненты крови. С ее помощью будут отслеживать весь путь крови — от заготовки до передачи в лечебное учреждение.
Следующее, что видит донор — это зал, разделенный на несколько секций. Там везде берут кровь, но разными методиками и для разных целей
Фото: Ирина Шарова
Вот, к примеру, как выглядит плазмаферез. На нем проводят процедуру забора крови, очистку и возвращения её или какой-то части обратно в кровоток.
За процедуру через аппарат проходит около трех литров крови
Фото: Ирина Шарова
Девушка, которая как раз была подключена к аппарату, рассказала, что ничего болезненного в этой процедуре нет.
— Голова не кружится, боли тоже нет. Но в конце иногда появляется ощущение того, что мне холодно. Сама процедура идет где-то 40–50 минут, — рассказала пациентка, пожелавшая остаться неизвестной.
Это забирают тромбоциты. Помните, чуть выше мы говорили о короткоживущих компонентах? Это они. Очевидно, в день съемки именно в них кто-то особенно сильно нуждался.
В следующем зале забирают плазму — жидкую часть крови.
От одного донора заготавливается 600 миллилитров плазмы
Фото: Ирина Шарова
Мешок с кровью на протяжении всей процедуры раскачивают, чтобы не образовался сгусток
Фото: Ирина Шарова
Сколько платят донорам и дают ли выходные
Ирина, которую мы запечатлели во время репортажа, рассказала, что стала донором в 16-й раз.
— Меня привел младший брат. У него редкая группа крови, его постоянно приглашают сдавать, а меня он однажды просто позвал за компанию. Так я и стала сюда приходить. Во-первых, это два дня выходных, 500 рублей и минус 450 граммов веса, — рассказала девушка.
После этого медработники разделяют кровь на плазму и эритроциты. Для этого они сначала их взвешивают. А потом закладывают в центрифугу.
Взвешивать мешочки нужно для нормальной дальнейшей работы в центрифуге
Фото: Ирина Шарова
Вашу кровь загружают в центрифугу и начинают с огромной скоростью раскручивать, чтобы разделить на компоненты
Фото: Ирина Шарова
В самой центрифуге холодно. Это необходимо для того, чтобы кровь не испортилась. Работник станции, в зависимости от нужных компонентов, выставляет время и количество оборотов. После этого «аттракциона» мешок достают и уносят на переработку.
Как же кровь отделяют от плазмы? Оказывается, с помощью приспособления, которое называется плазмоэкстрактор.
Сам процесс мы не застали, но специалисты говорят, что кровь легко делится на части. Компоненты перегоняют в разные мешки
Фото: Ирина Шарова
Мешочки с разными компонентами крови
Фото: Ирина Шарова
Плазму ставят в одну часть, эритроциты в другую, тромбоциты остаются в третьем мешке. И затем происходит сдавливание
Фото: Ирина Шарова
Эта гирлянда появилась тут не случайно. Дело в том, что часть эритроцитов подвергается фильтрации
Фото: Ирина Шарова
Это не арт-объект, украшающий кабинет. Это фильтр, который нужен для задержки лейкоцитов (они вызывают разного рода осложнения, например, температуру). Чтобы не подвергать пациента нежелательным последствиям кровь фильтруют.
После этого плазму отправляют в заморозку. Мешочки с плазмой отправляют вот в этот аппарат.
Их держат около 40 минут при температуре −45 градусов и ниже. В итоге получаются желтые кирпичики, которые удобно хранить.
Фото: Ирина Шарова
Это кирпичики из плазмы
Фото: Ирина Шарова
Это тромбоциты. Они хранятся всего пять суток. И то, при условии постоянного перемешивания. На снимке не видно, но аппарат двигается и не дает жидкости находиться в состоянии покоя
Фото: Ирина Шарова
Сначала тромбоциты находятся в растворе или плазме, поэтому имеют желтый цвет. Потом их перемещают в инкубатор, поскольку результаты крови донора еще не пришли.
Сюда приносится вся необследованная кровь
Фото: Ирина Шарова
Как только результаты анализов оказываются в руках у специалистов — кровь маркируют на «годную» и «негодную»
Фото: Ирина Шарова
Эритроциты хранятся в холодильнике при плюсовой температуре 4–6 градусов, а плазма — в «минусовом» холодильнике.
Это так называемый паспортной отдел. Тут все пробирки проверяются на инфекции, группу крови и так далее
Фото: Ирина Шарова
Медики исследуют полученную кровь и на ВИЧ, гепатит B, C и сифилис
Фото: Ирина Шарова
Специалисты проводят двойное тестирование крови — методом ПЦР и ИФА. А затем, в зависимости от результатов анализов, кровь либо отправляют в банк хранения, либо на утилизацию.
Редкие группы крови хранятся в холодильниках при минус 45 градусах. В них добавляются специальные растворы, чтобы они не испортились в течение года и пригодились для какого-нибудь экстренного случая.
В случае ЧС, когда какой-то группы крови не хватает, такую «плитку» достают, размораживают и выдают тяжелобольному пациенту
Фото: Ирина Шарова
Как нам пояснили врачи, сейчас в запасе есть 700 литров эритроцитов. А не так давно в Тюмени стали использовать и уникальную технологию по сохранению тромбоцитов. Таких «холодильников» всего несколько в России.
Здесь компоненты крови хранятся при минус 80 градусах
Фото: Ирина Шарова
А это уже банк плазмы. Она уже обследована и рассортирована по группам. Прежде, чем попасть сюда, плазма шесть месяцев находилась в другом хранилище.
Это место спрятано за широкими железными дверями, как в фильмах про ограбление банка
Фото: Ирина Шарова
Здесь очень холодно и чем-то напоминает супермаркет. Точно также с нами пошутил и главный врач
Фото: Ирина Шарова
А закончилась наша экскурсия в этом зале. Здесь некий сортировочный пункт, где собираются заявки, нужные больницам компонентам, поступает кровь от иногородних доноров (иногда по районам ездит машина, в которой можно сдать кровь). Все фиксируется в специальном журнале, погружается и развозится.
Дефицита крови, как многие думают, на станции нет. Но запасы все равно регулярно пополняют. Также медики не допускают и того, чтобы компоненты залеживались. Кровь постоянно обновляется
Фото: Ирина Шарова
Сейчас кровь сортируют не только по группе и резус-фактору, но и фенотипу. Это нужно, чтобы эритроциты лучше прижились. Кровь смотрят на совместимость по восьми разным критериям.
Собранные в корзинки мешочки крови дожидаются «курьеров» из больниц
Фото: Ирина Шарова
Вот такой сложный путь кровь преодолевает от донора до пациента. Иногда между ними расстояние в 12 часов, а иногда и несколько месяцев (если считать кровь какого-то конкретного человека). Тяжелобольным пациентам оказывается экстренная помощь в течение суток.


