Слабость после инфаркта миокарда
Почему возникают боли в сердце после инфаркта?
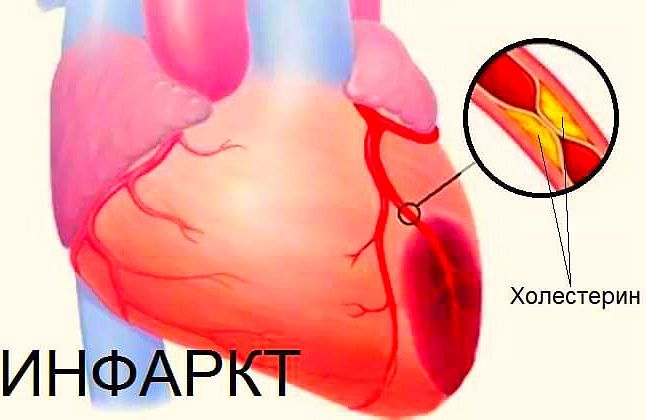
Смертность в следствии инфаркта миокарда повысилась, сейчас каждый третий человек в мегаполисе погибает от этого недуга. Распознать подступающий приступ можно не всегда, иногда люди не ощущают боли за грудиной и страх смерти (что характерно в данном случае), из-за этого упускают время. Пациенты чувствуют, что болит сердце после инфаркта, если не соблюдают диету, игнорируют указания кардиолога, либо переживают боль, не связанную с перенесенной болезнью.
Инфаркт миокарда – нарушение работы сердечной мышцы , прекращение ее кровоснабжения путем тромбоза одной или нескольких артерий, ведущих к сердцу. Из-за отсутствия кровотока поражается участок мышцы, происходит некроз тканей. В случае гипертонии , атеросклероза, повышенной свертываемости крови ощущения могут повторяться, снова возникают боли после инфаркта , перенесенного впервые. Чтобы избежать подобной ситуации, врачи назначают лекарственные препараты, курс реабилитации.
Причины инфаркта
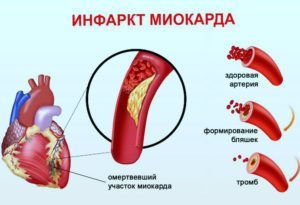
На стенках крупных сосудов откладываются атеросклеротические бляшки, которые могут оторваться и перекрыть поток крови, насыщенной кислородом, проход к сердцу. Через 20-30 минут клетки начинаю погибать, ткань отмирает.
Этот процесс проходит постепенно, человек может длительное время не подозревать о происходящем в его сосудах. По мере скапливания холестериновых бляшек, начинают проявляться признаки подступающей болезни: сдавливающие или жгучие боли в грудной клетке, одышка .
Повреждение внутренней оболочки сосуда также приводит к инфаркту. Тромбоциты скапливаются в травмированной зоне, пытаясь «залатать» брешь в артерии, формируют кровяной сгусток, который может перекрыть ток крови к сердечной мышце.
 Признаки инфаркта
Признаки инфаркта
Первым симптомом инфаркта является нестерпимая жгучая боль в грудине, отдающая в разные участки тела, но всегда выше пупка. Есть и другие признаки заболевания:
- гипергидроз
- одышка
- гипотония , головокружение
- психологическое возбуждение
- тошнота, рвота
Иногда инфаркт можно не заметить, то есть симптомы присутствуют, но они не ярко выражены. Это может быть одышка после физического или эмоционального напряжения, приступ аритмии , слабость или ломота в теле. В таком случае диагностировать инфаркт можно сделав ЭКГ.
Кто в зоне риска?
85 % людей, отметивших 65-летие, погибают от инфаркта миокарда. Мужчины более склонны к заболеваниям сердечно-сосудистой системы, приступы у них возникают раньше, чем у женщин. Женский пол часто это заболевание настигает после наступления климакса.
Генетика тоже влияет на склонность к инфаркту, например, если ребенку по наследству передался диабет, гипертония, высокий уровень холестерина, возможность заработать это заболевание возрастает.
Не последнюю роль в развитии болезней сердца играет образ жизни. Курильщики на первом месте в зоне риска, потому как сигареты способствуют образованию липких тромбоцитов, кровь становится гуще, возникает большая вероятность закупорки сосудов.
Алкоголь в разумных дозах (1 бокал вина в день) даже благоприятно влияет на организм, разжижает кровь, предотвращает воспаление. Пьянство же ведет к необратимым процессам в организме, сердце не выдерживает постоянного высокого давления и человек умирает.
Диагностика инфаркта
Чтобы поставить диагноз, врач должен провести внешний осмотр, собрать сведения анамнеза жизни больного, назначить необходимые анализы. В них входит:
- забор крови (общий, биохимический анализ)
- ЭКГ, УЗИ сердца
- анализ мочи
- рентген грудной клетки
- коронароангиография
 Лечение и профилактика
Лечение и профилактика
В стационарных условиях больной круглосуточно находится под наблюдением. Врачи действуют четко по протоколу интенсивной терапии, отслеживают и контролируют пациента. При помощи препаратов стабилизируют состояние, восстанавливают гемодинамику. В отдельных случаях проводится экстренное оперативное вмешательство, проводится аорто-коронарное шунтирование.
Послеоперационный, восстановительный период для всех индивидуален. Иногда могут возникать боли в сердце после инфаркта, по этому, необходимо постоянно находится под наблюдением кардиолога, выполнять рекомендации, прописанные в выписке.
Чтобы сердечный приступ не повторился необходимо кардинально изменить образ жизни, следить за уровнем «плохого» холестерина, который должен быть существенно меньше 100 мг/дл.
Физические нагрузки – неотъемлемая часть восстановительной терапии, упражнения необходимо выполнять не реже 5 дней в неделю по 30 – 60 мин. (по предписанию врача).
Необходимо полностью исключить как активное, так и пассивное курение.
Эмоциональная терапия ускоряет процесс восстановления организма после перенесенного заболевания. Многим врачи прописывают антидепрессанты, дабы избежать появление депрессий, в следствии которых пациент может нерегулярно принимать препараты, поддерживающие нормальную работу сердца.
Инфаркт миокарда: причины и признаки

Инфарктом миокарда называют острое состояние при ишемической болезни сердца, которое сопровождается существенной недостаточностью коронарного кровотока и гибелью (некрозом) того или иного участка сердечной мышцы. Данная патология гораздо чаще встречается именно у мужчин старше 60 лет, но после достижения 55-60 летнего возраста она с одинаковой долей вероятности может развиваться и у женщин. Такие изменения в миокарде приводят не только к существенным нарушениям в работе сердца, но и в 10-12% случаев угрожают жизни больного. В нашей статье мы ознакомим вас с основными причинами и признаками этой серьезной сердечной патологии, и такие знания позволят вам «узнавать врага в лицо» вовремя.
Статистика. Общие сведения
По данным статистики, за последние 20 лет летальность от этого недуга возросла более чем на 60%, и он существенно помолодел. Если раньше это острое состояние встречалось среди людей 60-70 летнего возраста, то сейчас уже мало кого удивляет выявление инфаркта миокарда у 20-30 летних. Следует отметить и тот факт, что данная патология часто приводит к инвалидизации больного, которая вносит весомые негативные коррективы в образ его жизни.
При инфаркте миокарда крайне важно незамедлительно обратиться за медицинской помощью, т. к. любая проволочка существенно отягощает последствия инфаркта и способна приносить непоправимый урон состоянию здоровья.
Причины и предрасполагающие факторы
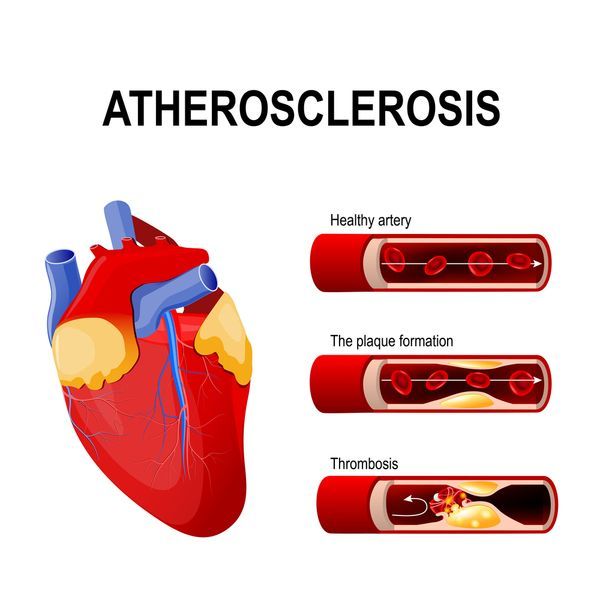
В 90% случаев инфаркт миокарда вызывается тромбозом венечной артерии, который провоцируется атеросклерозом. Закупорка этой артерии фрагментом атеросклеротической бляшки вызывает прекращение кровоснабжения участка сердечной мышцы, на фоне которого развивается кислородное голодание тканей, недостаточное поступление питательных веществ к мышце и, как результат, некроз участка миокарда. Такие изменения в структуре мышечной ткани сердца наступают спустя 3-7 часов после прекращения поступления крови к участку мышцы. Через 7-14 дней участок некроза зарастает соединительной тканью, а спустя 1-2 месяца на нем формируется рубец.
В остальных случаях причиной развития инфаркта миокарда становятся следующие патологии:
- спазм коронарных сосудов;
- тромбоз коронарных сосудов;
- травмы сердца;
- новообразования.
Немаловажную роль в появлении инфаркта миокарда играют и предрасполагающие факторы (состояния и заболевания, которые способствуют нарушению коронарного кровообращения). Значительно повышают риск развития такого острого состояния такие факторы:
- гипертоническая болезнь;
- атеросклероз;
- наличие в анамнезе инфаркта миокарда;
- курение;
- адинамия;
- ожирение;
- повышенный уровень «плохого» холестерина (ЛПНП) в крови;
- постклимактерический возраст у женщин;
- сахарный диабет;
- частые стрессы;
- чрезмерные физические и эмоциональные нагрузки;
- нарушения в свертываемости крови;
- алкоголизм.
Классификация
При инфаркте миокарда некрозу могут подвергаться различные по масштабу участки мышечной ткани, и, в зависимости от размера очага поражения, кардиологи различают следующие формы данной патологии:
Также инфаркт миокарда может классифицироваться в зависимости от глубины поражения стенки сердца:
- трансмуральный – некрозу подвергается вся толщина мышечного слоя;
- интрамуральный – некроз расположен в глубине сердечной мышцы;
- субэпикардиалный – некроз расположен в участках прилегания сердечной мышцы к эпикарду;
- субэндокардиальный – некроз расположен в области соприкосновения миокарда с эндокардом.
В зависимости от места расположения пораженных участков коронарных сосудов выделяют такие типы инфаркта:
По кратности возникновения данная патология сердца может быть:
- первичной – наблюдается впервые;
- рецидивирующей – новый участок некроза появляется в течение 8 недель после первичного;
- повторный – новый участок некроза появляется по прошествии 8 недель после предыдущего инфаркта.
По клиническим проявлениям кардиологи выделяют такие варианты инфаркта миокарда:
Признаки инфаркта миокарда

Характерными признаками инфаркта миокарда становятся такие проявления этой патологии сердца:
- Длительная интенсивная боль в области сердца, которая продолжается более получаса и не устраняется даже после повторного приема нитроглицерина или других сосудорасширяющих средств.
- Большинство больных характеризуют болевые ощущения как жгучие, кинжальные, разрывающие и пр. В отличие от приступа стенокардии они не утихают в состоянии покоя.
- Ощущения жжения и сдавливания в области сердца.
- Боль чаще появляется после физической или сильной эмоциональной нагрузки, но может начинаться и во время сна или в состоянии покоя.
- Боль иррадиирует (отдает) в левую руку (в редких случаях – в правую), лопатку, межлопаточную область, нижнюю челюсть или шею.
- Боль сопровождается сильным беспокойством и чувством необоснованного страха. Многие больные характеризуют такие волнения как «страх смерти».
- Боль может сопровождаться головокружением, обмороком, бледностью, акроцианозом, повышенным потоотделением (пот холодный и липкий), тошнотой или рвотой.
- В большинстве случаев нарушается ритм сердечных сокращений, который можно заметить по учащенному и аритмичному пульсу больного.
- Многие больные отмечают одышку и затруднение дыхания.
Помните! У 20% больных инфаркт миокарда протекает в атипичной форме (например, боль локализируется в области живота) или не сопровождается болевыми ощущениями.
При любом подозрении на инфаркт миокарда следует немедленно вызвать скорую помощь и приступить к мероприятиям по доврачебной помощи!
Симптомы типичного инфаркта миокарда
Выраженность симптомов при инфаркте миокарда зависит от стадии заболевания. В его течении наблюдаются такие периоды:
- прединфарктный – наблюдается не у всех пациентов, протекает в виде обострения и учащения приступов стенокардии и может длиться от нескольких часов или суток до нескольких недель;
- острейший – сопровождается развитием ишемии миокарда и образованием участка некроза, продолжается от 20 минут до 3 часов;
- острый – начинается с момента образования очага некроза на миокарде и заканчивается после ферментативного расплавления отмершей мышцы, длится около 2-14 суток;
- подострый – сопровождается образованием рубцовой ткани, продолжается около 4-8 недель;
- постинфарктный – сопровождается образованием рубца и приспособлением миокарда к последствиям изменений структуры сердечной мышце.
Острейший период при типичном варианте течения инфаркта миокарда проявляет себя выраженными и характерными симптомами, которые не могут оставаться незамеченными. Основным признаком этого острого состояния является выраженная боль жгучего или кинжального характера, которая, в большинстве случаев, появляется после физической нагрузки или значительного эмоционального напряжения. Она сопровождается сильным беспокойством, страхом смерти, резкой слабостью и даже обморочным состояниями. Больные отмечают, что боль отдает в левую руку (иногда в правую), область шеи, лопаток или нижней челюсти.
В отличие от болей при стенокардии, такая кардиалгия отличается своей продолжительностью (более 30 минут) и не устраняется даже повторным приемом нитроглицерина или других сосудорасширяющих препаратов. Именно поэтому большинство врачей рекомендуют незамедлительно вызывать скорую помощь, если боль в сердце продолжается более 15 минут и не устраняется приемом привычных лекарственных средств.
Близкие больного могут заметить:
- учащение пульса;
- нарушения сердечного ритма (пульс становится аритмичным);
- резкую бледность;
- акроцианоз;
- появление холодного липкого пота;
- повышение температуры до 38 градусов (в некоторых случаях);
- повышение артериального давления с последующим резким снижением.
В остром периоде у больного исчезают кардиалгии (боли присутствуют только в случае развития воспаления перикарда или при наличии выраженной недостаточности кровоснабжения околоинфарктной зоны миокарда). Из-за образования участка некроза и воспаления тканей сердца повышается температура тела, и лихорадка может продолжаться около 3-10 дней (иногда, более). У больного сохраняются и нарастают признаки сердечно-сосудистой недостаточности. Артериальное давление остается повышенным
Подострый период инфаркта протекает на фоне отсутствия болей в сердце и лихорадки. Состояние больного нормализуется, артериальное давление и показатели пульса постепенно приближаются к норме, а проявления сердечно-сосудистой недостаточности значительно ослабевают.
В постинфарктном периоде все симптомы полностью исчезают, а лабораторные показатели постепенно стабилизируются и возвращаются к норме.
Симптомы при атипичных формах инфаркта
Атипичность симптоматики инфаркта миокарда коварна тем, что она может вызывать существенные трудности при постановке диагноза, а при безболевом его варианте больной может переносить его буквально на ногах. Характерная атипичная симптоматика в таких случаях наблюдается только в острейшем периоде, далее инфаркт протекает типично.
Среди атипичных форм могут наблюдаться такие варианты симптоматики:
- Периферический с атипичным местом локализации боли: при таком варианте боль дает о себе знать не за грудиной или в прекардиальной области, а в левой верхней конечности или в кончике левого мизинца, в области нижней челюсти или шеи, в лопатке или в области шейно-грудного отдела позвоночного столба. Остальные симптомы остаются такими же, как и при типичной клинической картине этой патологии сердца: аритмии, слабость, потливость и пр.
- Гастрический – при такой форме инфаркта боль локализируется в области желудка и может напоминать приступ острого гастрита. Во время осмотра больного врач может выявлять напряжение мышц брюшной стенки, и для постановки окончательного диагноза ему могут понадобиться дополнительные методы исследования.
- Аритмический – при таком варианте инфаркта у больного выявляются атриовентрикулярные блокады различной интенсивности или аритмии (мерцательная, пароксизмальная тахикардия, экстрасистолия). Подобные нарушения сердечного ритма могут существенно затруднять диагностику даже после проведения ЭКГ.
- Астматический – такая форма этой острой сердечной патологии своим началом напоминает приступ астмы и чаще наблюдается при наличии кардиосклероза или повторных инфарктов. Боль в сердце при ней выражена незначительно или полностью отсутствует. У больного появляется сухой кашель, нарастает одышка и развивается удушье. Иногда, кашель может сопровождаться пенистой мокротой. В тяжелых случаях развивается отек легкого. При осмотре больного врач определяет признаки аритмии, снижение артериального давления, хрипы в бронхах и легких.
- Коллаптоидный – при такой форме протекания инфаркта у больного развивается кардиогенный шок, при котором наблюдается полное отсутствие боли, резкое падение артериального давления, головокружение, холодный пот и потемнение в глазах.
- Отечный – при такой форме инфаркте больной жалуется на одышку, резкую слабость, быстрое появление отеков (вплоть до асцита). При осмотре больного выявляется увеличенная печень.
- Церебральный – такая форма инфаркта сопровождается нарушением мозгового кровообращения, которое проявляется помрачением сознания, нарушениями речи, головокружением, тошнотой и рвотой, парезами конечностей и пр.
- Безболевой – такая форма инфаркта протекает на фоне дискомфорта в грудной клетке, повышенной потливости и слабости. В большинстве случаев больной не обращает внимания на такие признаки, и это значительно усугубляет течение этого острого состояния.
В некоторых случаях инфаркт миокарда протекает с сочетанием нескольких атипичных форм. Такое состояние усугубляет патологию и существенно отягощает дальнейший прогноз на выздоровление.
Опасность инфаркта миокарда заключается еще и в том, что уже в первые дни после некроза участка сердечной мышцы у больного могут развиваться различные тяжелые осложнения:
- мерцательная аритмия;
- синусовая или пароксизмальная тахикардия;
- экстрасистолия;
- мерцание желудочков;
- тампонада сердца;
- тромбоэмолия легочной артерии;
- острая аневризма сердца;
- тромбоэндокардит и др.
Большая часть смертей после инфаркта миокарда возникает именно в первые часы и сутки после развития этой острой формы ишемической болезни сердца. Риск летального исхода во многом зависит от масштабов поражения тканей миокарда, наличия осложнений, возраста больного, своевременности доврачебной и врачебной помощи и сопутствующих заболеваний.
Как работает сердце человека. Инфаркт миокарда.
Болевой синдром после перенесенного инфаркта миокарда
Ишемическая болезнь сердца и её следствие инфаркт миокарда являются самыми распространёнными причинами смерти. Очень важно для сохранения жизни своевременно распознать патологию и уметь оказать первую помощь.
Главным признаком приближающейся опасности служат боли в сердце при инфаркте. Обычно они носят довольно интенсивный характер. При их появлении больной нуждается в немедленной врачебной помощи. Это состояние является очень грозным и может нести неблагоприятный прогноз для жизни.
Болевой синдром после инфаркта миокарда
Это заболевание называют катастрофой для сердца. Оно несёт угрозу жизни человека и оставляет отпечаток навсегда.
Даже после выздоровления нередко развиваются различные осложнения. Боли в сердце после инфаркта миокарда свидетельствуют о нарушении в работе органа, которое требует обязательного лечения.
Инфаркт миокарда и его симптомы
Наиболее частым симптомом, который почти всегда сопровождает острый инфаркт, является сильная боль в сердце. Это происходит в результате закупорки тромбом одного из коронарных сосудов. Кровь перестаёт поступать к определённому участку, уже через 20-40 минут с начала процесса клетки начинают отмирать.
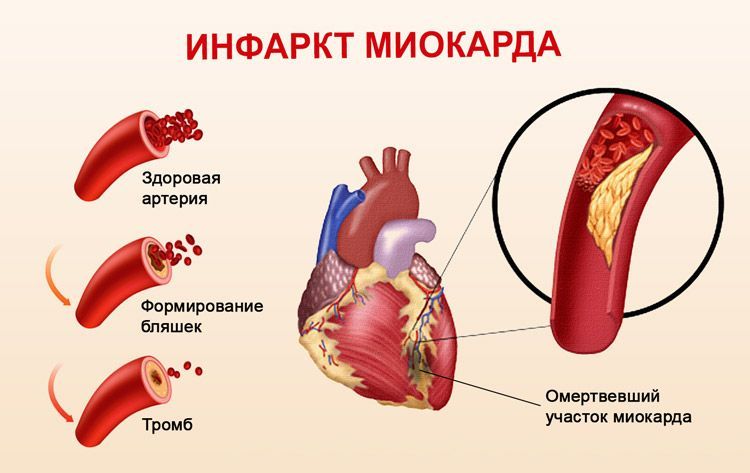
В это время у больного возникают следующие проявления:
- боль загрудинная, часто отдающая в левую руку, шею, лопатку;
- паническая атака;
- тошнота, рвота;
- одышка;
- холодный, липкий пот;
- слабость;
- головокружение.
Развивается состояние, несущее угрозу жизни человека. Следует незамедлительно вызвать неотложку. Больному требуется постельный режим.
От правильно и незамедлительно оказанной первой помощи часто зависит дальнейший прогноз. Поражённый участок со временем заживает, но здоровые ткани замещаются соединительной, формируется рубец. Он остается на всю жизнь.
При инфаркте миокарда боль и остальные симптомы могут иметь и нетипичный характер. Они маскируют проблему под другие заболевания. Локализация и специфика признаков проявляется в следующих вариантах:
- Церебральный проходит по типу ишемического инсульта, возникает спутанность сознания, затруднение речи.
- Астматический отличается несильными болями в сердце или их отсутствием, при этом возникает значительная одышка.
- Абдоминальный характеризуется болями в животе, его вздутием.
- Бессимптомный может проявляться только повышенной утомляемостью и затруднённым дыханием при физической нагрузке, чаще всего бывает у диабетиков.
- Стенокардический, при котором боль ощущается только при физической нагрузке.
Иррадиацию в челюсть больные могут путать с зубной болью или воспалением тройничного нерва.
Перенесённое заболевание наносит непоправимый урон сердцу. Функционировать с той же нагрузкой, что и раньше, оно уже не способно. Появившийся шрам мешает нормальной сократительной деятельности. Степень нарушения зависит от локализации очага и его размеров.
Наиболее неблагоприятным для выживаемости и дальнейшей жизни является крупноочаговый инфаркт передней стенки и трансмуральные поражения (затрагивающие все слои сердца). Реабилитация длится долго, на больничном листе человек находится несколько месяцев. Существуют специальные программы для восстановления пациентов.
Боли в постинфарктном периоде
Этап заживления продолжается около 6 месяцев. За это время рубец становится плотным, сердце адаптируется к своему новому состоянию.
Но не всегда всё проходит гладко. Часто больные испытывают целый ряд тревожных симптомов, жалуясь и на то, что после перенесённого инфаркта опять болит сердце.
Описание ощущений
Возникающие неприятные ощущения чаще всего локализуются за грудиной. Они имеют пекущий, сдавливающий характер. Часто могут отдавать в живот, челюсть, левую лопатку. Сердце может постоянно болеть, ныть, колоть. Снимать синдром помогают препараты, имеющие способность обезболивать.
Способны возникнуть одышка, отечность ног, кашель. Это грозные симптомы, требующие немедленной помощи специалистов.
Причины развития боли
Главными причинами болевого синдрома могут быть развитие рецидивирующего течения или повторного инфаркта миокарда. Также обширная область поражения с формированием большого рубца намного снижает функциональную способность органа. Возникает застой крови, сердце сильно растягивается, увеличивается в объёме. Развивается сердечная недостаточность, постинфарктная стенокардия.
Угрожающие состояния
 После перенесенного инфаркта миокарда пациент обязательно должен состоять на диспансерном учёте, посещать регулярно амбулаторные осмотры кардиолога, наблюдаться у семейного врача. В этот период могут развиваться осложнения, способные привести к летальному исходу. Они зависят от степени поражения сердца и дальнейшего образа жизни.
После перенесенного инфаркта миокарда пациент обязательно должен состоять на диспансерном учёте, посещать регулярно амбулаторные осмотры кардиолога, наблюдаться у семейного врача. В этот период могут развиваться осложнения, способные привести к летальному исходу. Они зависят от степени поражения сердца и дальнейшего образа жизни.
Одним из наиболее частых последствий является сердечная недостаточность. Это патология, при которой орган не справляется со своей функцией. Малейшая нагрузка вызывает боль, одышку. При прогрессировании состояния симптомы проявляются и в покое. Такая проблема лечится медикаментозным способом и хирургическим вмешательством.
Снижение качества работы миокарда при больших объёмах поражения способно привести к падению артериального давления. Может развиться кардиогенный шок, когда к боли и одышке присоединяются холодный пот, мраморный рисунок на коже. Такое состояние, особенно без своевременного оказания помощи, имеет очень неблагоприятный прогноз. Неотложные мероприятия проводятся на дому, затем обязательно выполняется транспортировка в реанимационное отделение.
В зоне рубца может образоваться аневризма, представляющая собой мешок из растянутых стенок сердца, неспособный сокращаться. Это состояние в любой грозит осложниться разрывом миокарда и смертью больного. Признаками патологии являются те же симптомы, что и про сердечной недостаточности. Выявить её можно на УЗИ или компьютерной томографии, назначается срочное оперативное лечение.
Может возникнуть такое осложнение, как отёк легких. Причиной его является левожелудочковая недостаточность. Признаками служат сердцебиение, одышка, клокотание, бульканье в груди, цианозом. Квалифицированную помощь могут оказать только медицинские работники. До приезда скорой больному можно дать таблетку «Нитроглицерина» под язык, обеспечить приток свежего воздуха, придать правильное положение телу с высоко приподнятым головным концом.
Часто развиваются нарушения сокращений миокарда по типу брадиаритмии, пароксизмальной тахикардии и других форм.
Важность диагностики
Чтобы выявить причину и качественно её устранить, следует при появлении боли в сердце после инфаркта обязательно обратиться к врачу. Он назначит целый ряд обследований. Это могут быть:
 ЭКГ;
ЭКГ;- УЗИ;
- суточное мониторирование;
- коронарография;
- эхокардиография;
- холтеровское мониторирование;
- нагрузочные тесты.
По результатам этих исследований будет определена причина проблемы, назначено лечение в соответствии с заболеванием. Это поможет в дальнейшем избежать катастрофы, которая часто стоит жизни пациента.
Меры по устранению болевого синдрома
Болезненность за грудиной является грозным симптомом. При её появлении срочно вызывают скорую помощь, особенно если ощущения наводят на мысль, что сердце болит, как при инфаркте. До приезда врачей необходимо выполнить следующие мероприятия:
- лечь с приподнятым головным концом;
- принять 2 таблетки «Нитроглицерина» под язык;
- через 5 минут повторить приём лекарства;
- употребить таблетку аспирина.
Дальнейшие действия для купирования приступа будут предприниматься квалифицированными специалистами. Если боль не явилась следствием повторного инфаркта, следует обратиться к кардиологу для обследования и последующего лечения.
Предупредить повторные приступы поможет регулярный прием нитратов, бета-адреноблокаторов, антагонистов кальция, тромболитиков. Если эти меры не оказывают положительного эффекта, ставится вопрос об оперативном вмешательстве. В зависимости от причины доктор будет рекомендовать шунтирование или установку стента.
Предупреждение осложнений после инфаркта
Предупреждение осложнений после перенесённого инфаркта миокарда заключается в правильном образе жизни, выполнение всех врачебных рекомендаций. Необходимо пересмотреть свой рацион. Должны быть исключены следующие продукты:
 жирные;
жирные;- соления и копчения;
- сладости;
- колбасы;
- полуфабрикаты.
Они приводят к задержке жидкости в организме, увеличению нагрузки на сердце, повышению холестерина. Следует контролировать свой вес. После консультации с врачом необходимо вернуться к социально-активной жизни, только избегать сильного физического и эмоционального перенапряжения.
Физическая активность, умеренные занятия спортом должны присутствовать непременно. Это может быть гимнастика, йога, ходьба, плавание, подъём по лестнице. Полезны прогулки на свежем воздухе в любое время года. Режим сна и бодрствования необходимо сбалансировать. Обязательно следует делать небольшие периоды для отдыха в течение дня. Курение, приём алкоголя должны быть исключены.
Для больных, перенесших инфаркт, является обязательным ежедневный приём таблеток, содержащих аспирин. Врач пропишет бета-блокаторы, ингибиторы АПФ, что уменьшит риск ишемии. Понизить уровень холестерина, предупредить дальнейшее прогрессирование атеросклероза помогут статины.
Заключение
Появление болевого синдрома, одышки после перенесённого инфаркта миокарда не должны игнорироваться. Эти признаки говорят о возможной катастрофе, вероятности летального исхода. Своевременное лечение поможет избежать тяжелых последствий, сохранить здоровье и жизнь пациента.
Медицина на современном уровне может помочь большому количеству больных, имеющих серьёзные заболевания сердца. Для этого существует множество медикаментозных средств, широкое распространения получили хирургические методики лечения инфаркта и его осложнений.


