Смертельный объем потери крови
Возможна ли смерть от потери крови
Смерть от потери крови возникает вследствие многих факторов, связанных с нарушением целостности тканей, сосудов и органов. Во многих случаях это вызвано различными ранениями, обострениями болезней и травмами.

Кровопотеря представляет собой процесс, развивающийся из-за обильного кровотечения или при сдаче крови. Иными словами, это снижение объема циркулирующей крови в организме.
В результате острой кровопотери может развиться опаснейшее состояние, получившее название гемморрагический шок. Такое состояние может привести к смерти, так как прекращается кровообращение в тканях мозга и легких. Поэтому для предотвращения летального исхода необходимо быстро принять меры, его не допускающие. Нужно остановить кровотечение и убрать все, что мешает человеку дышать. Для остановки кровотечения нужно наложить жгут, повязку или зажать рану. На шее пострадавшего следует расстегнуть пуговицы, снять галстук, если он есть, для того, чтобы увеличить доступ кислорода.
Природа кровотечений очень разнообразна. И если вовремя не принять меры, то это может привести к смерти от потери крови.
Чем опасна кровопотеря
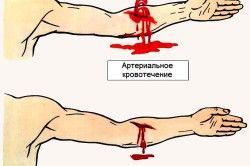 Как уже было отмечено выше, кровопотеря развивается вследствие нарушения целостности сосудов, органов и тканей. При этом объем потерянной крови не обязательно должен быть большой. Достаточно в течение короткого времени потерять всего 300 мл для того, чтобы развилась анемия и упало артериальное давление. Такие резкие изменения вызывают аноксию (большой дефицит кислорода), и затем может наступить смерть. Такими признаками характеризуется острая кровопотеря. При ней внутренние органы не обескровливаются, так как ее потери происходят в небольших объемах.
Как уже было отмечено выше, кровопотеря развивается вследствие нарушения целостности сосудов, органов и тканей. При этом объем потерянной крови не обязательно должен быть большой. Достаточно в течение короткого времени потерять всего 300 мл для того, чтобы развилась анемия и упало артериальное давление. Такие резкие изменения вызывают аноксию (большой дефицит кислорода), и затем может наступить смерть. Такими признаками характеризуется острая кровопотеря. При ней внутренние органы не обескровливаются, так как ее потери происходят в небольших объемах.
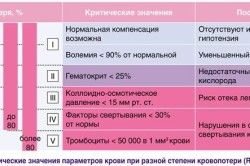
При потере крови в больших объемах, примерно до 60%, происходит постепенное снижение давления. Длится это в течение 20-30 минут или даже дольше. При такой потере кожные покровы человека становятся мраморного цвета. При осмотре внутренние органы бледные.
Объемы кровопотери
Кровопотеря подразделяется на несколько типов, отличающихся объемом потерянной крови.
- Малая. Объем потерь составляет менее 200 мл. Столько человек может потерять без вреда для здоровья. Это состояние здоровый организм переносит без каких-либо последствий. Симптомы при этом не проявляются. Пульс находится в норме, артериальное давление не снижается, но наблюдается небольшая усталость.
- Средняя. Объем 200 – 500 мл. Давление снижается примерно на 10%, наблюдается небольшой сбой сердечного ритма, цвет кожи становится бледнее, чем обычно, пульс и дыхание немного учащаются. У человека наблюдается головокружение, слабость, заторможенная реакция на раздражители, ощущение сухости во рту, тошнота. Иногда возможны обмороки.
- Большая. Потери составляют 500 мл – 1 литр. Артериальное давление падает до 90 мм.рт. ст. Учащенное сердцебиение до 120 ударов в минуту, пульс до 150 ударов. Эмоциональное состояние – безразличие, человек бредит, отсутствует сознание. Покровы белого цвета или синеватого-серого. Проступает холодный пот, мурашки на коже, возникают судороги.
- Смертельная. Объем потерь от двух до пяти литров. Такая большая кровопотеря является смертельной для человека. Давление падает до отметки ниже 60 мм.рт.ст. иногда оно совсем не определяется. Исчезает пульс, кожа белого цвета, сухая и холодная. Могут возникать судороги, непроизвольное испражнение. Зрачки расширяются, начинается агония, а далее наступает смерть.
Виды кровотечения
В зависимости от вида кровотечения объемы кровопотери и меры помощи будут разными.
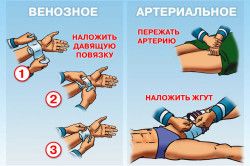
- Артериальное. Возникает в результате повреждения крупных сосудов. Струя пульсирующая – фонтан. Цвет ярко красный.
- Венозное. Струя вялая, течет медленно. В крови много углекислого газа, поэтому цвет у нее темно-красный.
- Капиллярное. Это наименее опасный вид кровотечения, так как капилляры находятся снаружи, и кровь часто останавливается сама.
- Внутриполостное. Очень опасный вид. Повреждаются кровеносные сосуды внутренних органов. В этом случае кровь не выходит наружу, а накапливается в полостях организма. Главная опасность состоит в том, что визуально она не диагностируется, процесс протекает скрытно от человека, а симптомы появляются не сразу. И сколько человек потерял крови, определить в данной ситуации сложно.
Каждый из этих видов кровотечений может привести к летальному исходу, если вовремя не принять меры и не начать лечение.
Смерть от кровопотери
Несвоевременное лечение любого вида кровопотери приводит к смерти. Функций у крови достаточно много, и если наблюдается ее недостаток в организме, то эти функции либо нарушаются, либо вовсе не выполняются. При кровопотерях перестает работать сердце, так как ему нечего перекачивать, работа легких тоже нарушается: в них присутствует много капилляров, благодаря которым происходит работа дыхательной системы. Работа всех внутренних органов строится на кровообмене. Кровь переносит кислород, без которого организм не может полноценно функционировать. При нарушении кровообращения в головном мозге прекращается подача кислорода, что приводит к гипоксии и клетки мозга начинают отмирать. Подобное явление происходит и в других органах. Поэтому кровопотеря очень опасна, и если ее не остановить, организм не выживет. Конечно, не при всех кровопотерях наступает смерть. Смертельными состояниями являются внутреннее кровотечение, острая кровопотеря.
На исход кровотечения влияют несколько факторов:
Сахар в крови 16: что делать и какие последствия уровня 16.1-16.9 ммоль?
Сахарный диабет является патологией, основным проявлением которой, является повышение сахара в крови. С гипергликемией связаны основные симптомы болезни, и по ее компенсации можно прогнозировать вероятность осложнений диабета.
Постоянно повышенный уровень глюкозы повреждает сосудистую стенку и проводит к развитию болезней почек, сетчатой оболочки глаза, периферической нервной системы, диабетической стопы, ангионейропатиям различной степени выраженности.
Неправильное лечение сахарного диабета или наличие тяжелых сопутствующих болезней может вызывать колебания сахара в крови с развитием диабетической комы, которая требует неотложной медицинской помощи.
Причины гипергликемии при сахарном диабете
 Повышение сахара в крови при сахарном диабете 1 типа связано с абсолютным дефицитом инсулина. Бета-клетки в поджелудочной железе разрушаются из-за возникновения реакции аутоиммунного типа. Провоцируют такое нарушение иммунитета вирусы, токсические вещества, медикаменты, стресс. Возникает болезнь у генетически предрасположенных пациентов.
Повышение сахара в крови при сахарном диабете 1 типа связано с абсолютным дефицитом инсулина. Бета-клетки в поджелудочной железе разрушаются из-за возникновения реакции аутоиммунного типа. Провоцируют такое нарушение иммунитета вирусы, токсические вещества, медикаменты, стресс. Возникает болезнь у генетически предрасположенных пациентов.
При диабете 2 типа секреция инсулина долгое время может не отличаться от нормы, но рецепторы к инсулину не реагируют на этот гормон. Основным фактором развития сахарного диабета является ожирение на фоне наследственной предрасположенности. Второй тип диабета протекает с относительной недостаточностью инсулина.
При абсолютной или относительной нехватке инсулина глюкоза не может проникать в клетки и перерабатываться для получения энергии. Поэтому она остается в просвете сосуда, вызывая приток жидкости из тканей, так как является осмотически активным веществом. В организме развивается обезвоживание, так как почки выводят вместе с глюкозой больной объем жидкости.
По степени тяжести гипергликемии оценивается течение сахарного диабета:
- Легкая степень: натощак гликемия ниже 8 ммоль/л, глюкозурия отсутствует или имеются следы глюкозы в моче. Компенсируется диетой, ангиопатия функциональная.
- Средней степени тяжести: сахар натощак до 14 ммоль/л, глюкозурия за сутки не выше 40 г, кетоацидоз возникает эпизодически. Лечение проводится таблетками или инсулином (до 40 ЕД) в сутки.
- Тяжелая степень: гликемия выше 14 ммоль/л, высокий уровень глюкозурии, инсулин вводится в больших дозах, имеются диабетические ангионейропатии.
Таким образом, если сахар в крови 16 и опасно ли это для диабетика – ответ на подобный вопрос может быть только положительным, так как этот признак относится к тяжелому течению сахарного диабета.
Такое состояние может перерастать в острое осложнение диабета –диабетический кетоацидоз.
Причины кетоацидоза при сахарном диабете
 Развитие кетоацидоза происходит при высоком уровне гликемии и нарастании количества кетоновых тел в крови. Его причина – это инсулиновая недостаточность. Первый тип диабета может начаться с кетоацидоза при поздней диагностике, а при диабете 2 типа он бывает в поздних стадиях болезни, когда резервы поджелудочной железы исчерпаны.
Развитие кетоацидоза происходит при высоком уровне гликемии и нарастании количества кетоновых тел в крови. Его причина – это инсулиновая недостаточность. Первый тип диабета может начаться с кетоацидоза при поздней диагностике, а при диабете 2 типа он бывает в поздних стадиях болезни, когда резервы поджелудочной железы исчерпаны.
Также к высокой гипергликемии и кетоацидозу приводит сознательный или вынужденный отказ от инсулина, сопутствующие болезни и травмы, операции, прием гормонов и мочегонных препаратов, удаление поджелудочной железы.
Дефицит инсулина приводит к повышению уровня глюкагона, гормона роста, кортизола и адреналина в крови, которые стимулирует распад гликогена в печени и образование в ней глюкозы. Это приводит к увеличению гликемии. Кроме этого при отсутствии инсулина начинается распад белков и жиров с повышением в крови уровня аминокислот и жирных кислот.
Так как в клетках глюкоза отсутствует, то организм начинает получать энергию из жиров. в процессе таких реакций образуются кетоновые тела – ацетон и органические кислоты. Когда их уровень выше, чем могут вывести почки, в крови развивается кетоацидоз. Жиры из съеденных продуктов в кетогенезе участия не принимают.
Это состояние сопровождается выраженным обезвоживанием. Если больной не может выпить достаточного количества воды, то потери могут составить до 10% массы тела, что приводит к общей дегидратации организма.
Второй тип диабета при декомпенсации чаще сопровождается гиперосмолярным состоянием. Так как имеющийся инсулин предотвращает образование кетоновых тел, но так как реакции на него нет, то гипергликемия нарастает. Симптомы гиперосмолярной декомпенсации:
- Обильное выделение мочи.
- Неутолимая жажда.
- Тошнота.
- Потеря веса тела.
- Высокое артериальное давление.
- Повышенный уровень натрия в крови.
Причинами гиперосмолярного состояния может быть обезвоживание при большой дозе мочегонных препаратов, рвоте или диарее.
Встречаются также сочетания кетоацидоза и гиперосмолярной декомпенсации.
Признаки кетоацидоза
 Сахарному диабету присуще постепенное нарастание симптомов гипергликемии. Кетоацидоз развивается в течение суток и более, при этом нарастает сухость во рту, даже если больной пьет много воды. При этом у пациентов нарастает недомогание, головная боль, нарушения работы кишечника в виде диабетической диареи или запоров, боль в животе и изредка рвота.
Сахарному диабету присуще постепенное нарастание симптомов гипергликемии. Кетоацидоз развивается в течение суток и более, при этом нарастает сухость во рту, даже если больной пьет много воды. При этом у пациентов нарастает недомогание, головная боль, нарушения работы кишечника в виде диабетической диареи или запоров, боль в животе и изредка рвота.
Нарастание гипергликемии приводит к нарушению сознания, появлению шумного и частого дыхания, кожа на ощупь сухая и горячая, изо рта запах ацетона, при надавливании на глазные яблоки обнаруживается их мягкость.
Диагностические исследования, подтверждающие кетоацидоз, должны быть проведены при первых проявлениях гипергликемии. При исследовании крови определяется повышение сахара более 16-17 ммоль/л, кетоновые тела присутствуют в крови и моче. В условиях стационара проводят такие анализы:
- Гликемия – ежечасно.
- Кетоновые тела в крови и моче – раз в 4 часа.
- Электролиты крови.
- Общий анализ крови.
- Креатинин крови.
- Определение рН крови.
Лечение гипергликемии и кетоацидоза
 Больным с признаками кетоацидоза сразу же назначается капельница с физиологическим раствором и внутримышечно вводится 20 ЕД инсулина короткого действия.
Больным с признаками кетоацидоза сразу же назначается капельница с физиологическим раствором и внутримышечно вводится 20 ЕД инсулина короткого действия.
Затем инсулин продолжает вводится внутривенно или в мышцу со скоростью 4-10 ЕД за час, что тормозит распад гликогена печенью и угнетает кетогенез. Для предотвращения оседания инсулина, в одном флаконе с ним вводится альбумин.
Снижать гипергликемию нужно медленно, так как быстрое падение сахара может привести к осмотическим отекам, в частности к отеку мозга. За сутки нужно достигнуть уровня 13-14 ммоль/л. если больной не может самостоятельно съесть пищу, то ему назначается 5% глюкоза как источник энергии.
После того, как пациент приходит в сознание, а гликемия стабилизировалась на уровне 11-12 ммоль/л, то ему рекомендуют: пейте больше воды, можно есть жидкие каши, картофельное пюре, овощной или крупяной протертый суп. Инсулин при такой гликемии назначается подкожно вначале дробно, а затем по обычной схеме.
При выведении больного из состояния диабетического кетоацидоза используются такие препараты:
- Натрия хлорид 0,9% в количестве 7-10% от массы тела за первые 12 часов.
- Плазмозаменители при систолическом давлении ниже 80 мм рт. ст.
- Калия хлорид под контролем содержания в крови. Вначале больной получает инфузии калия, а затем препараты калия в таблетках в течение недели.
- Инфузионное введение соды применяется для коррекции ацидоза очень редко.
Для лечения гиперосмолярного состояния используется 0,45% раствор натрия хлорида и инсулин не используется или назначается в очень небольших дозах. Рекомендации больным, находящимся в сознании: пьете много воды, блюда принимаются протертыми, простые углеводы исключаются. Для профилактики тромбозов пожилым пациентам назначают гепарин.
Предотвратить повышение сахара в крови и развитие кетоацидоза при сахарном диабете можно только при постоянном контроле за уровнем гликемии, соблюдении диеты с ограничением легко усваиваемых углеводов, прием достаточного количества воды, коррекция дозы инсулина или таблеток при сопутствующих заболеваниях, чрезмерных физических, эмоциональных нагрузках.
Информация о гипергликемии представлена в видео в этой статье.
Показатели критического уровня гемоглобина в крови, насколько это опасно и когда бить тревогу?

С понятием гемоглобин все знакомы. При сдаче анализов крови всегда определяется его показатель, нормы которого отличаются у мужчин, женщин и детей. Незначительное снижение успешно устраняется коррекцией питания, лекарственными препаратами. Но существует порог, границы которого смертельно опасны для жизни человека.
Критический гемоглобин в крови – что это такое? При каком гемоглобине человек умирает, попробуем разобраться в статье.
Что такое гемоглобин
Из школьного курса биологии знаем, что гемоглобин – составляющая клеток крови – эритроцитов. Функция его – доставка кислорода к клеткам органов и систем организма.
 Структура гемоглобина
Структура гемоглобина
Низкий показатель уровня белка свидетельствует о развитии анемии и других состояний, представляющих опасность для жизни человека. Чтобы понять, при каком гемоглобине люди умирают, нужно изучить особенности мужского и женского организма в разные периоды развития.
Развитие анемии у женщин
В норме уровень гемоглобина у женщин составляет 120-160 г/л. Критический уровень гемоглобина в крови у женщин – показатель, не превышающий нижнюю границу нормы.
Падение гемоглобина ниже уровня 50 г/л приводит к летальному исходу из-за сердечной недостаточности. На фоне развивающейся анемии происходит гипоксия организма с угнетением функций.
Показатель белка меняется в течение месяца: во время менструации из-за кровопотери женщина теряет до 30 мг железа. Уровень гемоглобина варьируется в зависимости от возраста, наличия хронических заболеваний, условий проживания. В пожилом возрасте потребность организма в железе снижается: необходимым минимумом является 117-138 г/л.
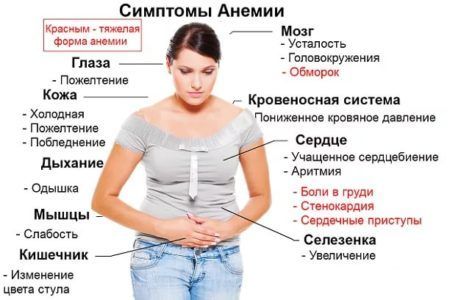 Симптомокомплекс при анемии у женщин
Симптомокомплекс при анемии у женщин
Опасно ли превышение нормы?
Избыток гемоглобина не менее опасен, так как увеличивается вероятность закупорки капилляров. Высокий уровень вещества сгущает кровь, нарушая ее движение по сосудам, способствуя образованию тромбов.
Распространенные причины состояния – врожденные патологии сердечно-сосудистой системы, сахарный диабет, нарушение проходимости кишечника, обструкция легких.
Нормализация уровня белка происходит после устранения причины, вызвавшей сдвиг. Симптоматическая терапия направлена на облегчение состояния больного.
Симптомы, на которые следует обратить внимание:
- общая слабость;
- быстрая утомляемость;
- перепады настроения;
- снижение веса;
- учащенное сердцебиение;
- низкая восприимчивость к инфекциям;
- головные боли.
Железодефицитная анемия во время беременности
Беременность – особое состояние, во время которого женский организм претерпевает изменения и не всегда справляется с нагрузкой. По мере развития и роста плода увеличивается и объем циркулируемой крови. Она естественным образом разжижается для нормализации циркуляции, в результате снижается уровень гемоглобина.
Существует понятие анемии беременных. Для предотвращения патологии показатели железа контролируются на протяжении всей беременности. Определяют три степени тяжести железодефицитной анемии:
- легкая – уровень гемоглобина 90-110 г/л;
- средняя – 80-90 г/л;
- смертельно опасная – показатель падает ниже 80 г/л.
Лабораторные данные клинически подтверждаются следующими симптомами:
- слабость;
- головокружение;
- нарушения пищеварения;
- выраженная бледность.
Помните: низкий уровень гемоглобина во время вынашивания ребенка особенно опасен!
Какой уровень гемоглобина считается критическим при беременности? На протяжении всего периода ребенок получает необходимые питательные вещества из организма матери. Необходимо учитывать, что для полноценного развития нужно употреблять повышенное количество витаминов и минералов, поскольку отклонение от нормы представляет опасность для развития младенца.
Еще одной причиной развития патологии являются осложнения во время родов, повлекшие значительные кровопотери.
В тяжелых случаях, чтобы увеличить шанс плода выжить, критический гемоглобин корректируется всеми возможными способами.
Устранение патологии
Для предотвращения анемии необходимо полноценно питаться во время беременности. Большое значение играют фолиевая кислота, витамины группы В, медь, цинк. Именно их недостаток влияет на усвоение железа организмом женщины. Не стоит забывать об активном и здоровом образе жизни.
Отклонения от нормы у мужчин
У представителей сильного пола нормальная концентрация гемоглобина в крови составляет 13,5-18 г/л. Критический уровень гемоглобина в крови у мужчин составляет 70 г/л. Допускается отклонение в зависимости от конституции, состояния здоровья.
Мужчина, систематически сталкивающийся с чрезмерными физическими нагрузками, из-за повышенной утомляемости подвержен риску серьезных заболеваний. На фоне стрессов, отклонений в режиме дня снижается общая сопротивляемость организма.
Ключевая роль в выздоровлении принадлежит правильной организации сна и бодрствования, следует избегать хронического переутомления, своевременно обращаться к врачу за медицинской помощью.
Низкий гемоглобин в детском возрасте
Снижение гемоглобина до опасных цифр наблюдается в подростковом возрасте из-за гормональной перестройки. На втором месте среди причин анемии – нарушения питания. В рационе ребенка обязательно должны присутствовать мясо, богатые витаминами овощи и крупы для нормализации перистальтики кишечника.
У новорожденных часто наблюдается пониженный уровень гемоглобина, если в утробе не получали достаточное количество полезных веществ. При отсутствии угрозы жизни грудничка количество вещества повышается до нормальных цифр с помощью коррекции питания матери и ребенка.
 При помощи коррекции рациона стабилизируют показатели гемоглобина у детей и взрослых
При помощи коррекции рациона стабилизируют показатели гемоглобина у детей и взрослых
Профилактика развития анемии
При наличии одного или нескольких симптомов следует обратиться к терапевту. Контролировать состояние здоровья необходимо раз в полгода. Если вероятность болезни высока, врач назначит терапию железосодержащими средствами. Доза и длительность курса определяется индивидуально. Для лучшего усвоения железа назначается стол без содержания мучных, жирных и молочных продуктов.
Если обнаружен смертельный уровень гемоглобина, больному назначается в стационарных условиях переливание эритроцитарной массы. Не стоит недооценивать серьезность патологии, откладывая визит к врачу. Только специалист поставит правильный диагноз и назначит индивидуальное лечение.



