Типы дислипидемий по фредриксону
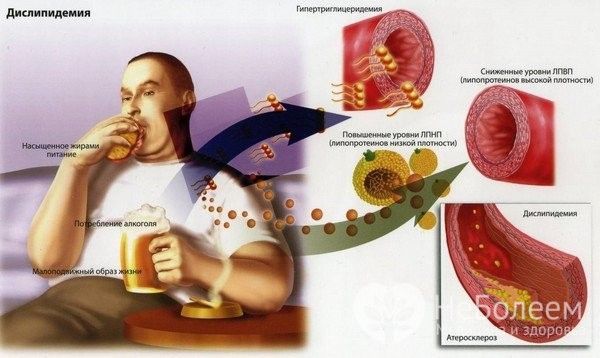
Дислипидемия
Дислипидемия – это нарушение липидного обмена, которое заключается в изменении концентрации в крови липидов (снижении или повышении) и относится к факторам риска развития многочисленных патологических процессов в организме.
Холестерин является органическим соединением, которое, в числе прочего, входит в состав клеточных мембран. Это вещество не растворяется в воде, но растворимо в жирах и органических растворителях. Примерно 80% холестерина вырабатывается самим организмом (в его выработке участвуют печень, кишечник, надпочечники, почки, половые железы), остальные 20% поступают в организм с пищей. В метаболизме холестерина активно участвует микрофлора кишечника.
К функциям холестерина относятся обеспечение устойчивости клеточных мембран в широком температурном интервале, участие в синтезе витамина D, гормонов надпочечников (в том числе эстрогенов, прогестерона, тестостерона, кортизола, альдостерона), а также желчных кислот.
В отсутствие лечения на фоне дислипидемии развивается атеросклероз сосудов.
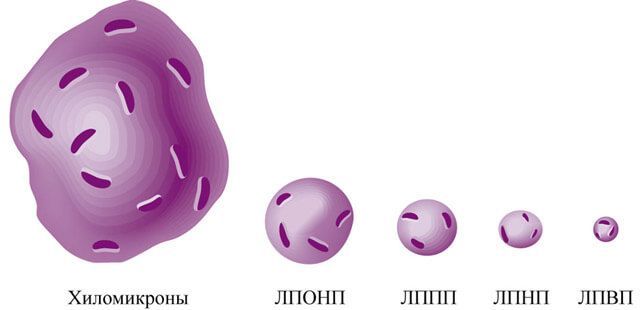
Транспортными формами липидов в организме, а также структурными элементами клеточных мембран являются липопротеины, которые представляют собой комплексы, состоящие из липидов (липо-) и белков (протеинов). Липопротеины подразделяются на свободные (липопротеины плазмы крови, растворимые в воде) и структурные (липопротеины мембран клеток, миелиновой оболочки нервных волокон, не растворимы в воде).
Наиболее изученными свободными липопротеинами являются липопротеины плазмы крови, которые классифицируются в зависимости от их плотности (чем выше содержание липидов, тем ниже плотность):
- липопротеины очень низкой плотности;
- липопротеины низкой плотности;
- липопротеины высокой плотности;
- хиломикроны.
К периферическим тканям холестерин транспортируется хиломикронами, липопротеинами очень низкой и низкой плотности, к печени его транспортируют липопротеины высокой плотности. При липолитической деградации липопротеинов очень низкой плотности, которая происходит под действием фермента липопротеинлипазы, образуются липопротеины промежуточной плотности. В норме для липопротеинов промежуточной плотности характерно короткое время жизни в крови, однако они способны накапливаться при некоторых нарушениях липидного обмена.
Дислипидемия относится к основным факторам риска развития атеросклероза, который, в свою очередь, ответственен за большинство патологий сердечно-сосудистой системы, возникающих в пожилом возрасте. К атерогенным нарушениям липидного обмена относятся:
- повышение концентрации общего холестерина крови;
- повышение уровня триглицеридов и липопротеинов низкой плотности;
- снижение уровня липопротеинов высокой плотности.
Причины
Причины развития дислипидемий могут быть врожденными (единичные или множественные мутации, которые обусловливают гиперпродукцию или дефекты высвобождения триглицеридов и липопротеинов низкой плотности или же гипопродукцию или чрезмерное выведение липопротеинов высокой плотности), так и приобретенными. Чаще всего дислипидемия обусловлена сочетанием нескольких факторов.
Медикаментозное лечение дислипидемии у детей проводится только после 10 лет.
К основным заболеваниям, способствующим развитию данного патологического процесса, относятся диффузные болезни печени, хроническая почечная недостаточность, гипотиреоз. Дислипидемия часто возникает у пациентов с сахарным диабетом. Причиной является склонность таких больных к атерогенезу в сочетании с повышенной концентрацией в крови триглицеридов и липопротеинов низкой плотности и одновременным снижением уровня липопротеинов высокой плотности. Высокий риск развития дислипидемии имеют больные сахарным диабетом 2 типа, особенно с комбинацией низкого контроля диабета и выраженного ожирения.
К другим факторам риска относятся:
- наличие дислипидемии в семейном анамнезе, т. е. наследственная предрасположенность;
- артериальная гипертензия;
- нерациональное питание (особенно переедание, чрезмерное употребление жирной пищи);
- недостаточная физическая активность;
- избыточная масса тела (особенно ожирение абдоминального типа);
- вредные привычки;
- психоэмоциональное напряжение;
- прием некоторых лекарственных средств (диуретические препараты, иммунодепрессанты и пр.);
- возраст старше 45 лет.
Типы дислипидемий
Дислипидемии подразделяются на врожденные и приобретенные, а также изолированные и комбинированные. Наследственные дислипидемии бывают моногенными, гомозиготными и гетерозиготными. Приобретенные могут быть первичными, вторичными или алиментарными.
Дислипидемия по сути является лабораторным показателем, который может быть определен только по результатам биохимического исследования крови.
Согласно классификации дислипидемий (гиперлипидемий) по Фредриксону, которая принята Всемирной организацией здравоохранения в качестве международной стандартной номенклатуры нарушений обмена липидов, патологический процесс подразделяется на пять типов:
- дислипидемия 1 типа (наследственная гиперхиломикронемия, первичная гиперлипопротеинемия) – характеризуется повышением уровня хиломикронов; не относится к основным причинам развития атеросклеротических поражений; частота встречаемости в общей популяции – 0,1%;
- дислипидемия 2а типа (полигенная гиперхолестеринемия, наследственная гиперхолестеринемия) – повышение уровня липопротеинов низкой плотности; частота встречаемости – 0,4%;
- дислипидемия 2b типа (комбинированная гиперлипидемия) – повышение уровня липопротеинов низкой, очень низкой плотности и триглицеридов; диагностируется примерно у 10%;
- дислипидемия 3 типа (наследственная дис-бета-липопротеинемия) – повышение уровня липопротеинов промежуточной плотности; высокая вероятность развития атеросклеротического поражения кровеносных сосудов; частота встречаемости – 0,02%;
- дислипидемия 4 типа (эндогенная гиперлипемия) – повышение уровня липопротеинов очень низкой плотности; встречается у 1%;
- дислипидемия 5 типа (наследственная гипертриглицеридемия) – повышение уровня хиломикронов и липопротеинов очень низкой плотности.
Что такое дислипидемия, классификация и причины, симптомы лечение и прогноз
Н арушение нормального обмена веществ в той или иной форме присутствует у каждого второго человека. Но далеко не всегда одинокого тяжело проявляется.
Возможен спонтанный регресс, преходящий характер, когда проблема устраняется самостоятельно. Потому большая часть пациентов и не подозревает о наличии отклонений.
Дислипидемия — это клиническая разновидность нарушения обмена веществ, при которой наблюдается аномалия метаболизма жирных соединений, их избыточное накопление в организме. Всем известный холестерин относится к этим веществам, существует еще немало типов помимо.
Причины обычно системные, на состояние влияет и сам пациент. Не считая крайне редких случаев.
Симптоматика далеко не всегда явная. Годами патологический процесс может протекать скрыто, без видимых расстройств самочувствия. Пока организм в силах компенсировать отклонение, клиники не будет.
Затем метаболическое нарушение проявляется атеросклерозом со всеми вытекающими последствиями и некоторыми внешними признаками.
Терапия медикаментозная с применением нелекарственных способов. В системе они дают качественный продолжительный эффект. Прогноз зависит от момента обнаружения и сути восстановительных мероприятий.
Механизм развития
В основе становления патологического процесса лежит не один момент, а группа отклонений, в том числе и тех, которые допускает сам пациент.
Говоря обобщенно, можно выделить следующие факторы:
Неправильное питание и недостаточная физическая активность
Это две стороны одной монеты.
Алиментарный фактор: у больных нет времени полноценно и правильно принимать пищу, готовить. В ход идут консервы, фаст-фуд, полуфабрикаты и прочие сомнительные продукты современной «индустриальной кулинарии», которые трудно назвать едой в принципе.
Отсюда избыточное поступление жиров в организм. При этом питательная ценность крайне мала при колоссальном числе липидов. Отсюда постоянное чувство голода, необходимость повторять приемы пищи.
Круг замыкается. Полученное количество жиров способствует выработке энергии. Но девать ее некуда, особенно при постоянном сидячем образе жизни.
Отсюда избыточная циркуляция в кровеносном русле, а затем запасание в виде массы.
Нарушение собственного самого жирового обмена в организме
Второй весомый фактор. Проявляется неправильной работой транспортных белков, которые перемещают липиды в теле и проблемы с запасанием (депонированием).
Названные вещества-транспортировщики крайне хрупкие, легко окисляются и разрушаются, оставляя после себя холестерин.
Даже при правильном перемещении соединений, на фоне активного всасывания, наблюдаются проблемы с уровнем целой группы веществ.
Обычно это наследственный процесс, но возможно его приобретение. Чаще всего подобные проблемы достаются человеку с диабетом, гормональным дисбалансом.
Оба механизма играют первичную роль в качестве фундамента.
Далее процесс движется по одной схеме.
Чрезмерное количество жирных веществ циркулирует в кровеносном русле. Липиды оседают на стенках артерий. Закрепляются и формируют целые комплексы. Так называемые бляшки. Не всегда холестериновые. Существует еще несколько видов жирных соединений.
Далее нарушается нормальный кровоток, органы страдают от недостатка кислорода и полезных веществ. Отсюда проблемы с работой мозга, сердца, повышение артериального давления.
Риски опасных состояний, в том числе инфаркта и инсульта растут существенно.
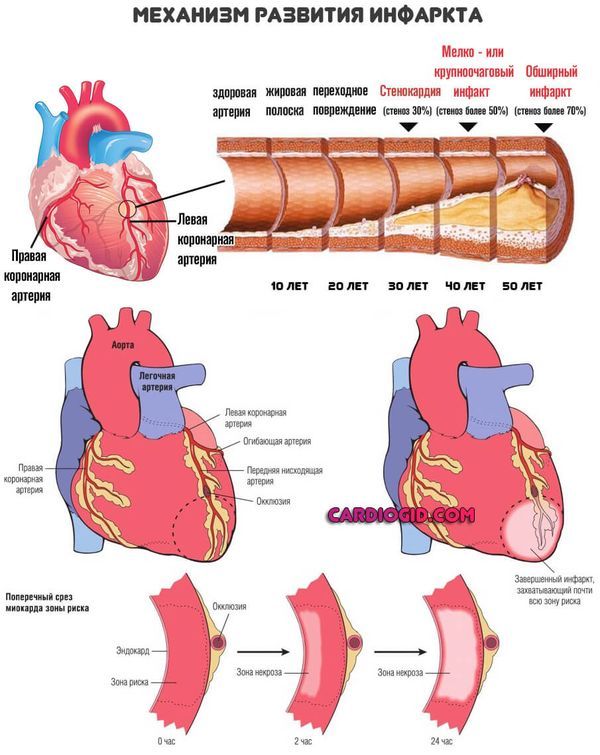
Знание механизма необходимо для понимания процесса развития. Без этого не может быть качественного лечения.
Формы дислепидемии
Можно выделить формы дислипидемии, исходя из трех критериев. Начать стоит с фактора становления патологии.
- Первичную форму. Становится итогом отягощенной наследственности. Опять же, даже при наличии родственников с такой проблемой, при грамотной профилактике удается избежать повторения негативного сценария.
- Вторичную форму. развивается как приобретенная, на фоне нормальной, не выше чем у других, склонности. Например, как итог сахарного диабета, гипотиреоза (проблемы со щитовидной железой). Точку в вопросе ставит профилактика, хотя понять, что стало основной причиной почти невозможно. Играет роль целый комплекс нарушений.
Второй критерий классификации — продолжительность и характер патологии:
- Транзиторный или преходящий вид. Сопровождается проблемами на временной основе. После прекращение повышенного употребления жиров, все устраняется само. Без медицинской помощи.
- Постоянный тип. Куда более сложный. Обычно связан с течением того или иного патологического процесса. Требует лечение, интенсивного применения медикаментов.
Классификация по Фредриксону
Общепринятой считается классификация дислипидемий по Фредриксону.
За основу она берет тип жирного вещества, которое становится виновником нарушения.
Всего выделяют 6 видов патологического процесса:
- Формы I, IIб, III, IV, V характеризуются чрезмерной концентрацией триглицеридов, в меньше степени холестерина.
Они сопровождаются некритичными нарушениями на ранних стадиях. Конечным итогом во всех ситуациях выступает атеросклероз разной тяжести.
Причины, однако, всегда различны. Это упрощает стратегию диагностики и выявление первичного фактора.
- Дислипидемия 2а типа (IIa) провоцируется только холестерином.
Принципиальной разницы между ними нет. 5 форм из 6 атерогенны, то есть вызывают закупорку сосудов бляшками. Не считая одной.
Под триглицеридами понимается большой комплекс веществ:
- Липопротеины, которые делятся на 4 вида по плотности: очень низкой (ЛПОНП), низкой (ЛПНП), промежеточной (ЛППП) и высокой (ЛПВП).
- Хиломикроны.
Тип особой роли не играет, а только влияет на скорость развития атеросклероза и агрессивность патологического процесса.
По этому критерию также можно более точно оценить течение и динамику нарушения.
Липопротеины высокой плотности обладают полезными, прямо противоположными свойствами. Они не оседают на стенках артерий. Очищают их и выводят жиры. Такой тип нельзя назвать патологическим.
Симптомы
Клиническая картина зависит от вида процесса и этапа. Давности его существования.
На начальной стадии нарушений нет вообще. Человек и не подозревает о проблеме.
Подтвердить диагноз можно лабораторными методами. Но кровь не всегда дает явно завышенные показатели по холестерину, потому как это один из возможных вариантов, как уже выяснилось. Нужно искать целенаправленно.
Примерно у 40% пациентов наблюдается избыточная масса тела. По мере прогрессирования нарушения это число достигает почти 90%, и развивается и полная клиническая картина:
- Стабильное увеличение веса — верхушка айсберга.
- Рост артериального давления. Подобная форма гипертензии плохо поддается медикаментозной коррекции в изолированном виде.
Цифры быстро растут, повышая вероятность неотложных состояний и перегружая сердечнососудистую систему. В перспективе нескольких лет это может привести к необратимым изменениям в миокарде и головном мозге.
- Акне. Угревая сыпь. Избыточное количество жирных соединений провоцирует образование небольших скоплений кожных липидов в порах дермы.
Внешне они выглядят как черные точки, при больших размерах нависают над поверхностью покрова, формируя прыщи.
Косметические средства в такой ситуации не помогают, нужно лечить основное заболевание.
- «Комплектом» идет жирная кожа. Также себорея, перхоть. В результате все тех же причин.
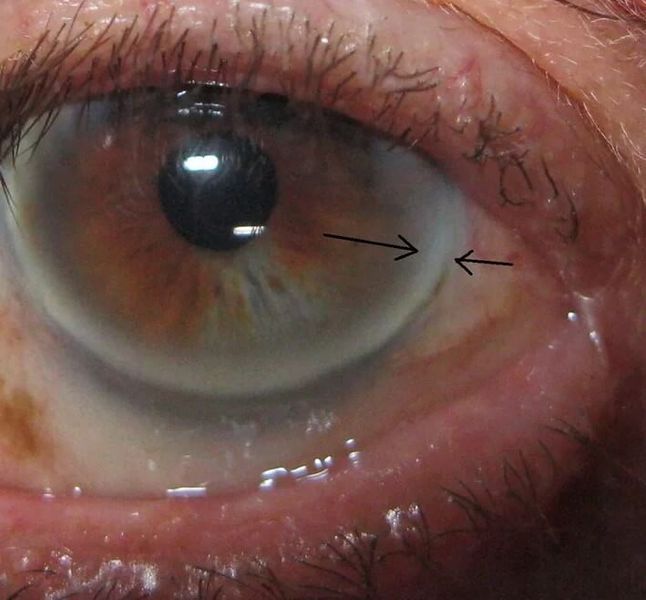
- В некоторых случаях обнаруживаются отложения липидов области радужки (липоидная дуга роговицы). Выглядят она как желтоватые кольца, обрамляющие глаз.
Возможно образование ксантом, атером. Жировиков и псевдоопухолевых структур на сухожилиях, около суставов.
Они не представляют опасности. Ощущаются как мягкие подвижные комки диаметром от 0.3 до 1 см. Лечения не требуют, но могут нарушать эстетику тела.
Помимо, наблюдаются симптомы, которые являются осложнениями атеросклероза.
Среди таковых неврологический дефицит (головная боль, нарушение ориентации в пространстве, вялость, слабость и сонливость, снижение скорости мышления).
Комплекс достаточно специфичный, чтобы натолкнуть врача на верные мысли. Также и мотивировать самого пациента обратиться к специалисту.
По мере прогрессирования болезни, клиника усложняется за счет усиления структурных изменений в органах и тканях. Это крайне опасно и в перспективе нескольких лет может привести к инсульту, инфаркту (все причины описаны в этой статье ), а затем и гибели больного.
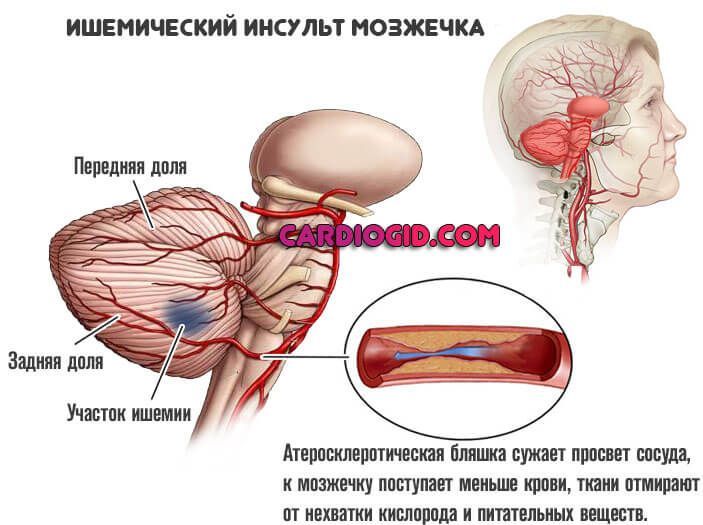
Причины
Факторов развития масса, в большинстве клинических случаев врачи обнаруживали минимум 2-3 из них, что в дальнейшем усложняло проведение терапии.
Какие моменты становятся виновниками:
- Отягощенная наследственность. Не всегда, но часто. Вероятность дислипидемии, если болел один из предков по восходящей линии, составляет 25-40%. Скорректировать столь высокую цифру можно, но нужно внимательно следить за рационом и образом жизни.
- Малая физическая активность. Гиподинамия. Приводит к застойным явлениям. Снижает интенсивность обмена веществ. Метаболизм недостаточен для выведения такого количества жиров. А активное запасание приводит к выраженному росту массы.
- Неправильное питание с преобладанием животных продуктов. Также чрезмерное использование соли. В системе приводят к нарушению обмена веществ.
- Злоупотребление спиртными напитками. Необходим полный отказ от алкоголя. Мнение о положительном влиянии этанола на метаболизм, мягко говоря, ошибочно. В небольших количествах красное вино может сказаться на процессе, но не у всех и в недостаточной мере. Риски несравнимо выше.
- Патологии эндокринного профиля. Сахарный диабет, малая выработка гормонов щитовидной железы (гипотиреоз). Выступают почти гарантированной причиной дислипидемии. Необходимо предпринимать меры сразу после выставления диагноза.
- Курение.
- Постоянные или регулярные стрессовые ситуации. Нарушают нормальный баланс специфических веществ в организме.
- Пожилой возраст. 55+. Вероятность дисфункции даже у внешне здорового человека много выше, чем у прочих.
- Неправильное использование оральных контрацептивов. Противозачаточных средств. Приводит к стойким расстройствам обмена веществ, которые в дальнейшем трудно исправить.
- Гипертоническая болезнь или постоянное симптоматическое повышение уровня артериального давления.
- Пиковые гормональные состояния. Пубертат, беременность, климакс.
- Нарушение обмена пуринов.
Принадлежность к мужскому полу повышает вероятность расстройства. Соотношение представителей характеризуется как 3:1 (мужчины/женщины).
Диагностика
Обследование проводится под контролем врача эндокринолога. При необходимости привлекаются другие специалисты. Но позднее. В основном для оценки тяжести осложнений и их типа.
- Опрос, чтобы выявить жалобы. На начальных стадиях малоинформативен, затем приобретает больший смысл.
- Сбор анамнеза. Характер питания, повседневной активности, вредные привычки, наследственность, перенесенные и текущие болезни. Имеет значение все.
- Анализ крови. Позволяет в общих чертах исследовать концентрацию холестерина.
Куда больше информации предоставляет биохимия. Важно назначать развернутую картину по липидным соединениям (липидограмма). Это одна из наиболее точных методик выявления концентрации жиров.
- Иммунограмма по необходимости. Косвенно указывает на дислипидемию.
Далее проводится исследование под контролем кардиолога. Если процесс течет давно, необходимо выявить последствия.
Парадоксально, но осложнение может быть и причиной. Это лишний повод направить больного к врачу.
Показано измерение АД и частоты сердечных сокращений. ЭКГ, ЭХО, суточное мониторирование по показаниям.
Перечень не полный, это лишь часть возможных мероприятий. Но они назначаются практически всегда. Прочие — по усмотрению специалиста.
Лечение
В первый момент показаны медикаменты ряда групп:
- Статины. Выводят липиды из организма. Существует множество торговых наименований и типов препаратов. Популярным остается Аторис.
- Никотиновая кислота. Эндурацин. Обладает способностью системно снижать концентрацию жирных соединений. Однако тяжело переносится пациентами и часто вызывает опасные аллергические реакции. Лекарство применяют с большой осторожностью.
- Фибраты. Назначаются в системе со статинами, обладают способностью повышать количество липопротеинов высокой плотности, которые естественным образом выводят вредные жиры. Наименований также несколько: Кло- Ципрофибрат. При длительном приеме в больших дозировках провоцирует нарушения зрения.
- Рыбий жир. Кислоты в его составе используются в качестве вспомогательного средства.
- Смолы. Наименования — Холестирамин и прочие. Связывают желчные кислоты и деактивируют их. Тем самым нарушается и усвоение липидов, что приводит к быстрому выведению последних.
Есть ингибиторы абсорбции холестерина. Эти медикаменты понижают активность подобного класса жиров. Но сегодня существует только одно разрешенное наименование — Эзитимиб. Врачи назначают его с осторожностью.
Исключительно лекарств недостаточно. Требуется изменение образа жизни:
- Отказ от курения и алкоголя.
- Избегание стрессов.
- Физическая активность в рамках разумного. Насколько позволяет организм.
- Полноценный отдых.
Лечение дислипидемии медикаментозное, также нужно научиться жить по-другому. Иначе эффект терапии будет кратковременным.
Диета
Одну из ключевых ролей играет и коррекция рациона. Нужно придерживаться ряда принципов:
- Минимум жиров в меню, также быстрых углеводов. Больше растительной пищи и белка.
- Дробные приемы. Мелкими порциями. 4-5 раз в сутки. Возможно чаще.
- Сокращение объема соли до 4-5 граммов. Полный отказ недопустим.
- Достаточное потребление жидкости. По потребности. Учитывается только вода.
Перечень продуктов подбирается исходя из представленных рекомендаций.
Соответственно, можно без существенных ограничений овощи, фрукты (кроме бананов и картофеля, их в рационе должно быть меньше).
Белок — мясо. Куриная грудка, филе индейки. Рыба, особенно красная.
Бобовые культуры, сухофрукты, орехи, ягоды и отвары на их основе. Супы.
Каши на молоке (нежирном, кроме манной, ее также лучше употреблять меньше). Хлеб из муки грубого помола, макароны из твердых сортов пшеницы.
Не стоит увлекаться сладостями, сдобными продуктами. Кофе, чай лучше заменить цикорием. По возможности.
Жирное мясо, фаст-фуд, снеки, полуфабрикаты и консервы выводятся из рациона полностью. Полезной нагрузки они не несут, чего не сказать о вреде.
Во всех случаях будут свои отклонения и уточнения. Не лишними окажутся индивидуальные рекомендации. Их лучше получить у диетолога.
Прогноз
В основном — благоприятный. В отсутствии атеросклероза, выраженных нарушений со стороны органов и систем удается добиться излечения. Особенно, если пациент поменял образ жизни.
Ответственное отношение к выполнению рекомендаций специалиста резко увеличивает шансы на успех.
Возможные осложнения
- Сердечная недостаточность.
- Инфаркт. Острое отмирание тканей сердца.
- Инсульт. Некроз церебральных структур, головного мозга.
- Сосудистая деменция .
- Почечная дисфункция.
- Нарушения работы печени.
Также и прочие патологические изменения. В конечном итоге, расстройство без терапии приведет к гибели больного почти со стопроцентной вероятностью. Насколько быстро — вопрос сложный.
В заключение
Болезнь дислипидемия — это нарушение обмена веществ. В частности, страдает метаболизм жиров разного типа.
Большая часть подобных отклонений приводит к атеросклерозу, а через него опосредованно к патологиям сердца, сосудов, мозга, других органов.
Запущенные случаи грозят неминуемой инвалидностью или смертью. Потому не стоит пренебрегать регулярными профилактическими консультациями.
Как минимум, раз в 6 месяцев нужно посещать терапевта, сдавать общий анализ крови и биохимию.
Классификация, диагностика и лечение дислипидемии
Дислипидемия (по МКБ код Е78) – это врожденная или приобретенная патология обмена жиров, которая сопровождается нарушением синтеза, транспорта и выведения жиров из крови. Именно по этой причине, наблюдается повышенное их содержание в циркулирующей крови.
Существует несколько классификаций этого заболевания:
- по Фредриксону;
- в зависимости от механизма развития;
- в зависимости от типа липидов.
По Фредриксону классификация дислипидемий не получила широкой популярности среди врачей, но все таки иногда о ней вспоминают, ведь она принята ВОЗ. Главным фактором, учитывающимся при этой классификации, является тип липида, уровень которого повышен. Существует 6 типов дислипидемий, среди которых только 5, обладают атерогенной способностью, то есть приводят к быстрому развитию атеросклероза.
- Первого типа – наследственная патология, при которой в крови пациента наблюдается повышенное содержание хиломикронов (МКБ Е78.3). Также это единственный тип, который не вызывает развитие атеросклероза.
- Второго типа (a и b) – наследственная патология, которая характеризуется гиперхолестеринемией (а) или комбинированной гиперлипидемией (b).
- Третьего типа – дисбеталипопротеинемия, при которой характерно повышение уровня триглицеридов и липопротеидов низкой плотности.
- Четвертый тип – гиперлипидемия эндогенного происхождения, при которой повышен уровень липопротеидов очень низкой плотности.
- Пятый тип – наследственная гипертриглицеридемия, для которой характерно повышенное содержание в крови хиломикронов.
По механизму возникновения классификация дислипидемий имеет несколько форм:
- Первичная – является самостоятельным заболеванием и бывает:
- моногенная – наследственная патология, связанная с генными мутациями;
- гомозиготная – очень редкая форма, когда ребенок получает дефектные гены по одному от обеих родителей;
- гетерозиготная – получение дефектного гена от одного из родителей.
- Вторичная – развивается, как осложнение других заболеваний.
- Алиментарная – развитие этого типа заболевания, напрямую связано с избыточным употреблением в пищу жиров животного происхождения.
В зависимости от того, какие жиры содержаться в крови в повышенном количестве выделяют:
- изолированная (чистая) гиперхолестеринемия (по МКБ код е78.0) – содержание в крови холестерина в комплексе с белком и липидами, липопротеидами.
- комбинированная (смешанная) гиперлипидемия (МКБ е78.2) – повышенное количество в крови холестерина и триглицеридов (химические соединения жирных кислот и триглицерола).
Факторами, способствующими возникновению и прогрессированию заболевания, могут быть:
- малоподвижный образ жизни;
- грубые нарушения диеты и питания;
- курение, злоупотребление алкогольными напитками;
- артериальная гипертензия;
- абдоминальный тип ожирения;
- мужской пол;
- возраст старше 45 лет;
- отягощенный семейный анамнез (инсульт, атеросклероз, ИБС).
к содержанию ↑
Клиника
Выделить один клинический синдром при дислипидемии невозможно. Очень часто такое заболевание сопровождается развитием симптомов напоминающих атеросклероз, ИБС и другие заболевания сердечно-сосудистой системы. Также может проявиться синдром острого панкреатита, что более характерно при высоком содержании триглицеридов. При высоком содержании липопротеидов высокой плотности (ЛПВП) пациенты отмечают появление:
- Ксантом – плотных узелков, наполненных холестерином, покрывающих сухожилия;
- Ксантелазм – холестерин, отложенный под кожей век в виде небольших желтоватых узелков;
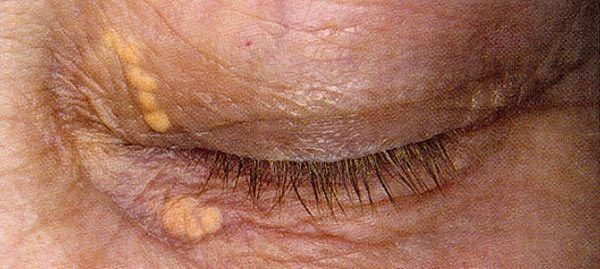 Отложение холестерина под веками
Отложение холестерина под веками
Говоря о клиническом проявлении дислипидемии, не стоит забывать о таком понятии как метаболический синдром. Метаболический синдром – это комплекс нарушений липидного, жирового обмена, а также дисфункция механизмов регуляции артериального давления. На практике метаболический синдром представлен:
- дислипидемией;
- абдоминальным ожирением;
- гипергликемией;
- артериальной гипертензией;
- нарушением гемостаза.
к содержанию ↑
Диагностика
Диагноз дислипидемия может поставить только высококвалифицированный врач, проведя дополнительную диагностику:
- Сбор анамнеза жизни и болезни (когда появились первые симптомы болезни, имели ли родственники в анамнезе атеросклероз и другие заболевания сердца и сосудов);
- Объективный осмотр пациента (осмотр слизистых и кожных покровов, измерение АТ, которое может быть повышенным);
- Общий развернутый и биохимический анализ крови, а также мочи;
- Липидограмма – анализ крови, который определяет наличие и уровень содержания в крови пациента жироподобных веществ, которые являются главным признаком дислипидемии (триглицериды, липопротеиды очень низкой, низкой и высокой плотности;
- Статины – препараты, действие которых направлено на снижение синтеза гепатоцитами холестерина и внутриклеточного его содержания;
- Ингибиторы адсорбции холестерина – группа препаратов, которые препятствуют кишечному всасыванию холестерина;
- Ионно-обменные смолы (секвестранты желчных кислот) – группа фармацевтических препаратов, которые обладают способностью связывать желчные кислоты и содержащийся в них холестерин, и выводят их с просвета кишечника;
- Фибраты – препараты, которые снижают уровень триглицеридов в крови и повышают количество защитных веществ ЛПВП;
- Омега-3 полиненасыщенные жирные кислоты – препараты, синтезированные из мускулатуры рыб, которые предохраняют сердце от инфаркта, уменьшают риск развития аритмий.
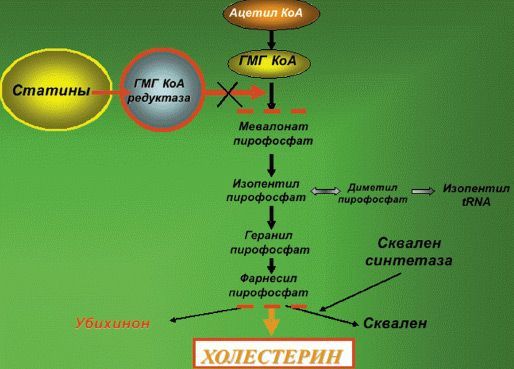 Действие статинов на холестерин к содержанию ↑
Действие статинов на холестерин к содержанию ↑Немедикаментозное лечение
Лечить дислипидемию медикаментозными препаратами, без применения немедикаментозных методов не целесообразно. Ведь, откорректировав рацион питания, режим труда и отдыха, а также физической активности, можно достичь очень хорошего терапевтического эффекта. Для этого необходимо:
- снизить количество жиров животного происхождения в ежедневном рационе, а иногда и полностью от них отказаться;
- нормализовать вес тела;
- увеличить физическую нагрузку, соответствующую силам и возможностям пациента;
- перейти на сбалансированное, витаминизированное и дробное питание;
- резко ограничить или полностью отказаться от употребления алкоголя, который увеличивает количество триглицеридов в крови пациента, способствует утолщению стенок сосудов и ускоряет развитие атеросклероза.
- курение также играет немаловажную роль в развитии этого заболевания.

Диетотерапия
Как уже упоминалось выше, диета при дислипидемии является одним из главных факторов эффективного лечения. Диета – это не временное явление, а образ жизни и питания, на котором основана профилактика атеросклероза. Диета при этом заболевании направлена на снижение уровня холестерина в крови пациента и имеет несколько принципов:
- ограничить употребление жирных сортов мяса, рыбы, сала, креветок, сливочного масла, жирных сортов кисломолочной продукции, промышленных сыров, колбас и сосисок;
- обогатить свой рацион жирами, растительного происхождения, овощами, фруктами, нежирными сортами мяса птицы и рыбы;
- обезжиренная кисломолочная продукция также показана при этом виде заболевания;
- питание рекомендуется дробное, небольшими порциями через одинаковые промежутки времени.
к содержанию ↑
Экстракорпоральное лечение
Такое лечение применяют для изменения свойств и состава крови, вне человеческого организма. Атерогенная дислипидемия тяжелой формы является показанием к применению этого метода. Ведь именно, атерогенная дислипидемия является фактором, способствующим развитию осложнений в виде сердечно-сосудистых заболеваний.
Методы генной инженерии
Этот вид лечения в будущем может стать одним из главных при лечении наследственной дислипидемии. Наработки генной инженерии применяют для изменения генетического материала и придания ему желаемых качеств. Этот вид лечения разрабатывают на перспективу.
Возможные осложнения и последствия
Заболевание поддается лечению, но процесс этот довольно длительный и требует от пациента дисциплинированности и силы воли. Но эти усилия стоят того, чтобы предупредить сложные и опасные для здоровья осложнения в виде:
- атеросклероза;
- ишемической болезни сердца;
- инфаркта;
- инсульта;
- нарушений ритма сердца;
- артериальной гипертензии и поражения сосудов почек;
- атеросклероза кишечника;
- атеросклероза нижних конечностей.
По механизму развития все осложнения можно условно разделить на две группы:
- острые;
- хронические.
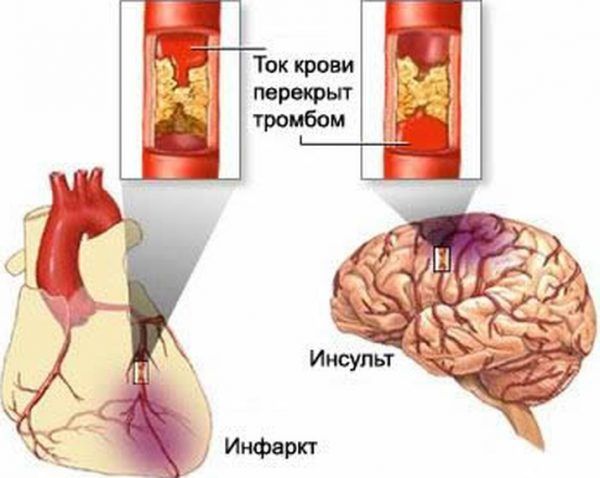 Осложнения могут быть разные, от атеросклероза до инсульта
Осложнения могут быть разные, от атеросклероза до инсультаОстрые осложнения – это возникновение стеноза (сжатия) сосуда и отрывание тромба от места его крепления. Попросту говоря, тромб закрывает полностью или частично просвет сосуда и возникает эмболия. Такая патология часто имеет летальный исход. Хронические осложнения – это постепенное сужение просвета сосуда и образования в нем тромба, которое приводит к хронической ишемии участка, который кровоснабжается этим сосудом. Прогноз при дислипидемии зависит от:
- тяжести и вида заболевания;
- локализации очага атеросклероза;
- скорости развития патологического процесса;
- своевременности диагностики и лечения.
к содержанию ↑
Профилактика
Данное заболевание, как и все другие, легче предупредить, чем потом долго и сложно лечить. Поэтому профилактика атеросклероза и дислипидемии может быть нескольких видов:
- Первичная профилактика – комплекс мероприятий, направленных на предотвращение появления и развития заболевания. С этой целью рекомендуется:
- Вторичная профилактика – мероприятия, направленные на предотвращение развития осложнений и прогрессирование заболевания. Этот вид профилактики применят при уже диагностированной дислипидемии. С этой целью можно применять:
- нормализация массы тела;
- активный способ жизни;
- избегание стрессов;
- рациональное распределение времени для работы и отдыха;
- регулярный медицинский осмотр с обязате6льной сдачей анализов крови и мочи, а также измерением артериального давления;
- диетотерапию;
- медикаментозную профилактику;
- немедикаментозное воздействие на причину возникновения заболевания.

При появлении первых тревожных симптомов необходимо обратиться за квалифицированной медицинской помощью.
Профилактика, диагностика и лечение, проведенные своевременно, способны продлить и сохранить пациенту жизнь и ее качество. Только главным условием такого прогноза является дисциплинированность и бережное отношение к своему здоровью.


