Типы нарушения липидного обмена
Типы дислипидемии и причины ее возникновения
К нарушениям обмена веществ в организме человека относится дислипидемия. Это патологическое состояние, при котором изменяется нормальный липидный состав крови. Это не самостоятельное заболевание. Гиперлипопротеинемия является основным фактором риска развития атеросклероза.
Нарушение жирового обмена
Нарушение липидного обмена встречается очень часто. Данная патология диагностируется преимущественно у взрослых. В организме человека синтезируются триглицериды, холестерин и липопротеиды. Последние образованы белками и жирами. Выделяют липопротеины высокой, низкой, промежуточной и очень низкой плотности. Кроме этих соединений имеются хиломикроны.
Липопротеины необходимы для переноса холестерина и построения клеток. При нарушении жирового обмена соотношение этих веществ меняется и усиливается их образование. Существует такое понятие, как гиперлипопротеинемия. Это высокий уровень липопротеинов в крови. Он является фактором риска развития сердечно-сосудистой патологии (ИБС, атеросклероза, гипертонической болезни).
 Ежегодно от этого недуга умирают десятки миллионов людей. В норме уровень холестерина здорового человека не превышает 5,2 ммоль/л. Высоким считается концентрация этого вещества более 6,2 ммоль/л. Оптимальный уровень триглицеридов в крови составляет менее 1,7 ммоль/л. Липопротеины низкой плотности являются атерогенными. Они повышают вероятность развития атеросклероза.
Ежегодно от этого недуга умирают десятки миллионов людей. В норме уровень холестерина здорового человека не превышает 5,2 ммоль/л. Высоким считается концентрация этого вещества более 6,2 ммоль/л. Оптимальный уровень триглицеридов в крови составляет менее 1,7 ммоль/л. Липопротеины низкой плотности являются атерогенными. Они повышают вероятность развития атеросклероза.
В норме их концентрация в крови менее 2,6 ммоль/л. Пограничным является состояние, при котором содержание ЛПНП составляет 3,4–4 ммоль/л. Липопротеины высокой плотности являются антиатерогенными. Низкая их концентрация — фактор риска развития сердечно-сосудистой патологии. Оптимальным является содержание ЛПВП 1,6 ммоль/л и выше.
Виды нарушения липидного обмена
Опытным врачам известны все типы гиперлипидемий. Данная патология бывает первичной, вторичной и алиментарной. В первом случае нарушения обусловлены врожденными (генетическими) факторами. Наиболее часто диагностируется первичная полигенная форма данной патологии. Вторичный тип развивается на фоне других заболеваний. Алиментарная — обусловлена рациональным питанием.
Имеется классификация гиперлипопротеинемий в зависимости от того, содержание каких соединений повышено. Выделяют следующие типы по Фредриксону:
- наследственная гиперхиломикронемия;
- наследственная и полигенная гиперхолестеринемия;
- комбинированная гиперлипидемия;
- наследственная дис-бета-липопротеидемия;
- эндогенная гиперлипидемия;
- наследственная гипертриглицеридемия.
Всего их 5 видов. Вторая форма подразделяется на типы 2a и 2b. Нарушение обмена жиров 2а-типа характеризуется высокой концентрацией в крови ЛПНП. При 2b-форме повышается содержание триглицеридов, ЛПОНП и ЛПНП. При 3 типе наблюдается высокая концентрация ЛПНП. 4 форма данной патологии отличается повышенным содержанием в крови ЛПОНП. При 5 типе дополнительно усиливается синтез хиломикронов.
Причины возникновения
 Данные изменения возникают по нескольким причинами. Основными этиологическими факторами являются:
Данные изменения возникают по нескольким причинами. Основными этиологическими факторами являются:
- наследование дефектных генов от родителей;
- сахарный диабет;
- недостаточная выработка тиреоидных гормонов;
- операции на щитовидной железе;
- желчнокаменная болезнь;
- холецистит;
- гепатит;
- прием некоторых лекарственных препаратов;
- нерациональное питание;
- курение;
- хроническая почечная недостаточность;
- сидячий образ жизни.
 Негативно влияет на жировой обмен бесконтрольное применение иммунодепрессантов, бета-блокаторов, тиазидных диуретиков, гормональных препаратов, ретиноидов и гормональных лекарств (эстрогенов, кортикостероидов). Часто встречается диабетическая гиперлипидемия. Она наблюдается у людей, калорийность рациона которых превышает норму.
Негативно влияет на жировой обмен бесконтрольное применение иммунодепрессантов, бета-блокаторов, тиазидных диуретиков, гормональных препаратов, ретиноидов и гормональных лекарств (эстрогенов, кортикостероидов). Часто встречается диабетическая гиперлипидемия. Она наблюдается у людей, калорийность рациона которых превышает норму.
Вторичная форма гиперлипидемии наблюдается на фоне нефротического синдрома. В группу риска входят беременные. Часто диагностируется алиментарная форма дислипидемии. Она обусловлена избытком в рационе жирной пищи (свинины, сметаны, сливочного масла, колбас, субпродуктов), перееданием и злоупотреблением кондитерскими и хлебобулочными изделиями.
Предрасполагающими факторами являются:
- стрессовые ситуации;
- сидячая работа;
- стойкая гипертензия;
- большой обхват талии;
- возраст старше 45 лет;
- отягощенный семейный анамнез;
- наличие инсульта или ишемической болезни сердца.

Данная патология чаще встречается у мужчин.
Проявления нарушения жирового обмена
При гиперлипидемии отсутствуют специфические симптомы. Это лабораторный показатель, а не заболевание. При изменении липидного состава крови возможны следующие признаки:
Если повышена атерогенная фракция липопротеинов, то возможно развитие ксантоматоза. При нем поражаются веки. Ксантелазмы — это желтого цвета, округлые или овальные образования. Они возвышаются над кожей. Это состояние чаще всего развивается у людей с дислипидемией 2 и 3 типов. В группу риска входят пожилые женщины. Иногда при нарушении жирового обмена наблюдается помутнение роговицы.
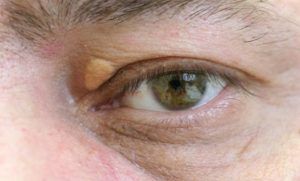 Ко внешним симптомам повышенного уровня липидов в крови относятся ксантомы. Они могут локализоваться на ягодицах, бедрах, пальцах, а также в области суставов. Ксантомы образованы триглицеридами, холестерином и фагоцитами. При 2 и 3 типах дислипидемии желтые пятна часто появляются в области сухожилий. Плоские ксантомы локализуются в складках кожи.
Ко внешним симптомам повышенного уровня липидов в крови относятся ксантомы. Они могут локализоваться на ягодицах, бедрах, пальцах, а также в области суставов. Ксантомы образованы триглицеридами, холестерином и фагоцитами. При 2 и 3 типах дислипидемии желтые пятна часто появляются в области сухожилий. Плоские ксантомы локализуются в складках кожи.
При данном нарушении возможно развитие атеросклероза. Клиническая картина определяется локализацией патологического процесса. Возможны такие симптомы, как головная боль, слабость, нарушение стула, боль в груди, животе, судороги, отек и парестезии конечностей. При гипертриглицеридемии часто развивается панкреатит. Он проявляется болью в животе, нарушением стула и вздутием.
Обследование
Лечение гиперлипидемии начинается после уточнения диагноза. Для этого понадобятся:
- опрос пациента;
- физикальный осмотр;
 общий и биохимический анализы крови;
общий и биохимический анализы крови;- липидограмма;
- коагулограмма;
- иммунологический анализ крови;
- генетическое исследование;
- общий анализ мочи.
При наличии субъективных жалоб могут потребоваться томография, ангиография, дуплексное сканирование, ультразвуковая допплерография и электрокардиография. Очень важно установить основные факторы риска дислипидемии. Данный лабораторный синдром выявляется в процессе липидограммы.
Перед исследованием необходимо:
- соблюдать строгую диету в течение 2–3 недель;
- вылечить имеющиеся инфекционные заболевания;
- избегать наложения жгута.
В ходе исследования врач определяет содержание общего холестерина, липопротеидов и триглицеридов.
Лечебная тактика
При вторичной дислипидемии лечение направлено на основное заболевание (диабет, патологию почек или щитовидной железы). Смешанная форма данной патологии требует комплексного подхода к лечению.

Основными аспектами терапии являются:
- нормализация веса;
- дозирование нагрузки;
- соблюдение диеты;
- отказ от алкоголя и сигарет.
Гиперлипидемия любой степени является показанием к изменению характера питания. Больным необходимо:
- отказаться от жирной и жареной пищи;
- есть в большом количестве фрукты, овощи и ягоды;
 включить в меню рыбу и морепродукты;
включить в меню рыбу и морепродукты;- не переедать;
- отказаться от кондитерских изделий и выпечки;
- снизить калорийность пищи.
По показаниям могут назначаться следующие лекарства:
- ингибиторы абсорбции холестерина;
- фибраты;
- препараты на основе полиненасыщенных жирных кислот;
- статины.
Эти медикаменты снижают уровень липидов в крови. Наиболее эффективны статины. Назначаются Аторвастатин-Тева, Аторис, Веро-Ловастатин и Симвор. Широко применяются экстракорпоральные методы лечения. К ним относятся иммуносорбция, плазмофильтрация и гемосорбция. Диета должна соблюдаться постоянно.
Больным нужно повысить двигательную активность, обеспечить достаточный ночной сон и исключить стрессовые ситуации.
Неуточненная гиперлипидемия при отсутствии лечения приводит к атеросклерозу и гемодинамическим нарушениям. Таким образом, высокий уровень липопротеинов чаще всего связан с неправильным питанием и наследственной предрасположенностью.
Нарушение липидного обмена
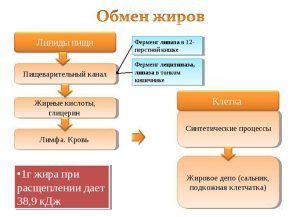
Обмен жиров или липидный обмен — один из «кирпичиков», составляющих метаболизм. Липидный обмен включает в себя совокупность процессов образования и расходования жиров.
1 Как образуется жир в организме человека?
Организм человека умеет образовывать липиды или триглицериды не только из жиров, поступающих с пищей, а еще из углеводов и белков. Жиры с поступающей пищей попадают в желудочно-кишечный тракт, всасываются в тонкой кишке, претерпевают процесс превращения и расщепляются на жирные кислоты и глицерин. Выделяют также внутренние, эндогенные жиры, которые синтезируются в печени. Жирные кислоты являются источником большого количества энергии, являясь своего рода организменным «топливом».
Они всасываются в кровь и с помощью специальных транспортных форм — липопротеинов, хиломикронов, разносятся к различным органам и тканям. Жирные кислоты могут вновь использоваться на синтез триглицеридов, жира, а при их избытке запасаться в печени и в клетках жировой ткани — адипоцитах. Именно адипоциты с большим запасом триглицеридов создают дискомфорт для человека и проявляются излишками отложений подкожно-жировой клетчатки и лишним весом. Жировые отложения также могут образовываться из углеводов.
Глюкоза, фруктоза поступающие в кровь при помощи гормона инсулина, способны депонироваться в виде триглицеридов в печени и клетках. Поступающие с пищей белки также способны трансформироваться в триглицериды путем каскада превращений: расщепленные белки до аминокислот, всасываются в кровь, проникают в печень, преобразуются в глюкозу и под действием инсулина становятся триглицеридами, запасающимися в адипоцитах. Так очень упрощенно можно представить процесс образования липидов в человеческом организме.
2 Функции липидов в организме
Роль жиров в организме человека сложно переоценить. Они являются:
- основным энергетическим источником в организме;
- строительным материалом для клеточных мембран, органелл, ряда гормонов и ферментов;
- защитной «подушкой» для внутренних органов.
Жировые клетки осуществляют теплорегуляцию, повышают устойчивость организма к инфекции, секретируют гормоноподобные вещества — цитокины, а также осуществляют регуляцию обменных процессов.
3 Как расходуются жиры?
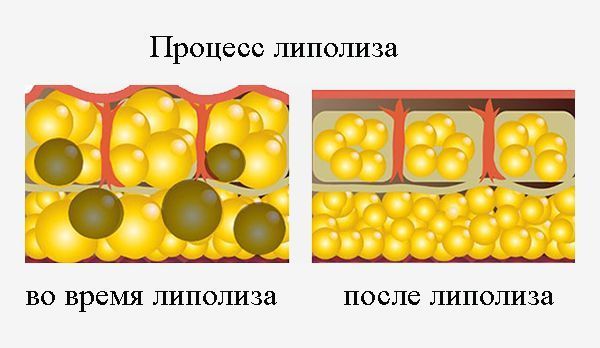
Расщепление жировых клеток или процесс липолиза
Отложенные «про запас» триглицериды могут покидать адипоциты и использоваться на нужды клеток, когда к ним поступает недостаточно энергии или требуется структурный материал для построения мембран. Гормоны организма, обладающие липолитическим действием — адреналин, глюкагон, соматотропин, кортизол, гормоны щитовидной железы, подают сигнал в адипоциты — наступает липолиз или процесс расщепления жиров.
Получив «указания» от гормонов, триглицериды расщепляются на жирные кислоты и глицерин. Жирные кислоты транспортируются в кровь при помощи переносчиков — липопротеинов. Липопротеины в крови взаимодействуют с рецепторами клетки, которая расщепляет липопротеины и забирает жирные кислоты для дальнейшего окисления и использования: строительства мембран или выработки энергии. Липолиз может активизироваться при стрессах, чрезмерных физических нагрузках.
4 Почему нарушается липидный обмен?
Дислипидемия или нарушение липидного обмена — это состояние при котором, в силу различных причин, наблюдается изменение содержания липидов в крови (повышение или понижение), либо появление патологических липопротеинов. Состояние обусловлено патологическими процессами в синтезе, расщеплении жиров или неполноценным удалением их из крови. Неполадки в липидном обмене могут приводить к избытку жиров в крови — гиперлипидемии.
По данным исследований, такое состояние характерно для 40% взрослого населения, и встречается даже в детском возрасте.
Нарушение липидного обмена может быть спровоцировано рядом факторов, которые запускают патологические процессы разбалансировки поступления и утилизации липидов. К факторам риска относят:
- гиподинамию или малоподвижный образ жизни,
- курение,
- злоупотребление алкоголем,
- повышенная активность гормонов щитовидной железы,
- избыточная масса тела,
- заболевания, провоцирующие обменные нарушения липидов.
5 Первичные нарушения липидного обмена
Все нарушения липидного обмена классифицируют на первичные и вторичные. Первичные обусловлены генетическими дефектами и имеют наследственную природу. Выделяют несколько форм первичных нарушений в обмене липидов, наиболее часто встречающейся является семейная гиперхолестеринемия. Это состояние обусловлено дефектом гена, кодирующего синтез, функцию рецепторов, связывающихся с определенными липопротеинами. Различают несколько форм патологии (гомо- и гетерозиготная), объединяет их наследственная природа заболевания, высокий уровень холестерина с момента рождения, раннее развитие атеросклероза и ИБС.
Заподозрить наследственную дислипопротеинемию у пациента врач может при:
- рано перенесенном инфаркте миокарда;
- существенном поражении сосудов атеросклеротическим процессом в молодом возрасте;
- имеющихся данных о заболеваемости ИБС, сердечно-сосудистых катастрофах у ближайших родственников в молодом возрасте.
6 Вторичные нарушения липидного обмена
Данные нарушения обмена липидов развиваются как следствие при многих заболеваниях, а также в результате употребления некоторых лекарственных препаратов.
Причины, вызывающие повышенное содержание липидов в крови:
- сахарный диабет,
- ожирение,
- гипотиреоз,
- прием лекарственных средств: прогестерон, тиазиды, эстрогены, глюкокортикоиды,
- хроническая почечная недостаточность,
- стрессы.
Причины, вызывающие понижение содержания липидов:
- синдром мальабсорбции,
- пониженное, недостаточное питание,
- туберкулез,
- хронические заболевания печени,
- СПИД.
Очень часто наблюдается дислипидемия вторичного происхождения при сахарном диабете 2 типа. Он всегда сопровождается атеросклерозом — изменением стенок сосудов с отложением на них «бляшек» лишнего холестерина и других липидных фракций. Среди пациентов, страдающих сахарным диабетом, наиболее частой причиной смерти становится ИБС, вызванная атеросклеротическими нарушениями.
7 Последствия высокого содержания липидов в крови
Чрезмерно «жирная» кровь — враг №1 для организма. Избыточное количество липидных фракций, а также дефекты их утилизации неизбежно приводят к тому, что «все лишнее» оседает на сосудистой стенке с формированием атеросклеротических бляшек. Обменные липидные нарушения приводят к развитию атеросклероза, а значит, у таких пациентов во много раз возрастает риск заболеть ишемической болезнью сердца, инсультом, нарушением сердечного ритма.
8 Признаки, указывающие на нарушения липидного обмена
Опытный врач может заподозрить дислипидемию у пациента при осмотре. Внешними признаками, указывающими на имеющиеся запущенные нарушения станут:
- множественные желтоватые образования — ксантомы, располагающиеся на туловище, животе, коже лба, а также ксантелазмы — желтые пятна на веках;
- у мужчин может наблюдаться раннее поседение волос на голове и грудной клетке;
- матовое кольцо по краю радужки.
Все внешние признаки является относительным указанием на нарушение липидного обмена, и для его подтверждения необходим комплекс лабораторных и инструментальных исследований, позволяющих подтвердить предположения врача.
9 Диагностика нарушений липидного обмена
Существует программа обследования для выявления дислипидемий, которая включает в себя:
- общий анализ крови, мочи,
- БАК: определение общего ХС, ТГ, ХС ЛПНП, ЛПОНП, ЛПВП, АСАТ, АЛАТ, билирубина, белка, белковых фракций, мочевины, ЩФ,
- определение глюкозы крови, и если есть тенденция к повышению — проведение теста на глюкозотолерантность,
- определение окружности живота, индекса Кетле,
- ЭКГ,
- измерение АД,
- Исследование сосудов глазного дна,
- ЭхоКГ,
- рентгенография ОГК.
Это общий перечень исследований, который при нарушениях липидного обмена, по усмотрению доктора может расширяться и дополняться.
10 Лечение нарушений липидного обмена

Активный образ жизни
Терапия вторичных дислипидемий направлена, в первую очередь, на устранение основного заболевания, вызвавшего расстройство метаболизма липидов. Коррекция уровня глюкозы при сахарном диабете, нормализация массы тела при ожирении, лечение нарушений всасывания и в ЖКТ гарантированно улучшат липидный обмен. Устранение факторов риска и гиполипидемическая диета при нарушении липидного обмена — важнейшая часть на пути к выздоровлению.
Пациентам следует забыть о курении, перестать употреблять алкоголь, вести активный образ жизни и бороться с гиподинамией. Пища должна быть обогащена ПНЖК (их содержат жидкие растительные масла, рыба, морепродукты), следует уменьшить общее потребление жиров и продуктов, содержащих насыщенные жиры (сливочное масло, яйца, сливки, животный жир). Медикаментозная терапия нарушений липидного обмена включает прием статинов, фибратов, никотиновой кислоты, секвестрантов желчных кислот по показаниям.
Нарушение липидного обмена
Общие сведения
Липидный обмен это сложный биохимический процесс в клетках органима, который влючает в себя расщепление, переваривание, всасывание липидов в пищеварительном тракте. Липиды (жиры) поступают в организм вместе с пищей.
Нарушение липидного обмена приводит к возникновению целого ряда заболеваний. Важнейшими среди них являются атеросклероз и ожирение. Заболевания сердечно-сосудистой системы являются одной из самых расостраненных причин смертности. Предрасположенность к возникновению сердечно-сосудистых заболеваний является серьезной причиной обследований. Людям в группе риска следует внимательно следить за состоянием своего здоровья. Целый ряд заболеваний обусловлен нарушением липидного обмена. Важнейшими среди них следует назвать атеросклероз и ожирение. Заболевания сердечно-сосудистой системы, как следствие атеросклероза, занимают первое место в структуре смертности в мире.
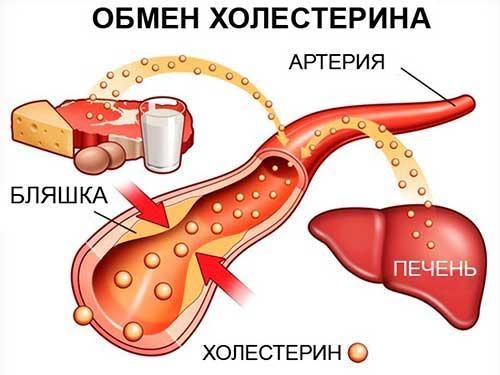
Нарушение липидного обмена
Проявление атеросклероза в поражении коронарных сосудов сердца. Аккумуляция холестерина в стенках сосудов приводит к образованию атеросклеротических бляшек. Они, увеличиваясь со временем в размере, могут перекрывать просвет сосуда и препятствовать нормальному кровотоку. Если вследствие этого кровоток нарушается в коронарных артериях, то возникает инфаркт миокарда (или стенокардия). Предрасположенность к атеросклерозу зависит от концентрации транспортных форм липидов крови альфа-липопротеинов плазмы.
Аккумуляция холестерола в сосудистой стенке происходит вследствие дисбаланса между поступлением его в интиму сосудов и его выходом. В результате такого дисбаланса холестерол там накапливается. В центрах накопления холестерола формируются структуры — атеромы. Известны два фактора, которые вызывают нарушение липидного обмена. Во-первых, изменения частиц ЛПНП (гликозилирование, перекисное окисление липидов, гидролиз фосфолипидов, окисление апо В). Во-вторых, неэффективное высвобождение холестерола из эндотелия сосудистой стенки циркулирующими в крови ЛПВП. Факторы, влияющие на повышенный уровень ЛПНП у человека:
насыщенные жиры в питании;
высокое потребление холестерина;
диета с низким содержанием волокнистых продуктов;
Нарушение липидного обмена являются важнейшими факторами риска развития атеросклероза и связанных с ним заболеваний сердечно-сосудистой системы. Концентрация в плазме крови общего холестерина или его фракций, тесно коррелирует с заболеваемостью и смертностью от ИБС и других осложнений атеросклероза. Поэтому характеристика нарушений липидного обмена является обязательным условием эффективной профилактики сердечно-сосудистых заболеваний. Нарушение липидного обмена может быть:
Нарушения липидного обмена бывают трех видов:
Первичное нарушение липидного обмена можно диагностировать у пациентов при раннем начале атеросклероза (до 60 лет). Вторичное нарушение липидного обмена возникает, как правило, у населения развитых стран в результате:
пассивного образа жизни;
У небольшого числа людей наблюдаются наследственные нарушения обмена липопротеинов, проявляющиеся в гипер- или гиполипопротеинемии. Причиной их является нарушение синтеза, транспорта или расщепления липопротеинов.
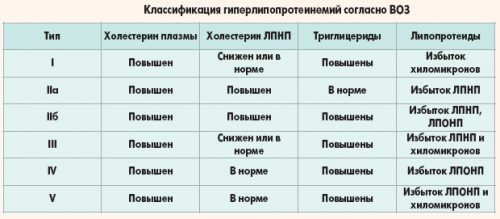
В соответствии с общепринятой классификацией, различают 5 типов гиперлипопротеинемий.
1. Существование 1 типа обусловлено недостаточной активностью ЛПЛ. Вследствие этого из кровотока очень медленно выводятся хиломикроны. Они накапливаются в крови, выше нормы отмечается и уровень ЛПОНП.
2. Гиперлипопротеинемия 2 типа делится на два подтипа: 2а, характеризующийся высоким содержанием в крови ЛПНП, и 2б (увеличение ЛПНП и ЛПОНП). 2 тип гиперлипопротеинемий проявляется высокой, а в ряде случаев очень высокой, гиперхолестеролемией с развитием атеросклероза и ишемической болезни сердца. Содержание триацилглицеролов в крови в пределах нормы (2а тип) или умеренно повышенное (2б тип). Гиперлипопротеинемия 2 типа характерна для тяжёлого заболевания — наследственной гиперхолестеролемии, поражающей молодых людей. В случае гомозиготной формы оно заканчивается смертельным исходом в молодом возрасте от инфарктов миокарда, инсультов и других осложнений атеросклероза. Гиперлипопротеинемия 2 типа распространена широко.
3. При гиперлипопротеинемии 3 типа (дисбеталипопротеинемии) нарушается превращение ЛПОНП в ЛПНП, и в крови появляются патологические флотирующие ЛПНП или ЛПОНП. В крови увеличено содержание холестерола и триацилглицеролов. Этот тип встречается достаточно редко.
4. При 4 типе гиперлипопротеинемий основное изменение заключается в увеличении ЛПОНП. В результате в сыворотке крови значительно увеличено содержание триацилглицеролов. Сочетается с атеросклерозом коронарных сосудов, ожирением, сахарным диабетом. Развивается главным образом у взрослых людей и является весьма распространённым.
5. 5 тип гиперлипопротеинемии – увеличение в сыворотке крови содержания ХМ и ЛПОНП, связанное с умеренно пониженной активностью липопротеинлипазы. Концентрация ЛПНП и ЛПВП ниже нормы. Содержание триацилглицеролов в крови повышено, в то время как концентрация холестерола в пределах нормы или умеренно повышена. Встречается у взрослых людей, но широкого распространения не имеет.
Типирование гиперлипопротеинемий проводится в лаборатории на основании исследования содержания в крови различных классов липопротеинов фотометрическими методами.
Большей информативностью в качестве предсказателя атеросклеротического поражения коронарных сосудов обладает показатель холестерола в составе ЛПВП. Еще более информативными является коэффициент, отражающий отношение атерогенных ЛП к антиатерогенным.
Чем выше этот коэффициент, тем больше опасность возникновения и прогрессирования заболевания. У здоровых лиц он не превышает 3-3,5 (у мужчин выше, чем у женщин). У больных ИБС он достигает 5-6 и более единиц.
Диабет – болезнь липидного обмена?
Проявления нарушения обмена липидов настолько сильно выражены при диабете, что диабет часто называют больше болезнью липидного, чем углеводного обмена. Основные нарушения обмена липидов при диабете – усиление распада липидов, увеличение образования кетоновых тел и снижение синтеза жирных кислот и триацилглицеролов.
У здорового человека обычно 50%поступившей глюкозы распадается CO2 и H2O; около 5 % преобразуется в гликоген, а остальная часть превращается в липиды в жировых депо. При диабете лишь 5 % глюкозы превращается в липиды при том, что количество распадающейся до CO2 и H2O глюкозы также уменьшается, а количество преобразуемой в гликоген изменяется незначительно. Результатом нарушения потребления глюкозы становится повышение уровня глюкозы в крови и удаление ее с мочой. Внутриклеточный дефицит глюкозы приводит к снижению синтеза жирных кислот.
У больных, не получающих лечения наблюдается увеличение в плазме содержания триацилглицеролов и хиломикронов и плазма часто является липемической. Повышение уровня этих компонентов вызывает уменьшение липолиза в жировых депо. Понижение активности липопротеинлипазы дополнительно вносит вклад в снижение липолиза.
Перекисное окисление липидов
Особенностью липидов клеточных мембран является их значительная ненасыщенность. Ненасыщенные жирные кислоты легко подвергаются перекисной деструкции – ПОЛ (перекисное окисление липидов). Реакция мембраны на повреждение называется поэтому «пероксидным стрессом».
В основе ПОЛ лежит свободнорадикальный механизм.
Свободнорадикальная патология – это курение, рак, ишемия, гипероксия, старение, диабет, т.е. практически при всех заболеваниях имеет место неконтролируемое образование свободных радикалов кислорода и интенсификация ПОЛ.
Клетка имеет системы защиты от свободнорадикального повреждения. Антиоксидантная система клеток и тканей организма включает 2 звена: ферментативное и неферментативное.
Ферментативные антиоксиданты:
— СОД (супероксиддисмутаза) и церулоплазмин, участвующие в обезвреживании свободных радикалов кислорода;
— каталаза, катализирующая разложение пероксида водорода; система глутатиона, обеспечивающая катаболизм перекисей липидов, перекисно модифицированных нуклеотидов и стероидов.
Даже кратковременный недостаток неферментативных антиоксидантов, особенно витаминов антиоксидантного действия (токоферола, ретинола, аскорбата), приводит к стойким и необратимым повреждениям клеточных мембран.



