Тромбоз и геморрой в чем разница
Какая разница между острым и хроническим геморроем
По характеру течения геморрой может быть хроническим или острым.
 По характеру течения геморрой может быть хроническим или острым.
По характеру течения геморрой может быть хроническим или острым.
Хроническая форма болезни
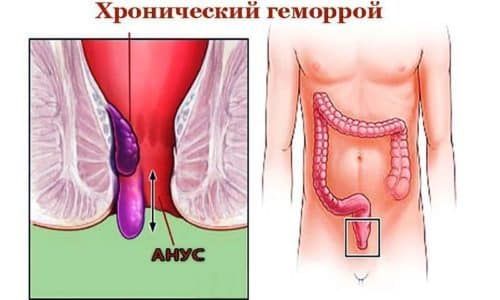
Наиболее часто геморроидальная болезнь протекает в хронической форме, нося рецидивирующий характер. Первые признаки хронического геморроя – это дискомфорт в аноректальной области, повышенная влажность, легкий зуд, ощущение инородного тела.
С развитием недуга возникает ректальное кровотечение – капли или струйка крови после каждого опорожнения кишечника. Продолжительность этого периода может составлять от нескольких месяцев до нескольких лет. Как правило, длительные периоды ремиссии, характеризующиеся отсутствием симптоматики, чередуются с рецидивами, которые проходят самостоятельно за довольно короткое время. По этой причине на этой стадии недуга к врачу обращаются редко.
 Наиболее часто геморроидальная болезнь протекает в хронической форме, нося рецидивирующий характер.
Наиболее часто геморроидальная болезнь протекает в хронической форме, нося рецидивирующий характер.
Тем не менее, заболевание никуда не девается, а продолжает прогрессировать, развиваются новые признаки геморроя. Во время опорожнения кишечника возникают боли, которые могут усиливаться или уменьшаться, в зависимости от характера питания больного. Кровотечения приобретают постоянный характер, их интенсивность может быть разной – от небольших капелек крови до существенных кровопотерь, вызывающих анемию. Постепенное увеличение узлов приводит к их выпадению.
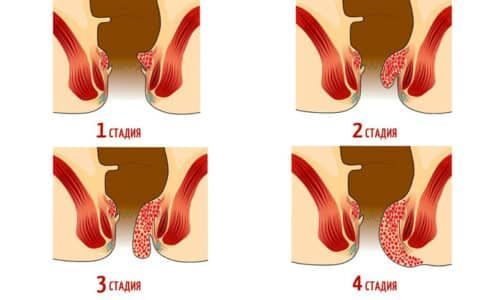
В течении хронического геморроя различают четыре стадии:
- 1 стадия – проявляется периодическими кровотечениями, связанными с травмированием узлов при дефекации. Выпадение геморроидальных узлов не отмечается;
- 2 стадия – узлы выпадают после акта дефекации, а потом сами вправляются;
- 3 стадия – узлы выпадают после акта дефекации, однако, вправляет их уже пациент самостоятельно;
- 4 стадия – узлы выпадают при малейшей физической нагрузке, кашле, чихании, а вправить их назад невозможно.
 В течении хронического геморроя различают четыре стадии.
В течении хронического геморроя различают четыре стадии.
Код хронического и острого геморроя по МКБ 10.
Острое течение заболевания
Острый геморрой является осложнением хронического. Этот недуг представляет собой ущемление или тромбоз геморроидальных узлов. Первые признаки острого геморроя – боли, сильный дискомфорт, повышение температуры тела, свидетельствующее о воспалительном процессе. По степени выраженности его подразделяют на три стадии:
- Тромбоз без воспалительного процесса. По сути, это наружный геморрой, характеризующийся небольшими узлами, умеренно болезненными при прикосновении. Пациент жалуется на зуд в аноректальной области, жжение. Может возникать небольшой отек и покраснение вокруг ануса;
- Тромбоз, осложненный воспалением. Наблюдается сильный отек вокруг анального отверстия, покраснение кожи. При ходьбе и в положении сидя чувствуется острая боль. Пальпация и пальцевое исследование узлов болезненны;
- Тромбоз с воспалением подкожной клетчатки. Вся область вокруг ануса воспалена. Пациент испытывает настолько резкие боли, что пальцевое исследование зачастую невозможно. При визуальном осмотре признаки воспаления узлов видны невооруженным глазом.
Острый геморрой требует экстренного лечения, в противном случае он чреват такими осложнениями, как гнойный парапроктит (воспаление клетчатки), массивные кровотечения, некроз тканей узла.
О некрозе свидетельствует почернение узлов. В этом случае попытки самостоятельно вправить узлы в прямую кишку могут вызвать заражение крови. Удаление омертвевших тканей осуществляется в оперативном порядке.
Чем опасен тромбоз наружного геморроидального узла и как его лечить
Геморрой, будучи деликатной проблемой, не всегда лечится сразу же при появлении первых симптомов из-за избегания пациентами обращений к врачу. Это болезнь, поражающая сосуды, находящиеся в прямой кишке, когда они расширяются, образуя узлы. На этапе начального появления геморрой легко поддаётся лечению. Но если человек обращается в медицинское учреждение поздно, изменения в состоянии сосудов усугубляются и становятся хроническими.
Геморрой в хроническом течении внезапно может обостриться – человек получает осложнение. Тромбоз наружного геморроидального узла вызывает выраженную боль, кровотечение и спазмы сфинктера.
Возникает сильный дискомфорт и необходимость госпитализации для лечения в стационаре.
Стадии развития патологии
От незначительных проявлений болезнь переходит к острой фазе невыносимого состояния, если не обращать внимания на своё здоровье.
- Неприятные, идущие фоном, болезненные ощущения, зуд, дискомфорт, жжение. Появившиеся узлы при этом небольшого размера, тугие, упругие. Усиление болезненности происходит после долгого сидения на одном месте, принятия алкоголя, острой, маринованной и жирной пищи.
- К постоянным болезненным ощущениям присоединяется сильный отёк в области заднего прохода, гиперемия его. Появляются спазматические сокращения сфинктера. При осмотре у врача ректальное исследование вызывает сильную боль.
- Полный отёк всей области заднего прохода. Геморроидальные узлы выступают наружу из отверстия заднего прохода, их цвет становится сине-багровым, до них больно дотрагиваться. Структура их плотная. Они защемлены, но вправить их обратно не удаётся, даже если вытерпеть возникающую боль. Прощупывание вызывает резкую болезненную реакцию уже в самом начале, и ректальное обследование делается невозможным, в том числе из-за тугого сфинктерного спазма. Кровоточивость. Болезненное опорожнение кишечника. Может подняться температура. Могут развиться некроз, сепсис, парапроктит.
Причины появления болезни
Начало возникновения тромбоза наружного геморроидального узла связано с состоянием сосудов, снабжающих кровью стенки прямой кишки. При усилении артериального притока крови и недостаточности венозного оттока сосуды компенсируют перепад, расширяясь.
[color-box color=”blue”]Когда на определённом этапе перестаёт помогать расширение, вены переполняются кровью и развиваются узлы.[/color-box]
В периоды обострений болезни узлы уже не вмещаются внутри прямой кишки и выпадают наружу – возникают тромбы.
Что вызывает развитие болезни
- Работа, лишающая человека возможности много двигаться в течение рабочего дня. Нахождение в неподвижности нарушает приток и отток крови в нижней части тела. Застой крови способствует недостаточному кровотоку в венах. А также долгое сидение мешает телу охлаждаться и действует как тёплый компресс.
- Тяжёлая работа, вынуждающая к подъёму тяжестей, перенапряжение мышц, нагрузки при спортивных упражнениях, верховая езда. Работа на ногах на одном месте, отсутствие ходьбы. При этом также возникают застойные процессы. Сосуды перестают быть эластичными и легко повреждаются, поддаваясь появлению геморроя.
- Проблемы в функционировании желудочно-кишечного тракта. Запоры провоцируют пережимание стенок прямой кишки затвердевшими каловыми массами, из-за чего затрудняется отток крови по венам. А в туалете больной напрягается и тужится, как при тяжёлой физической работе. В случае диареи слизистая оболочка ануса и прямой кишки подвергается раздражению и воспаляется.
- Беременность, приводящая к сдавливанию и пережиманию сосудов прямой кишки.
- Роды, в процессе которых прямая кишка подвергается усиленному растяжению.
- Ослабленность сосудов прямой кишки, передающееся по наследству.
- Переохлаждение нижней части тела.
- Алкогольные напитки, вызывающие расширение сосудов, по этой причине в них происходят застойные явления.
- Пища (острая, маринованная), раздражающая слизистые поверхности прямой кишки.
Симптомы
Если развился тромбоз, он проявляет себя ощущением боли в заднем проходе. Боль становится постоянной, независимо от посещения туалета. После туалета боль способна ещё больше усилиться.
Человек страдает от боли, которая пронзает его при каждом движении. Походка становится специфической, позволяющей уменьшить воздействие на больное место. Возможно кровотечение. Боль дополняется жжением в заднем проходе и вокруг него, зудом, а также кажущимся присутствием постороннего инородного тела.
Диагностика
Диагностика тромбоза достаточно определённа и производится визуально, с помощью пальцев, или с помощью инструментов. При визуальном осмотре видны узлы, которые имеют синюшный или багровый оттенок, нередко с признаками кровотечения. Вокруг тромбированных узлов отёчная покрасневшая область. Если есть тёмные участки, то это некротические изменения.
При пальпировании узлы плотные на ощупь, не поддаются сжатию. Сфинктер в сильном тонусе. Обследование, для уменьшения страданий пациента, возможно с применением обезболивания.
Инструментальное обследование с помощью зеркала также возможно при использовании местной анестезии. Оно производится для того, чтобы уточнить нюансы протекания болезни и дифференцировать особенности.
Лечение
Оптимальное направление лечебных мероприятий выбирается в зависимости от тяжести и стадии заболевания.
Методов лечения два:
- Консервативный медикаментозный.
- Хирургический.
Лечение медикаментами
Медикаментозный способ лечения применяется на начальном этапе возникновения недуга, это первые две стадии. С помощью него решаются вопросы снятия воспалительного процесса, расслабления сфинктера, уменьшения болезненных ощущений и отёка, а также растворения тромба. Для растворения тромба больные получают лечение тромболитическими средствами.
На больное место накладывают Гепариновую мазь, Гепатотромбин Г и Гепатотромбин, Проктоседил, Ауробин, Троксевазин.
Лечение дополняют венотониками для повышения тонуса вен, нормализации кровообращения и снятия отёка. Это Аэсцин и Детралекс.
Внутрь больные принимают антикоагулянты и по одной столовой ложке вазелинового масла. Если консервативное лечение не помогло, применяется хирургический метод.
Хирургическое лечение
Тромбэктомия, операция, проводимая под местным обезболиванием. Она заключается в удалении кровяного тромба. Хирург амбулаторно вскрывает тромбированный узел и извлекает тромб.
Резекция – устраняет наружный геморроидальный узел, также проводится амбулаторно и под местной анестезией. Поскольку вопрос решается более радикально, устраняя причину, то уменьшается возможность рецидивов в будущем.
В случае острого тромбоза наружного геморроидального узла существует единственный путь – радикальное оперативное удаление. Пациент после операции возвращается к состоянию здоровью, присутствовавшему у него до заболевания.
Медицина сегодня использует также бескровные методы лечения:
- Лазерная тромбэктомия
- Лигирование узла латексным кольцом
- Инфракрасная коагуляция
- Склеротерапия
[color-box color=”yellow”]Исходя из показаний, пациенты проходят лечение одним из этих способов, которые оставляют после себя минимальные повреждения и деформации рубцовых зон.[/color-box]
Профилактика
Для поддержания здоровья нет ничего полезнее посильных физических нагрузок, нормализации работы желудочно-кишечного тракта и ограничений в еде.
Поддерживая правильное питание без присутствия копчёных и острых блюд, не злоупотребляя алкогольными напитками, не оставаясь подолгу без движения в офисе, можно предупредить развитие геморроя.
Заболевания вен — тромбоз и тромбофлебит: в чем разница и сходство?
До сих пор существует неразбериха в формулировке диагноза: при какой патологии применять термины тромбофлебит и тромбоз. Как правило, в медицинской документации можно встретить такие формулировки, описывающие патологические процессы в венозной системе: «флебит» (воспаление стенки без образования в просвете сгустка крови), «тромбофлебит», «флеботромбоз» (или «тромбоз»). Два последних термина многие врачи используют как синонимы, порой внося путаницу. Тем не менее сложилось четкое разграничение применения этих понятий, которые обозначают принципиально отличающиеся друг от друга заболевания.
? Читайте в этой статье
Флеботромбоз и тромбофлебит — две разные патологии
Чем отличается тромбоз от тромбофлебита клинически? Поверхностный тромбофлебит можно заподозрить, когда по ходу вен, расположенных непосредственно под кожей, появляется болезненность и припухлость. Боль может варьировать от умеренного дискомфорта до резкой, как при судорогах, нарастать постепенно или возникать внезапно. Как правило, такие симптомы сохраняются в течение одной-двух недель, после чего затухают, а по ходу вен появляются «комки» уплотнения.
Тромбофлебит поверхностных вен
Флеботромбоз или тромбоз глубоких вен (ТГВ) может протекать бессимптомно, поэтому он трудно диагностируется. Наиболее чаще он проявляется появлением в икроножных мышцах тянущей, «пекущей» боли, поэтому его можно спутать с воспалительными заболеваниями кожи или мышц (миозитом). А также довольно часто наблюдается отек, который обычно расположен на стопе и вокруг лодыжек, кожа в этой области бледнеет или становится «багровой».
Тромбоз глубоких вен
Принципиальное различие между тромбофлебитом и тромбозом — локализация воспалительного процесса в венозной системе нижних конечностей. В первом случае это происходит в подкожных сосудах, а во втором — в венах, расположенных глубоко, в фасциальном футляре. При этих патология макро- и микроскопические изменения в венах одинаковые. Исторически сложилось, что приоритетом названий заболеваний служат клинические проявления: при поражении поверхностных сосудов ног — симптомы воспаления, a при глубоких — признаки их закупорки.
Существует ли серьезная угроза здоровью пациента при флеботромбозе и тромбофлебите, в чем разница для пациента? Основная опасность образования сгустков крови в венах ног — это возможность их отрыва от стенки сосуда и перемещения по кровеносной системе в легкие. Возникает угрожающее для жизни состояние — тромбоэмболия легочной артерии (ТЭЛА), которая часто наблюдается при ТГВ. К сожалению, иногда ТЭЛА может быть первым признаком флеботромбоза нижних конечностей. В свою очередь при поверхностном тромбофлебите такая ситуация встречается крайне редко.
Причины, факторы риска поверхностного тромбофлебита и тромбоза глубоких вен
Нарушения системы свертывания крови (тромбофилии), которые могут быть унаследованы от родителей или появиться, как реакция какой-либо приобретенной патологии, являются одной из причин образования тромба. Кроме того, существует целый ряд факторов риска, способствующих формированию сгустка крови в венозном русле нижних конечностей:
- длительное пребывание в неподвижном состоянии (например, на больничной койке);
- эксцессы ТГВ и/или эмболии в прошлом;
- некоторые виды рака;
- ожирение;
- варикозное расширение вен нижних конечностей.
Риск тромбоза глубоких вен резко возрастает в послеоперационном периоде, особенно это касается хирургических вмешательств на бедре и колене. Во время беременности и 6 месяцев после родов из-за гормональных изменений в организме наблюдается повышенная свертываемость крови. Такая же проблема может возникнуть у молодых женщин или старше 40 лет, если они принимают гормональные средства (противозачаточные таблетки или заместительная терапия). Некоторые эксперты считают, что авиаперелеты могут вызвать ТГВ, что связано с длительным периодом неподвижности, сочетающегося с обезвоживанием организма, особенно когда это усугубляется алкоголем.
Поверхностный тромбофлебит может появиться после укуса насекомого, при травматизации кожных покровов. Банальный порез, если его не лечить, иногда становится причиной возникновения воспаления вены. Также тромбофлебит часто встречается у наркоманов, которые используют сосуды ног для ведения наркотических средств.
Диагностика патологий
Специфические анализы помогают выявить наследственные подтипы тромбофилии. При определённых видах нарушения свертываемости крови пациенту может быть предложен постоянный прием препаратов, которые предотвращают появление тромбов.
Диагностика поверхностного тромбофлебита, как правило, не вызывает затруднений. При подозрении на ТГВ, обычно выполняется ультразвуковое исследование венозной системы (дуплекс сонография). Реже используются магнитно-резонансная венография или компьютер-томографическая. Хотя эти методики считаются высоко-информативными при диагностике патологии глубоких вен нижних конечностей, их дороговизна не позволяет широко использовать в клинической практике.
Венография магнитного резонанса (ВМР)
Анализ крови, известный как тест на D-димер, также иногда используют, если существует подозрение на тромбоэмболию легочной артерии. При диагностике этого серьезного осложнения выполняется, как правило, КТ (компьютерная томография).
Отличия в лечении
Поверхностный тромбофлебит и флеботромбоз глубоких вен имеют различные терапевтические подходы. Как правило, при первом пациенты не нуждаются в госпитализации. Рекомендуется постельный режим с приподнятой пораженной конечностью, местно тепло и компрессы с антисептиками (димексид, диоксидин). Противовоспалительные препараты назначаются как перорально, так и в виде крема или геля (например, Hirudoid®).
Лечение тромбоза глубоких вен проводят в условиях стационара, которое обычно включает инъекции низкомолекулярного гепарина. Действие этих препаратов направлено на предотвращение дальнейшего увеличения тромба, появления новых. Иногда прибегает к хирургическому вмешательству: удаляют сгусток крови или устанавливают специальный фильтр в нижней полой вене. Основная цель лечения — предотвратить тромбоз легочной артерии.
Сегодня хирурги, как правило, для описания воспалительного процесса в подкожных венах ног используют термин «тромбофлебит», а «флеботромбоз» — для обозначения поражения глубоких. Тем не менее, как показывают микроисследования, при этих патологиях изменения в сосудистой стенке идентичны. Также установлено, что довольно часто воспалительный процесс может перейти с поверхностных сосудов на глубокие. Многие терапевты считают, что поверхностный тромбофлебит — банальное заболевание, не несущее серьезную угрозу для здоровья пациента. Из этого следует практический вывод для больного: какой бы ни был установлен диагноз — поверхностный тромбофлебит или тромбоз глубоких вен — в любом случае стоит обращаться к специалисту. Лучше всего к флебологу.
Если заметить первые признаки тромба, можно предотвратить катастрофу. Какие симптомы, если тромб в руке, ноге, голове, сердце? Какие признаки образования, оторвавшегося? Что представляет собой тромб и какие вещества участвуют в его формировании?
Зачастую тромбоз глубоких вен несет серьезную угрозу жизни. Острый тромбоз требует немедленного лечения. Симптомы на нижних конечностях, особенно голени, могут диагностироваться не сразу. Операция требуется также не всегда.
Такие похожие варикоз и тромбовлебит, в чем разница между ними простому обывателю разобраться не так просто. Какие признаки и симптомы помогут их различить?
Преимущественно из-за длительного пребывания в одном положении может возникнуть илеофеморальный тромбоз. Симптомы — синюшность, вздутие вен, онемение ноги и т. д. Диагностика основывается на УЗИ, КТ. Лечение острого венозного тромбоза начинают с установки кава-фильтров и разжижающих препаратов.
Используют кава-фильт для отлова тромбов. Показания для установки могут быть такими: операции, длительный период обездвиживания, блуждающий тромб, тромбоз и прочие. Имплантация довольно проста, а вот осложнения могут быть серьезными. Ставят как временный, так и постоянный.
Обнаружиться наследственная тромбофлебия может просто во время беременности. Она относится к факторам риска самопроизвольного аборта. Правильное обследование, которое включает анализы крови, маркеры, поможет выявить гены.
Такая опасная патология, как гнойный тромбофлебит нижних конечностей, может возникнуть буквально из мелочи. Насколько опасно гнойное воспаление? Как лечить гнойный тромбофлебит?
Возникает посттравматический тромбоз при отсутствии адекватного лечения. Острая форма поражения глубоких сосудов нижних конечностей опасна отрывом тромба. Чем раньше выявлен сгусток, тем выше шансы на успех в лечении.
Крайне опасный флотирующий тромб отличается тем, что не примыкает к стенке, а свободно плывет по венам нижней полой вены, в сердце. Для лечения может быть применена реканализация.


