Аллергия болезнь
Аллергические заболевания являются следствием неправильной реакции иммунной системы на обычный раздражитель (аллерген). Как правило, такая ситуация возникает при снижении иммунитета или неадекватного его ответа на пищу, пыльцу, бытовую химию или медикаменты.
Чаще всего предрасположенность к аллергическим реакциям бывает генетически обусловленной и передается по наследству. Однако это не означает, что у здоровых родителей не может родиться ребенок-аллергик. Факторы, повышающие риск возникновения аллергических заболеваний:
- Проживание в экологически неблагополучном районе.
- Неправильное питание.
- Хронический воспалительный процесс органов пищеварения и дисбактериоз.
- Сильные стрессы, высокая эмоциональная нагрузка.
У ребенка аллергия может быть врожденного характера, если беременная женщина не соблюдала диетических рекомендаций, употребляла большое количество аллергенов – орехов, меда, рыбы, цитрусовых, шоколада. Очень часто причиной диатеза у новорожденного становятся различные инфекционные заболевания, перенесенные матерью в период вынашивания малыша, или длительный прием лекарственных препаратов.
Несомненно, для каждой болезни характерен свой собственный «набор» клинических признаков, однако все виды аллергических заболеваний имеют схожую симптоматику:
- Главный признак аллергии – высыпания на кожном покрове, которые способны локализоваться по всему телу или в месте контакта с аллергеном. Сыпь может быть пятнистой, иметь элементы узелков или пузырьков.
- Появление высыпаний сопровождается чувством жжения и зудом различной интенсивности.
- Реакция характеризуется отечностью (локальной или общей) и покраснением кожных покровов.
- В месте контакта с аллергеном зачастую возникают волдыри.
- Наблюдается затруднение носового дыхания из-за отека слизистой, могут быть выделения из носа водянистого характера, безудержное чихание, сильный зуд.
- Веки отекают, присоединяется конъюнктивит, глаза краснеют, слезятся и чешутся.
- Характерно першение в горле, возникновение аллергического бронхита. В тяжелых случаях присоединяются спазм бронхов и затруднение дыхания.
- Аллергия, особенно пищевая или лекарственная, нередко сопровождается расстройством стула.
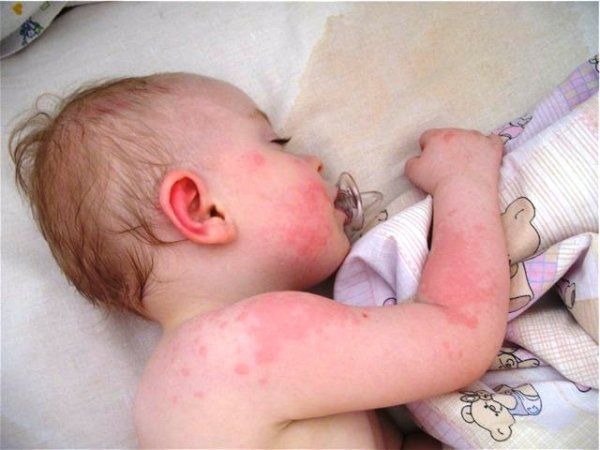
При сильных, остро развивающихся реакциях может произойти отек гортани и резкое ухудшение состояния в результате нарушения дыхания. Другим тяжелым вариантом считается анафилактический шок, требующий проведения срочных лечебных манипуляций.
Порой аллергическая реакция может быть распространенной, затрагивающей все органы и структуры организма. Иногда же процесс имеет локальный, четко ограниченный характер.
Это хроническое заболевание, поражающее органы дыхания. У предрасположенных лиц при контакте с аллергеном может возникать резкий спазм бронхов, сопровождающийся одышкой, мучительным кашлем. При адекватном лечении процесс получается приостановить, снизив количество приступов, однако полного излечения добиться практически невозможно.
Причинами возникновения бронхиальной астмы являются неблагоприятные профессиональные условия труда, загрязненный воздух в месте проживания, частый контакт с химическими веществами. Наследственному фактору придается большое значение. Очень часто астма имеет инфекционно-аллергическую природу, развиваясь на фоне хронических недугов (бронхита, тонзиллита).
Провокаторами астматического приступа могут служить различные аллергены – пыльца, пыль, шерсть, прием препаратов (аспирина), холодный воздух, вирусные заболевания.
Эта болезнь носит сезонный характер, возникая исключительно в определенное время года. Основными признаками поллиноза считаются аллергический ринит и конъюнктивит, которые проявляются как реакция на цветение какого-либо растения. В народе заболевание известно как сенная лихорадка. Водянистые выделения из носовых ходов сопровождаются периодическим закладыванием носа, чиханием и слезотечением, ощущением рези в глазах, зудом и гиперчувствительностью к свету.
Недуг наиболее часто встречается у малышей в первый год жизни. Для него характерно появление сыпи на коже, сильного зуда. Атопический дерматит возникает при нарушении диетического режима кормящей матерью, при контакте с аллергеном или раздражителями (шерстяной или синтетической тканью). Отдельной разновидностью патологии считается пеленочный дерматит, образующийся в месте соприкосновения нежной кожи малыша с подгузником.
Подобная реакция заключается в появлении на коже волдырей, напоминающих следы от ожога. Характерен очень сильный зуд. Крапивница может иметь и локальный характер, возникая только в месте контакта с аллергеном (косметическими средствами, бытовой химией), и распространенный вид (при приеме лекарственных препаратов). В виде самостоятельного заболевания диагностируется у малышей, у взрослых же становится сопутствующим симптомом аллергических болезней.
Является следствием высокой чувствительности организма к определенным пищевым продуктам. Ранними симптомами признаны нарушение стула, боли в животе, отек языка и верхнего неба, зуд в глотке. Спустя несколько часов после употребления аллергена внутрь возникают боли в животе, присоединяются сыпь кожных покровов, отеки, рвота. Самым опасным осложнением считается развитие анафилактического шока. Наиболее частые причины аллергических заболеваний – орехи (арахис), морепродукты, цитрусовые, шоколад.
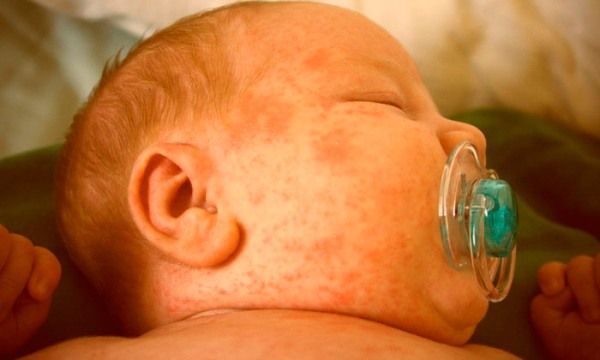
Это состояние является побочным эффектом от применения множества лекарственных препаратов. Однако не только основное действующее вещество может стать причиной патологической реакции, но и компоненты, наполнители, ароматизаторы.
Крапивница (уртикария) — всем знакомый с детства недуг аллергической природы. Впервые с его проявлениями человек сталкивается еще в совсем юном возрасте. Согласно данным статистики, представительницы прекрасного пола страдают от этой патологии в несколько раз чаще. Выдвинута теория, что это может быть связано с изменением гормонального фона.
Крапивница, симптомы которой причиняют человеку множество неудобств, представляет собой заболевание аллергической природы, которое сопровождается образованием на коже волдырей и/или кожного отека. В основе развития недуга лежит неадекватная реакция организма на контакт с различными раздражителями — аллергенами. Выделяют две формы крапивницы:
В этом случае аллергическая реакция возникает в течение нескольких часов и длится менее 6 недель. Эта крапивница, симптомы которой выражены особенно сильно, довольно хорошо поддается лечению.
Длительность недуга составляет более 6 недель, клинические проявления развиваются постепенно. Состояние пациента может то улучшаться, то ухудшаться, что затрудняет своевременное выявление недуга. Такая крапивница может существовать в организме больного на протяжении нескольких лет.

Организм ребенка — это очень хрупкая и чувствительная к внешним факторам система. У малышей не до конца развиты системы иммунного ответа. Поэтому крапивница у детей возникает в несколько раз чаще, чем у взрослых. Этот недуг может быстро прогрессировать и привести к развитию осложнений: поэтому малыша нужно сразу же показать врачу. К основным причинам возникновения уртикарии относят:
- воздействие пограничных температур (переохлаждение или перегревание);
- ультрафиолетовое облучение;
- локальное воздействие тепла (прогревание под лампой);
- прием лекарственных препаратов (в особенности антибиотиков и обезболивающих средств);
- использование различных шампуней, гелей для душа, кремов и мазей, порошков и кондиционеров для стирки детской одежды;
- компоненты питания (аллергены в смесях, продуктах);
- применение некачественных игрушек, постельного белья, одежды (появление волдырей и отека может быть реакцией на краску или материал);
- контакт с водой (очень редко встречается аллергия на воду или некоторые добавки, которые используются для ее очищения);
- укусы насекомых;
- постановка прививки (многие отечественные вакцины содержат вещества, которые являются аллергенами для ребенка);
- стрессовые ситуации и переживания (отлучение от груди, первый поход в школу или садик).
Крапивница у детей имеет типичные клинические проявления, по которым ее можно отличить от других заболеваний. Чаще всего дифференцировать недуг приходится с дерматитами, сывороточной болезнью и редкими аутоиммунными заболеваниями (красная волчанка, васкулиты). Основные клинические признаки, по которым может быть обнаружена крапивница у детей:
- Появление волдырей на коже
Они могут иметь различную локализацию (чаще всего поражаются лицо, грудь, живот, реже — конечности). Волдыри имеют плотную консистенцию, ярко-розовый или красный цвет, возвышаются над поверхностью кожи, иногда сопровождаются зудом или жжением. Их особенностью является исчезновение в течение 24-48 часов.
- Отечность мягких тканей
Отек может сопровождать волдыри или возникать отдельно от них, не сопровождаясь покраснением. Поражаются кожа, жировая клетчатка и слизистая оболочка. Отечность распространяется очень быстро, сопровождается ощущением сдавления тканей и распиранием, в некоторых случаях может возникать боль. Отек проходит в течение 2-3 суток.
- Поражение других органов и тканей
Зачастую крапивница сопровождается не только изменениями в коже, слизистой оболочке и жировом слое: аллергическая реакция может затрагивать весь организм. Поэтому наряду с типичными высыпаниями у пациента выявляется слезоточивость, бронхоспазм, аллергический насморк. В некоторых случаях у малышей также обнаруживается повышение температуры тела и небольшая лихорадка.

Крапивница, симптомы которой могут вернуться при повторном контакте с факторами окружающей среды, требует выявления аллергена. Но для начала врачу необходимо подтвердить наличие аллергии: для этого используется общий анализ крови. На аллергический характер волдырей указывает повышение уровня особых клеток — эозинофилов. У совсем маленьких пациентов (до 3 лет) специфические кожные пробы не проводятся, так как могут вызвать ухудшение общего состояния.
Крапивница и вызывающий ее аллерген могут быть диагностированы следующими методами:
- Определение уровня иммуноглобулина G и E. Небольшое количество крови делится на несколько порций и смешивается в пробирках с различными аллергенами. Это позволяет выявить, чем именно были спровоцированы кожный отек или волдыри.
- Скарификационные пробы. С помощью специального острого инструмента на кожу наносят неглубокие царапины, на которые наносится аллерген. После ожидания в течение 10-20 минут оценивается результат пробы. Появление волдыря размером более 5 мм в диаметре свидетельствует об аллергии.
- Накожные аппликационные тесты. На поверхность кожных покровов в области спины, живота или плеча наклеиваются специальные пластырные кружочки, пропитанные аллергенами. Пациент ходит с ними в течение двух суток, после чего врач также оценивает характер кожных изменений.
Крапивница приносит малышу и его родителям множество неудобств: сбивается распорядок дня, ребенок плохо спит и постоянно плачет. Чтобы избежать этого, необходимо заранее позаботиться о здоровье крохи. Профилактика развития патологии заключается в следующем:
- использование только натуральных продуктов или смесей для питания ребенка;
- применение качественных игрушек, моющих средств и постельного белья;
- вакцинация только с соблюдением всех норм и правил (лучше выбирать импортные вакцины);
- создание психологически благоприятной атмосферы для малыша (ребенок не должен испытывать стресс);
- обработка кожных покровов и одежды аэрозолями от насекомых.
Пройдите тест
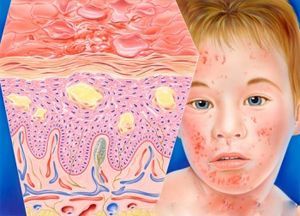
Аллергические заболевания возникают на фоне ослабленной иммунной системы, которая подвергается атаке внешними и внутренними раздражителями – аллергенами. Это могут быть физические факторы окружающей среды, лекарственные препараты, средства бытовой химии, продукты питания и многое другое.
Почему возникают болезни?
Причины аллергических заболеваний заложены в наследственности, плохой экологии, неправильном питании, хронических болезнях, нарушениями обмена веществ и ЖКТ, даже частые нервные расстройства могут стать провоцирующими факторами различного рода аллергозов.
Несомненно, каждая форма аллергических болезней, имеет свои отличительные признаки, но, в целом их можно отличить по следующим симптомам:
- Высыпания на коже;

- Отечность и гиперемия кожных покровов;
- Образования волдырей, заполненных жидкостью;
- Зуд и жжение;
- Заложенность носовых пазух или выделение слизи из них;
- Отечность век;
- Покраснение глазного яблока;
- Першение в горле;
- Слезоточивость глаз;
- Расстройства или запор ЖКТ;
- Частые чихания;
- Сильный надрывной кашель и многое другое.
В отдельных случаях, когда возникает болезнь аллергия, симптомы могут протекать более остро, переходя в ангионевротический отек (отек Квинке) или анафилактический шок (анафилаксия). Отличительная особенность таких проявлений – обширный отек тела, удушье (анафилаксия), отечность ротоносовой полости, век, лица, ушей.
Люди, склонные к аллергии, не один раз испытывали на себе раздражающее действие аллергенов, которые способствуют развитию болезней аллергического типа с поражением дыхательных путей, кожного покрова, нервной системы, слизистых оболочек глаз, внутренних органов. К ним относятся: бронхиальная астма, аллергический ринит, аллергический конъюнктивит, пищевая аллергия, нервная аллергия, различного рода дерматиты и многое другое.
Бронхиальная астма: 
Относится к неинфекционному виду аллергии с воспалительным процессом в области
легких и бронхов. При попадании аллергенного вещества, переносящегося воздухом, вызывает мокрый кашель и приступы удушья. Такой спазмолитический кашель невозможно купировать антигистаминными препаратами. Больному на протяжении всей жизни при таком аллергическом заболевании, во время тяжелых приступов показаны гормональные средства, b-стимуляторы и ингаляторы.
Ринит аллергический
Имеет аллергическую природу неинфекционного характера. Во время болезни сильно воспаляется слизистая оболочка носа. Причиной служат вдыхаемые аллергены: пыльца растений, микрочастицы плесени, пыли, ароматизирующие и химические вещества, а также продукты, медикаменты. Такое аллергическое заболевание может сопровождаться и другими симптомами: чихание, слезотечение, отечность век, зуд кожи и высыпания на ней.
Синдром Леффлера:
Проявляется как лекарственная или гельминтозная аллергии. На рентгенограмме явных нарушений не обнаруживается или они могут быть кратковременными.
Синдром Стюарта — Зельцера — Анта:
Распространено у пациентов с местной инвазией. Рентгеновские снимки зачастую показывают в области легких инфильтраты, а на результатах УЗИ печени и селезенки, их увеличение.
Аллергический альвеолит: 
При таком аллергическом заболевании неинфекционного происхождения, появляется озноб, удручающий кашель, свистящие хрипы, человеку становится трудно выдыхать воздух. Возникает болезнь в основном у тех людей, кто продолжительное время контактирует с такими аллергенами: грибки, плесень, сено, слюна и перхоть животных, включая птиц.
Аллергический бронхолегочный аспергиллез:
У такого аллергического заболевания различные симптомы. Причиной его возникновения являются плесневелые грибки.
Синдром Хайнера
Другими словами – это аллергия на коровье молоко. Протекает болезнь тяжело в виде пневмонии с высокой температурой, сильным кашлем, дисфункцией кишечника.
Атопия и аллергия – не синонимы, но имеют общие провоцирующие факторы — аллергены. Отличие их в том, что атопия имеет генетическую предрасположенность и аллергические реакции во время болезни носят особую гиперчувствительность. У других же людей, аллергия носит первичный или кратковременную особенность. Аллергические болезни атопического характера представлены таким списком: бронхиальная астма, крапивница, ангионевротический отек, все виды дерматита. Областью поражения являются глаза, рото-носовая полость, легкие, кожа.
Сюда входят все виды инфекционных болезней, которые усугубляются аллергическим компонентом. Аллергия при этом играть основную или второстепенную роль. Аллергические осложнения могут быть также вызваны применением микробных препаратов, например, вакцин. Для таких болезней характерно хроническое течение с часто проявляющимися рецидивами, например, острый рассеянный энцефаломиелит, аллергический артрит и др.

Аллергические болезни кожи возникают из-за непосредственного попадания на кожу аллергена, употребления в пищу аллергеносодержащих продуктов питания, нервных потрясений. Это могут быть: косметические средства, бытовая химия, памперсы, латекс, одежда, металлические изделия, сок растений и многое другое.
К кожным аллергическим болезням относятся: атопический дерматит, крапивница, эпидермальный токсический некролиз, синдром Стивенса-Джонсона, экзема, токсидермия. Встречаются у аллергиков разных возрастов и на любом участке коже, включая лицо, половые органы, волосяную часть головы.
Как можно диагностировать аллергические заболевания
Установить причину и выявить источник аллергической реакции можно только с помощью специальной диагностики. Обычно аллергию вызывают не одно конкретное вещество, а целая группа. В диагностическое исследование входит:
- Консультация у аллерголога.

- Анализ крови на аллергию.
- Скарификационный способ.
- Провокационное тестирование.
- Кожная проба на установление болезни.
- Элиминация или постепенное исключение из питания продуктов.
Детям до 5 лет кожные тесты и провокационные пробы противопоказаны.
Основополагающим значением в лечении любого вида аллергии, в первую очередь является устранение контакта с аллергенным веществом. В индивидуальном порядке для каждого пациента назначается комплексная терапия с указанной дозировкой и правилами приема.
- Антигистаминные средства. Предпочтение отдают таким препаратам: Ксизал, Телфаст, Диазолин, Зиртек, Эриус и др.
- Лечение кромоглицевой кислотой. Это спреи, капли, аэрозоли: Кромогексал, Тайлед, Интал.
- Гормональные препараты. Самые мощные противоаллергические медикаменты: Гидрокортизон, Дексаметазон, Преднизолон и др.
- Средства местного действия. Различные мази, крема, гели: Адвантан, Бепантен, Локойд, Фенистил-гель и др.
В тяжелых случаях вводятся внутримышечные и внутривенные инъекции. Избавиться от аллергии на непродолжительное время можно и с помощью инъекций АСИТ.
Если придерживаться регулярно профилактики и вести здоровый образ жизни, можно добиться устойчивой ремиссии болезней аллергического происхождения. Для это необходимо:
- Не контактировать с аллергеном.
- Ежедневная влажная уборка помещения.
- По возможности сменить на время цветения место проживания.
- Придерживаться гипоаллергенной диеты.
- Периодически пролечивать хронические болезни.
- Проводить санаторно-курортное лечение.

Список аллергических болезней и их форм достаточно обширен. К самым распространенным относят:
- Поллиноз — развивается при повышенной чувствительности к пыльце. Обострение наступает с началом цветения злаков, некоторых деревьев и кустарников. Характеризуется обильными выделениями из носа.
- Крапивница — проявляется сыпью, генерализированная форма несет угрозу жизни, поскольку сопровождается отеком Квинке. Имеет множество видов в зависимости от аллергена — холодовая, тепловая, папулезная и др.
- Аллергический дерматит — вызывает целый спектр веществ, проявляется сыпью.
- Аллергический артрит — развивается в результате системной реакции или при поражении других органов. Это одно из детских аллергических заболеваний, хотя страдают им и взрослые.
- Альвеолит легких — развивается от попадания в дыхательный тракт раздражающих веществ и характеризуется воспалительным процессом в альвеолах.
- Кератит — возникает в роговом слое глаза, зачастую сопровождается аллергическим конъюнктивитом.
- Респираторные аллергозы трахеи, бронхов, носоглотки, гортани — возникают при попадании аллергена в дыхательные пути. Проявляются респираторными симптомами — чиханием, кашлем, жжением и др., которые важно отличать от признаков гриппа и простуды.
- Бронхиальная астма — одно из самых тяжелых недугов дыхательной системы с приступами удушья.
- Диатезы, которые также относятся и к группе заболеваний взрослых.
- Экзема — внешне напоминает рожу, вызывается несколькими факторами.
- Стоматит — развивается в ротовой полости.
Их симптоматика достаточно разнообразна и зависит от того, как произошел контакт с аллергеном.
В зависимости от раздражающего вещества различают такие виды аллергии:
- респираторная — вызывается шерстью животных, пыльцой, пылью;
- контактная — возникает при соприкосновении с бытовой химией, едой, другими субстанциями;
- пищевая — появляется от съеденных продуктов питания, к которым организм испытывает повышенную чувствительность;
- инсектная — бывает после укусов насекомых или вдыхания продуктов его жизнедеятельности;
- лекарственная — возникает в результате приема медикаментов;
- инфекционная — причиной становятся микробы и бактерии.
Самый важный шаг — устранение контакта больного с аллергенами. Например, при гиперчувствительности организма к пыли, необходимо регулярно проводить влажную уборку, очищать воздух в помещении с помощью фильтрующих устройств. При аллергии на пищу следует выявить опасный продукт и исключить его из рациона. При поллинозе не рекомендуется сушить белье на улице, а после возвращения следует домой мыть голову и лицо.
Медикаментозное лечение ограничено, поскольку современные медики не знают до конца механизма развития нарушения. Из лекарственных средств назначают те, что блокируют медиаторы аллергии. Это антигистаминные препараты, эпинефрин, кортизон и другие. Однако они используются не для длительного лечения, а только в качестве средства скорой помощи. При пищевой и лекарственной аллергии иногда используют энтеросорбенты.
Проводится также иммунотерапия. Это вакцинация увеличивающимися дозами специфического антигена, которая имеет целью снижение тяжести или полную ликвидацию гиперчувствительности.
Чтобы получить подробную информацию о том или ином виде недуга читайте статьи раздела «Аллергические заболевания».