Аллергия понятие
 Аллергия у детей Проблема аллергии у детей – одна из самых распространенных в современной педиатрической практике. Изучение аллергии возникло и развивалось в клинике больных детей. В медицинскую практику термин «аллергия» был введен в 1902 году педиатром из Вены Клеменсом Пирке, чтобы характеризовать состояния, которое приводило к изменению реактивности у детей при повторном введении сыворотки.
Аллергия у детей Проблема аллергии у детей – одна из самых распространенных в современной педиатрической практике. Изучение аллергии возникло и развивалось в клинике больных детей. В медицинскую практику термин «аллергия» был введен в 1902 году педиатром из Вены Клеменсом Пирке, чтобы характеризовать состояния, которое приводило к изменению реактивности у детей при повторном введении сыворотки.
Человеческий организм реагирует на действие разных факторов (химических, физических, микробных и др, в том числе и аллергенов) воспалением – отдельными или совокупностью защитных процессов. Реакция, которая возникает вследствие действия аллергена, называется нормергической (от слова «норма). В результате ответной (иммунной) реакции, возникающей на действие аллергена, организм вырабатывает антитела (защитные вещества).
То есть, аллергия – измененная реакция иммунной системы организма, которая сопровождается неадекватной (как правило, повышенной) чувствительностью на действие аллергенов. Процесс, при котором в организме развивается повышенная чувствительность к определенному аллергену называется сенсибилизация.
Возникновение и развитие аллергической реакции в большой степени зависит от генетических факторов. При этом наследуется не само аллергическое заболевание, а только предрасположенность. Именно на основе наследственной предрасположенности к развитию аллергии в организме формируется аллергическая аномалия конституции – особенности иммунологической реактивности, функции лимфоидной ткани, а также деятельность ферментных систем. Таким образом, аллергическая аномалия конституции – состояние, определяемое совокупностью наследственных факторов и действий окружающей среды.
Отметим, что наследственная предрасположенность к аллергии носит поливалентный характер (аллергическая реакция может возникать не только на аллергены, действующие на родителей, но и на другие аллергены, а также факторы окружающей среды).
Аллергические реакции у детей делят на две основные группы:
— Аллергические реакции замедленного типа (например, экссудативный диатез)
— Аллергические реакции немедленного типа (анафилактический шок, крапивница, отек Квинке, сывороточная болезнь, аллергия на лекарственные препараты и др).
Аллергия — повышенная, а часто и качественно измененная реакция организма на повторное попадание вещества аллергенной или гаптенной природы.
Термин «аллергия» был предложен Пирке в 1906 г. Аллергия рассматривается как одна из форм патологии иммунитета, поскольку аллергия и иммунитет обеспечиваются одним и тем же аппаратом — лимфоидной системой.
Иммунологические и аллергические реакции направлены на поддержание антигенного гомеостаза, элиминацию чужеродного агента. Вместе с тем существуют некоторые отличия реакции на повторное попадание аллергена в организм от иммунного ответа на антиген. Так, аллергия может быть вызвана такими факторами (холод, ультрафиолетовые лучи, ионизирующая радиация), влияние которых на организм не сопровождается иммунными реакциями.
Аллергические реакции протекают постадийно с непременной деструкцией крови, стенок сосудов, тканевых элементов, что в принципе отличает аллергию от иммунологической реактивности. Аллергия развивается с преимущественным участием иммуноглобулинов класса Е, редко вовлекаемых в механизм формирования иммунитета. С помощью аллергических реакций в виде анафилактического шока, воспаления, отека и др. организм быстрее освобождается от антигена (аллергена), чем при иммунном ответе.
Аллергические реакции возникают в животном организме под влиянием аллергенов — веществ антигенной или гаптенной природы при их повторном попадании в организм. Аллергия может развиваться также в результате воздействия некоторых физических факторов (тепло, холод, ионизирующая радиация, ультрафиолетовое облучение и др.).
Природа аллергенов разнообразна. Они могут поступать в организм извне (экзогенные) и образовываться в его внутренних средах (эндогенные).
К экзо-аллергенам относят:
- · инфекционные (бактерии, вирусы, грибы);
- · паразитарные (простейшие, половозрелые и личиночные формы гельминтов, яды насекомых);
- · лекарственные (сыворотки, вакцины, антибиотики, некоторые препараты);
- · пищевые (природа различна, действие опосредованно индивидуумы Iой чувствительностью);
- · вдыхаемые (пыльца растений, пыль улиц, помещений, складов, ч.к ш включающая в свой сложный состав микроскопических клешей, чешуйки эпидермиса, частицы волоса, шерсти, пера птиц);
- · некоторые физические и химические (синтетические моющие средства, пестициды, гербициды и др.) факторы.
К эндо-аллергенам относят поврежденные структуры клеток и тканей собственного организма. Они приобретают свойства аллергенов под влиянием многих факторов внешней среды (микроорганизмы, химические соединения, физическое воздействие).
Аллергены попадают в организм энтерально, парентерально, через дыхательные пути, после аппликации на кожу, слизистые оболочки, трансплацентарно, путем общего или локального воздействия физических факторов.
Сенсибилизация и десенсибилизация. Повышенная чувствительность к аллергену проявляется только после повторного контакта с ним. Первичный контакт аллергена с иммунокомпетентными клетками приводит к выработке антител — иммуноглобулинов и фиксации их на клетках-мишенях. Возникает состояние повышенной чувствительности к повторному попаданию антигена. Этот процесс приобретения животным гиперчувствительности к повторному контакту с аллергеном получил название сенсибилизация.
Например, в случае реинъекции антигена он вступает уже в реакцию с образованными в организме антителами. Клетки (тучные, базофилы) подвергаются деструкции, освобождают биологически активные вещества, определяющие клиническую картину той или иной аллергической реакции. Период максимальной чувствительности к повторному контакту с аллергеном наступает спустя 12—14 дней после его первичного попадания в организм.
Сенсибилизировать организм можно активно и пассивно.
Активная сенсибилизация возникает в ответ на попадание в организм аллергена. Он должен поступать во внутреннюю среду, минуя барьеры (слизистая оболочка, кожа), или за счет повышения их проницаемости. Пассивная сенсибилизация может быть создана путем введения сыворотки крови с готовыми антителами от донора реципиенту или сенсибилизированных В- или Т-лимфоцитов. Адаптивным переносом иммунокомпетентных клеток можно моделировать повышенную чувствительность немедленного (В-клетки) или замедленного (Т-клетки) типа.
Десенсибилизация — снятие повышенной чувствительности к повторному введению разрешающей дозы антигена путем предварительного введения сенсибилизированному животному небольших доз антигена. Десенсибилизацию (по Безредка) проводят при необходимости повторного введения гипериммунных сывороток с профилактической или лечебной целью, либо при вакцинопрофилактике. Малые дозы антигена связывают антитела, предупреждают деградацию клеток, выделение биологически активных веществ, развитие клинической симптоматики.
Снижение негативных последствий аллергии возможно путем применения препаратов, ингибирующих протеолитические ферменты, инактивирующих медиаторы аллергии — гистамин, серотонин и др. С целью коррекции возникающих расстройств большим животным применяют наркотики, тормозящие активность центральной нервной системы, спазмолитики для снижения бронхоспазма при бронхиальной астме и др.
Гипосенсибилизацию, десенсибилизацию используют и как метод иммунотерапии аллергических заболеваний путем последовательного введения увеличивающих доз антигена. Длительное применение стандартизированных пыльцевых, эпидермальных, пылевых и пищевых аллергенов индуцирует иммунологическую толерантность к антигену, чем снимают или снижают симптомы основного заболевания аллергической природы.
Аллергия – это иммунопатологическая реакция, процесс выражения сверхчувствительности иммунной системы на воздействие сенсибилизированного аллергена. Сенсибилизация подразумевает приобретение ненормально повышенной чувствительности организма на те вещества, которые в норме воспринимаются организмом безболезненно. Аллергия встречается у взрослых и детей, особенно часто – у жителей крупных городов. Иммунная система горожан перегружена раздражителями и выделяет антитела к концентрированных вредным веществам, которые в малых количествах не оказывают на организм заметного воздействия. С другой стороны, именно городские дети мало контактируют с природой, с животными, их чаще ограждают от потенциальных аллергенов, в силу чего их иммунная система начинает воспринимать враждебно безобидные вещества.
Одно из главных причин аллергических реакций называют наследственность. Если родители- аллергики, то высока вероятность возникновения сверхчувствительности у ребенка.
Другой причиной называют стремление к чрезмерной гигиене. Это означает, что иммунная система для своего нормального функционирования не получает достаточно вредных явлений, к которым могла бы вырабатывать антитела. Тогда для обеспечения собственной загрузки она начинает вырабатывать антитела к обычным веществам, которые не представляют опасности, – еде, лекарствам, домашней пыли, пыльце растений, шерсти животных.

Следующая причина развития сверхчувствительности – потребление продуктов химической промышленности. Они либо сами по себе выступают аллергенами, либо вызывают нарушения в работе иммунной, нервной и эндокринной систем организма. На фоне этих нарушений организм начинает неправильно воспринимать безопасные вещества враждебно.
По новой теории иммунологов более всего склонны к аллергическим реакциям дети, не получавшие в первые месяцы жизни грудного молока. Пищеварительная система младенцев очень незрелая и ей трудно усваивать что-либо другое, кроме грудного молока. Самая адаптированная смесь уступает по составу и степени полезности молоку кормящей матери. Именно перегрузка пищеварительной системы чужеродными вещества вызывает у детей в дальнейшем пищевую аллергию. Другими причинами также называют слишком ранний и слишком поздний прикорм. Ранний, раньше 3,5 месяцев, прикорм нарушает работу желудка, меняет его кислотность, вызывает расстройства кишечника, значит, враждебно воспринимается иммунной системой. Поздний прикорм, позже 8 месяцев, не плох сам по себе, но пищеварительная система ребенка оказывается к нему неготовой, поскольку слишком долго усваивала только грудное молоко или молочную смесь. Оптимальным временем введения прикорма называют возраст от 4 до 6 месяцев.
Надо учитывать, что ни одна из этих причин не является 100-процентной гарантией, что при наличии или совпадении условий может начаться аллергическая реакция. У родителей-аллергиков, чрезмерно следящих за гигиеной ребенка и использующих в быту все новинки бытовой химии, ребенок вполне нормально будет реагировать на различные аллергены.
Разные люди по-разному реагируют на те или иные аллергены. При этом на один и тот же аллергенов у нескольких аллергиков реакция будет протекать индивидуально. Но все же выделяют на основе многолетних клинических наблюдений вещества и предметы, которые вызывают аллергию наиболее часто по сравнению с другими. К ним относятся:
- Бытовая (домашняя) пыль и пылевые клещи (клещи домашней пыли);
- Белки донорской плазмы;
- Белки сывороток и вакцин;
- Грибы плесени;
- Медикаментозные средства (местные анестетики, пенициллины, салицилаты, сульфаниламиды);
- Продукты питания (мед, орехи, рыба, морепродукты, кунжут, яйца, бобовые, цитрусовые, злаки, молоко, грибы);
- Яды животных – насекомых, пауков, змей, стрекающих;
- Животные (шерсть, перо, пух, эпителий, выделения, слюна, клещи – шерстные, перьевые, пуховые);
- Пыльца растений;
- Продукты химической промышленности (латекс, чистящие средства, парфюмерия, косметика, никелевые соединения).
Аллергические реакции могут возникаю на другие раздражители.
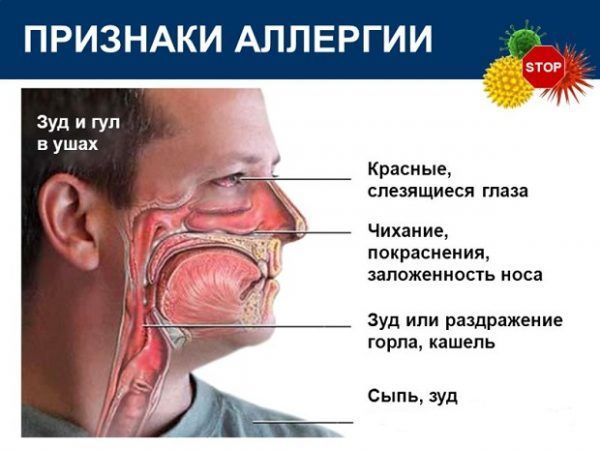
Симптомы аллергии различны и могут проявляться различными способами:
- Со стороны органов дыхания наблюдаются отеки слизистых оболочек носоглотки, горла, рта; нарастающий зуд, раздражение в носу, горле, во рту; першение в горле и покраснение его слизистой; отделение слизи или водянистой жидкости из носа; одышка; свистящее или хрипящее дыхание;
- Со стороны органов зрения случается резь в глазах, чувство песка или инородного тела; слезотечение;
- Со стороны органов слуха бывает ощущение инородного тела, полноты и распирающего давления в ушах; зуд; реже наблюдается боль.
- Со стороны кожных покровов наблюдаются высыпания в виде пятен, волдырей, прыщей; зуд; раздражение; сухость и шелушение; чаще всего поражается кожа в паху, в коленных и локтевых сгибах, под мышками, часты высыпания также на руках и на лице;
- В полости рта развиваются афтозные стоматиты;
- Редко развивается аллергический острый коронарный синдром.
Аллергическая реакция может иметь опасные для жизни проявления: анафилактический шок, бронхиальную астму, ангионевротический отек (отек Квинке). Признаки и симптомы аллергии могут быть иными. Их часто можно перепутать с симптомами иных заболеваний, поэтому для назначения правильного лечения необходимо делать специальные анализы на предмет выявления аллергии.
Любая аллергия – осложнение работу иммунной системы. Лечение аллергии направлено на снятие симптомов, подавление выработки антител к аллергенам, а при тяжелом течении – к подавлению работы самой иммунной системы.
Лечение аллергии в истинном смысле не является лечением, а только коррекцией самочувствия пациента, устранением симптомов и причин аллергических реакций. Способы лечения аллергии просты и сложны одновременно. Прежде всего нужно ограничить контакты с аллергеном. Эта рекомендация как будто сама собой разумеющаяся, но, если у продавца бытовой химии аллергия на компонент стиральных порошков, устранить контакт будет весьма сложно. Далее нужно соблюдать гипоаллергенную диету, что тоже не всегда возможно сразу. Пациенты обычно привыкли к иной еде и им трудно менять свои пищевые привычки и поведение только лишь на основании рекомендаций врача. Следующий элемент лечения аллергии – прием антигистаминных и противоаллергенных средств. Они направлены на устранение аллергических проявлений и нормализацию состояния аллергика.

Медикаментозное лечение аллергии направлено на борьбу с симптомами, на снижение интенсивности аллергических реакций. С причиной – неправильной работой иммунной системы – пока бороться не научились. Препараты блокируют выработку биологически активных веществ, которые выбрасываются в кровь после попадания в нее аллергена, стабилизируют нарушенную работу внутренних органов, внимают отеки и восстанавливают дыхание. Часть из препаратов является скоропомощными и могут применяться только в случае осложнения, как анафилактический шок, приступ бронхиальной астым, отек Квинке.
Разработаны такие формы иммунотерапии, как десенсебилизация и гипосенсибилизация, в ходе которых пациент получает малые, постепенно нарастающие дозы специфического антигена. Риском такой терапии является возможность развития анафилактического шока.
Пациентам также вводят донорский иммуноглобулин, который предотвращает развитие аллергии.
Все эти методы направлены на снижение проявления аллергии, но не на устранение ее самой. Лекарств собственно от аллергии пока еще не создано.
Как лечить аллергию в домашних условиях, наверняка хочет знать каждый аллергик
Важно поддерживать чистоту в доме аллергика, вовремя убирая пыль, регулярно стирая занавески, шторы. Следует отказаться от пуховых перин, одеял и подушек. Очень полезным будет установить дома систему очищения, увлажнения и фильтрации воздуха, желательно с угольным фильтром. Фильтры нужно регулярно менять. Также в доме следует проводить противоплесневую обработку, не допускать роста популяции домашних насекомых – тараканов, муравьев.

От попадания в жилье пыли, пыльцы, насекомых помогут москитные сетки. Чтобы в их ячейках не накапливался мусор их нужно регулярно промывать.
На время уборки в доме аллергику нужно закрывать лицо медицинской маской, на руки надевать перчатки. По окончании уборки нужно принять душ и переодеться.
В период цветения растений необходимо как можно меньше находиться в места их скопления, пользоваться головными уборами, солнцезащитными очками. По приходе домой необходимо вымыть голову и принять душ, а также прополоскать одежду. На волосах и тканях пыльца оседает надолго.
Не рекомендуется сушить белье на улице, чтобы на нем не оседала пыльца, не садились насекомые.
Очень важно придерживаться гипоаллергенной диеты. Она прежде всего исключает то, на что уже выявлена аллергия, и то, что может ее вызвать. Конкретный список запрещенных продуктов можно получить у аллерголога, который точно знает, что именно вызывает аллергию у данного пациента, но в целом необходимо убрать из рациона орехи, мед, грибы, морепродукты, цитрусовые, белки яиц и икру рыб.
Аллергию диагностирует и лечить врач-аллерголог. Он устанавливает симптомы аллергической реакции, направляет пациента на анализы, изучает анамнез и на основании всех данных делает вывод: что означают симптомы у пациента – это первые признаки аллергии или проявления другого заболевания? И если подтверждается, что все проявления – это симптомы аллергии, врач начинает лечение аллергии.
Если нет возможности посетить аллерголога, то нужно обратиться за получением помощи к иммунологу. Этот специалист занимается иммунопатологическими реакциями и другими сбоями в работе иммунной системы. Он наверняка даст совет, чем лечить аллергию в данном случае.
Если ни аллерголога, ни иммунолога нет, то нужно обращаться к терапевту или врачу общей практики, они обладают некоторыми сведениями в области аллергологии и также могут подсказать, как вылечить аллергию или хотя бы снизить интенсивность течения реакций.
Чем лечить аллергию у беременных, подскажет врач-гинеколог. С ним нужно обязательно согласовывать все назначения от других врачей для сведения к минимуму возможного риска для плода.
По поводу аллергии у ребенка необходимо обращаться к педиатру.
Первые анализы, которые необходимо сдать, — это анализы крови и мочи. Они позволят отличить аллергию от других заболеваний, например, от респираторных или офтальмологических. Если болезни внутренних органов и органов чувств не подтвердись, а симптоматика сохраняется, у пациента подозревают аллергию.
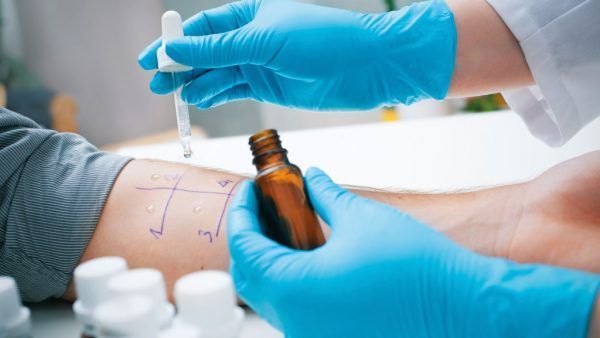
Самый популярный вид исследований при подозрении на аллергию – кожные пробы. В толщу кожи вводят малое количество потенциального аллергена и наблюдают. При сверхчувствительности пациента, при склонности его к аллергии, в месте пробы в течение получаса развивается воспалительная реакция. Реакция может быть как в виде легкого покраснения в месте введения аллергена, так и в виде выраженной крапивницы с образованием волдырей и зудом.
У сверхчувствительных пациентов в месте пробы возможно состояние гиперчувствительности замедленного типа, когда реакция возникает через 6 часов после введения аллергена и сохраняется до суток.
Другой распространенный анализ – радиометрическое или колориметрическое исследование сыворотки пациента. Сначала выявляется аллергия на группу веществ, а потом – на конкретный аллерген.
Для детей грудного возраста отличная профилактика аллергии – грудное вскармливание, своевременное знакомство с новыми продуктами питания в виде правильного прикорма, регулярны контакт с аллергенами в разумных пределах. Также доказано, что дети, выросшие с домашними животными, меньше всего подвержены любым аллергиям.
Для детей постарше и взрослых хорошей профилактикой аллергии будет правильное питание и занятия спортом. Правильное питание предполагает исключение фаст-фудов, продуктов-полуфабрикатов, консервов и кондитерских изделий с большим количеством консервантов и пищевых добавок, сладких газированных напитков.
В случае появления признаков аллергии нужно обратиться к врачу.
Альтернативное лечение аллергии народными методами
Народная медицина имеет в своем арсенале немало эффективных методов борьбы с аллергиями разной этиологии. В основном это лечение лекарственными растениями. Из растений приготавливают настои отвары, которые употребляют внутрь, а также используют наружно для промывания кожи, ванн, ванночек, компрессов, аппликаций.

Внутрь при аллергии полезно принимать настои таких растений, как чистотел, череда, пустырника, ромашка, валериана, таволга, календула, семена укропа, одуванчик, крапива,
Для наружного применения эффективны ванны с чистотелом, чередой, ромашкой, корой дуба, календулой, полынью.
Очень полезны фиточаи с чередой, шиповником, мятой, мелиссой, брусникой, салаты со свежими побегами таволги, листьями одуванчика, молодой крапивы, сельдереем.
При аллергиях рекомендуется принимать раствор мумие, сок корней и стеблей сельдерея, толченый корень аира с медом.
Лечение любым из этих средств нужно обязательно согласовывать с лечащим врачом, поскольку любое из может вызывать аллергию, усугублять течение аллергии и негативно взаимодействовать с принимаемыми фармацевтическими препаратами.
Определение понятия, общая характеристика аллергии. Стадии и виды аллергии. Классификация аллергенов и антител.
Аллергия – иммунная реакция, возникающая при повторном контакте с аллергеном и сопровождающаяся повреждением собственных тканей и нарушением функционирования органов и систем. Аллергия характеризуется измененным ответом организма (гиперчувствительностью) на воздействие аллергенов, т.е. измененной реактивностью организма на антиген.
Аллерген – вещество, вызывающее развитие аллергической реакции.
По происхождению аллергены подразделяются на экзогенные и эндогенные. Экзогенные аллергены – аллергены, попадающие в организм человека из окружающей среды. Они бывают неинфекционного и инфекционного происхождения. К аллергенам неинфекционного происхождения относятся следующие:
– бытовые, главная роль среди которых принадлежит домашней пыли;
– эпидермальные (перхоть, шерсть животных, перья птиц, чешуя птиц и т.д.);
– лекарственные (вакцины, сыворотки, антибиотики, сульфаниламиды, витамины и т.д.);
– пыльцевые (пыльца различных ветроопыляемых растений, луговых трав, амброзии, полыни и другие);
– пищевые (рыба, пшеница, цитрусовые, бобы, томаты, шоколад и другие);
– промышленные (эпоксидные смолы, красители, металлы и их соли, латекс, канифоль и другие);
– инсектные (яд жалящих, слюна кусающих, пыль из частичек насекомых).
К аллергенам инфекционного происхождения относятся бактериальные, грибковые, вирусные аллергены.
Эндогенные аллергены – это собственные белки организма. Эндоаллергены делятся на естественные и приобретенные
Естественные эндоаллергены – это антигены собственных тканей, в норме изолированные от воздействия иммунной системы гистогематологическими барьерами: хрусталик, нервная ткань, коллоид щитовидной железы, семенники. При повреждении барьерных свойств эти ткани вступают в контакт с иммунной системой, и воспринимаются как чужеродные, что приводит к развитию аллергии.
Приобретенные (вторичные) эндоаллергены – это собственные белки организма, приобретающие свойства чужеродности в результате повреждения их различными факторами инфекционной и неинфекционной природы.
Стадии развития аллергии
В развитии аллергических реакций, независимо от механизмов их возникновения, различают три стадии аллергических реакций: иммунологическую, патохимическую и патофизиологическую.
Иммунологическая стадияразвивается после первичного контакта с аллергеном. В данную стадию происходит развитие сенсибилизации.
Сенсибилизация –это иммунологически опосредованное повышение чувствительности организма к антигенам
Патохимическая стадия характеризуется выделением существующих депонированных и образованием новых биологически активных веществ-медиаторов, запускающих иммунное воспаление и нарушающих функцию того или иного органа.
Патофизиологическая стадия, или стадия клинических проявлений.
Патогенез, характеристика аллергических реакций 1 типа.
Причиной аллергических реакций I типа чаще всего являются экзогенные агенты
Иммунологическая стадия. Антиген взаимодействует с антигенпредставляющими клетками. Далее антиген переносится внутрь клетки. После внутриклеточной переработки антиген выносится на клеточную поверхность и встраивается в комплексе с молекулами HLA-II. Этот процесс называется презентацией. Измененный комплекс HLA-II распознается Th2, которые обеспечивают сигнал для пролиферации и дифференцировки В-лимфоцитов. Th2 секретируют интерлейкин-4, который переключает внутриклеточный синтез иммуноглобулинов В-лимфоцитами на продукцию IgЕ.
При первом контакте антигена с В-лимфоцитами часть из них превращается в плазмоциты – антителопродуцирующие клетки, а часть – в долгоживущие, рециркулирующие клетки иммунной памяти.
Количество антител увеличивается к 4–5 дню после контакта с аллергеном, достигает максимума к 10–14 дню, и постепенно снижается. Образовавшиеся антитела IgЕ попадают в кровоток, циркулируют и фиксируются на поверхности клеток-мишеней.На этой стадии завершается сенсибилизация организма после первой встречи с аллергеном.
Повторный контакт с тем же антигеном сопровождается массивной бласттрансформацией лимфоцитов памяти с последующей дифференцировкой их в плазмоциты. При повторном контакте с аллергеном на поверхности клетки-мишени развивается специфическая реакция антиген-антитело, приводящая к активации клетки с последующим выделением медиаторов аллергии.
Патохимическая стадияначинается с дегрануляции тучных клеток, базофилов, выброса и активации синтеза медиаторов аллергии. В результате образования комплекса антиген-антитело на поверхности клеток-мишеней увеличивается проницаемость клеточной мембраны для ионов кальция. Дегрануляция осуществляется в течение нескольких секунд. Под действием фосфолипазы А2 фосфатидилхолин превращается в лизофосфатидилхолин и арахидоновую кислоту.
Патофизиологическая стадияявляется стадией клинических проявлений патологического процесса и обусловлена действием медиаторов. Может проявиться в виде кожной гиперемии с характерной острой воспалительной реакцией (острая крапивница, пищевая аллергия), приступа бронхоспазма (бронхиальная астма), падения артериального давления (анафилактический шок).
Патогенез, характеристика аллергических реакций 2 типа.
Иммунологическая стадия. В ответ на появление аутоантигенов начинается выработка антител (IgG1, IgG2, IgG3, IgМ) В-лимфоцитами
Патохимическая стадия. В зависимости от характера и количества антител могут включаться различные пути повреждения:
1. Комплемент-зависимый механизм реализуется при фиксации антител с антигенами на мембране клетки своими Fab-фрагментами. В процессе активации системы комплемента образуется мембраноатакующий комплекс встраивающийся в мембрану клетки-мишени и вызывающий ее осмотический лизис.
2. Часть антител обладает опсонирующими свойствами и клетки с антигеном фагоцитируются.
3. NК-клеточный механизм обеспечивается киллерными клетками (NК-клетки).
Патофизиологическая стадия. Конечным звеном цитотоксических реакций является повреждение и гибель собственных клеток с последующим удалением их путем фагоцитоза. Гибель клетки-мишени обусловлена тем, что в мембране клетки образуются поры, приводящие к осмотическому току и гибели клетки.
Проявлениями цитотоксических реакций являются лейкопении, тромбоцитопении, гемолитические анемии, гемотрансфузионные реакции, гемолитическая болезнь новорожденных, аутоиммунный тиреоидит, диффузный гломерулонефрит, миокардит, сахарный диабет и другие.



