Анафилактический шок в стоматологии
Анафилактический шок в стоматологии – это довольно распространенное явление, которое при отсутствии должной интенсивной терапии может вызвать состояния, угрожающие жизни пациента.
Понятие об анафилактическом шоке и причины его появления
Анафилактический шок – стремительная аллергическая реакция, которая возникает при повторном контакте с аллергеном. В организме происходит нарушение проницаемости сосудов, спазмируется мускулатура бронхов и других органов, падает артериальное давление, что обуславливает тяжелое состояние пациента.
Причиной развития шока на приеме у стоматолога может стать любой аллерген:
- Обезболивающие препараты (ультракаин, лидокаин и др.) независимо от способа введения.
- Акриловые пластмассы.
- Пломбировочный материал.
- Пасты.
- Анестетики и антибиотики.
Чаще всего анафилактическая реакция развивается при внутривенном введении препаратов, однако местное применение аллергена (повязки, введение лекарственного препарата в лунку, обезболивающие спреи и др.) тоже может вызвать развитие шока.
Проявления анафилактического шока весьма разнообразны: от высыпаний и кожного зуда до состояния удушья и потери сознания.
Важно! На степень тяжести реакции не влияет ни дозировка аллергена, ни его вид, ни форма введения препарата. Даже минимальная доза способна вызвать летальный исход.
В зависимости от большей степени поражения той или иной системы анафилактический шок протекает по нескольким вариантам:
- Преимущественное поражение дыхательной системы. Признаки: заложенность и отек носа, чихание, слезотечение, выделения из носа, отек гортани, приступ удушья, бронхоспазм и др.
- Преимущественное расстройство нервной системы: возбуждение, истерия, судорожный синдром, рвота, гемипарезы и др.
- Поражение сердца и сосудов: слабый пульс, тахикардия, потеря сознания на фоне резкого снижения артериального давления, покраснение кожных покровов и др.
- Желудочно-кишечные нарушения: тошнота, рвота, боль в животе, расстройства стула.
- Кожные проявления: крапивница, отек, покраснение и зуд кожи.
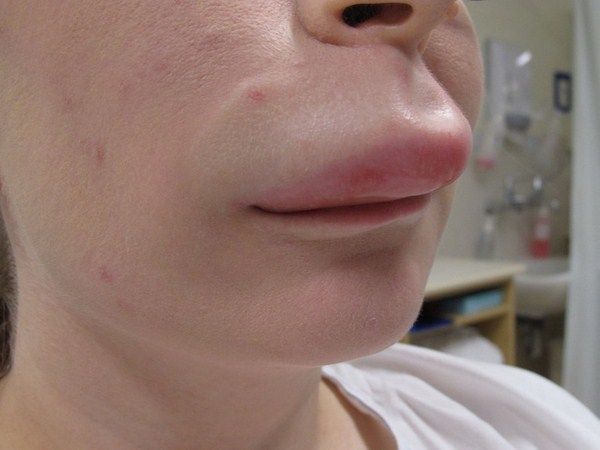
Отек Квинке верхней губы
По степени тяжести выделяют легкую, среднюю и молниеносную (тяжелую) формы шока. При последнем варианте пациент не успевает пожаловаться и практически сразу теряет сознание. Промедление с оказанием медицинской помощи может привести к летальному исходу.
При наличии аллергии в анамнезе необходимо заранее предупреждать об этом врача. В стандартный опрос пациента перед проведением стоматологических манипуляций входит отдельный параграф с вопросами о предыдущей реакции на лекарственные препараты. Кроме этого, доктор всегда должен быть настороже и помнить о возможности развития тяжелых анафилактических проявлений.
Диагностика обычно не вызывает затруднения, поскольку четко прослеживается связь между быстрой извращенной реакцией организма и введением лекарственного препарата.
В редких случаях развиваются отсроченные аллергические реакции, например при введении лекарственного вещества в зубную лунку.
Доктором проводится дифференциальная диагностика анафилактического шока с другими болезнями, проявляющимися сходными симптомами:
- Эпилептический приступ при судорожной картине анафилактической реакции.
- Инсульт при гемипарезах.
- Прободная язва 12-перстной кишки при желудочно-кишечной анафилактической картине шока.
- И некоторыми другими.
к содержанию ↑
Лечение начинается при первых признаках появления реакции.
В первую очередь прекращают контакт с аллергеном или уменьшают его дальнейшее проникновение в организм: удаляют лекарство из зуба, смывают пасту или крем, выполаскивают рот при применении аэрозолей. Если аллергия развилась на инъекционное введение препарата, то можно наложить жгут на руку или ввести в место укола раствор адреналина, чтобы вызвать спазм сосудов и не допустить распространения аллергена дальше.
При падении артериального давления и потере сознания пациента укладывают на спину или на бок, выдвинув вперед челюсть, чтобы не вызвать развитие удушья из-за западения языка и рвотных масс.
Немедленно начинают вводить препараты для быстрого повышения давления (адреналин, норадреналин) и другие лекарственные средства:
- Антигистаминные препараты (супрастин, тавегил, димедрол).
- Глюкокортикостероиды (преднизолон, гидрокортизон).
- Бронходилататоры (эуфиллин и др.).
- Противосудорожные и обезболивающие препараты.
В зависимости от клинической картины шока доктор определяет тактику лечения, дозировки и способы введения лекарств.
Единственная профилактика – это скрупулезный опрос пациента и постоянная настороженность врача в отношении возможной аллергии. Людям с отягощенным аллергическим анамнезом может понадобиться прием антигистаминных препаратов перед посещением стоматолога. Не следует забывать о возможности перекрестной аллергии. Так, например, у пациентов с аллергией на пенициллины часто случаются аллергические реакции на цефалоспорины (другая группа антибиотиков).
Внимательное отношение к своему здоровью поможет избежать дополнительных проблем в будущем.
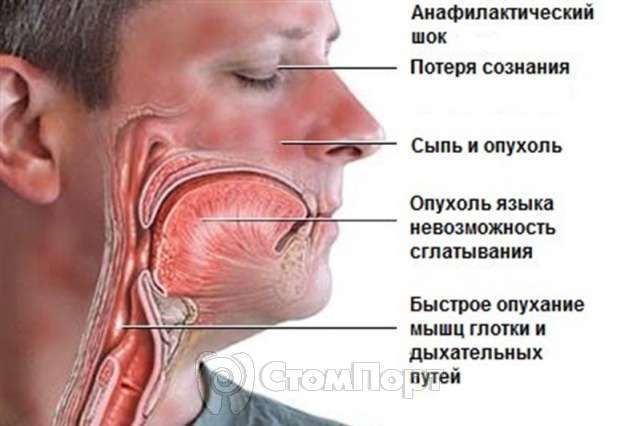
Анафилактический шок — тяжелое, угрожающее жизни больного патологическое состояние, развивающееся при контакте с некоторыми антигенами-аллергенами у сенсибилизированного человека.
В основе развития анафилактического шока лежат аллергические реакции немедленного (первого) типа, обусловленные высвобождением в кровь ряда биологически активных веществ: гистамина, брадикинина, серотонина и др. В результате происходит нарушение проницаемости мембран клеток, спазм гладкой мускулатуры, повышение секреции желёз.
Анафилактический шок чаще развивается на введение лекарственных препаратов, реже на пищевые и другие аллергены. Тяжесть анафилактического шока в значительной мере определяется промежутком времени от момента поступления аллергена в организм до развития шоковой реакции.
Молниеносная форма развивается в течение 1-2 мин после попадания аллергена в организм, «на кончике иглы». Характеризуется стремительным развитием клинической картины острого неэффективного сердца – один из видов остановки сердца. Симптоматика скудная: резкая бледность или цианоз и признаки клинической смерти. Пациенты иногда не успевают предъявить какие-либо жалобы. Быстро развивается острая сердечно-сосудистая недостаточность с последующей остановкой кровообращения и летальным исходом.
Тяжёлая форма анафилактического шока развивается через 5-10 мин после попадания аллергена. Больной жалуется на нехватку воздуха. Чувство жара, головную боль, боль в области сердца. Быстро развивается острая сердечная недостаточность, и, если немедленно не оказана квалифицированная помощь, в течение короткого промежутка времени может наступить летальный исход.
Средней тяжести форма развивается через 30 мин и позже после попадания аллергена в организм. У большинства больных заболевание начинается с чувства жара, покраснения кожных покровов, головной боли, страха смерти, возбуждения.
В зависимости от клинической картины выделяют четыре варианта анафилактического шока:
- Кардиогенный вариант наиболее распространённый. В клинической картине основные признаки сердечно-сосудистой недостаточности. Отмечается тахикардия, нитевидный пульс, резкое снижение АД, аритмия. Расстройства внешнего дыхания, как правило, при этом варианте анафилактического шока отсутствуют. Кожные покровы «мраморные» вследствие нарушения микроцеркуляции.
- Астмоидный (асфиксический) вариант характеризуется возникновением разной выраженности бронхо- и бронхиолоспазма, приводящим к развитию ОДН. Реже удушье обусловлено отёком гортани или трахеи с частичным или полным закрытием их просвета.
- Церебральный вариант характеризуется преимущественно поражением ЦНС, вызванным острым отёком головного мозга, кровоизлияниями в него и нарушениями функций головного мозга. При этом варианте часто наблюдаются психомоторное нарушение, потеря сознания, тонико-клонические судороги.
- Абдоминальный вариант характеризуется развитием симптомов острого живота. Этот вариант часто возникает при введении антибиотиков (стрептомицин, бициллин).
Смерть при анафилактическом шоке чаще всего наступает в результате острой сердечно-сосудистой недостаточности, гипоксии и отёка головного мозга.
В любом случае, в том числе в условиях амбулаторной стоматологии, при появлении у пациента после введения лекарственного препарата чувства жара, беспокойства, возбуждения, кожного зуда, общей слабости, покраснения лица, крапивницы, кашля, затруднённого дыхания, проливного пота, головокружения, тошноты, болей в животе необходимо провести следующие мероприятия в указанной последовательности:
- немедленно прекратить мероприятия местного характера;
- обеспечить проходимость дыхательных путей (очистить полость рта, удалить зубные протезы, если они есть);
- уложить больного;
- голову повернуть набок, ноги приподнять;
- в/м ввести 0,3-0,5 мл 0,1 % раствора адреналина, при возможности 1-2 мл адреналина в 250 мл полиглюкина в/в;
- к месту инъекции приложить пузырь со льдом;( введении адреналина 0,5 мл 0,1 % раствора в место введения аллергена, по мнению некоторых авторов, бесполезно, так как всасывание уже произошло, а тяжесть аллергической реакции не зависит от количества введённого аллергена);
- вызвать реанимационную бригаду «скорой помощи»;
- до прибытия специалистов постоянно проводить контроль за АД, пульсом и дыханием.
Если после проведённых мероприятий состояние больного резко ухудшается, необходимо в/в ввести следующие препараты:
- преднизолон 75-150 мг или дексазон (дексаметазон) 8-20 мг;
- супрастин 2% 2-4 мл, или пипольфен 2,5 % 2-4 мл, или димедрол 1% 5 мл;
- при затруднённом дыхании в/в медленно вводится эуфиллин 2,4 % 5-10 мл в разведении с 10 мл физраствора. В/м возможно повторить инъекцию адреналина 0,5 мл 0,1% раствора.
При наличии признаков сердечной недостаточности показано введение сердечных гликозидов, диуретиков. Показана инфузия противошоковых жидкостей (полиглюкин, реополиглюкин).
В случае остановки дыхания и сердечной деятельности должна быть проведена первичная сердечно-легочная реанимация на месте.
Схема действий врача-стоматолога при анафилактическом шоке
Прекратить введение лекарства, вызвавшего анафилактический шок*
Уложить пациента горизонтально с приподнятыми нижними конечностями. Если больной без сознания, выдвинуть нижнюю челюсть для предупреждения западения языка и асфиксии. Если есть съемные зубные протезы, их необходимо убрать.
При нетяжелой форме ЛАШ возможно введение адреналина 0,1% внутримышечно медленно или адреналин в/в в количестве 0,5-1 мл, разведенный в 5 мл физраствора, при невозможности в/в введения (спадение стенок сосудов, «скользящие» вены) — в корень языка или интратрахеально. Прокол трахеи производится ниже щитовидного хряща через коническую связку. Обколоть место введения аллергена 0,1% раствором адреналина, разведенным в 5-10 мл физиологического раствора. При продолжении падения АД, возможно введение адреналина по 0,5-1 мл в/в, через каждые 3-5 минут, до появления клинического эффекта (стабилизации АД. ).
Преднизолон по 150-300 мг из расчета 3-5 мг/кг массы тела больного в/в или в/м (в 1 амп. 25 мг/мл) или дексаметазон 20-24 мг всего в/в или в/м
Димедрол 1% — 1 мл взрослым — 1,0 мг/кг, детям — 0,5 мг/кг массы тела в/в или в/м, супрастин или тавегил по 2 мг/кг веса в/в или в/м (в 1 амп. 20 мг/мл), а при отсутствии этих препаратов – пипольфен 2,5% 1-2 мл в/в или в/м.
При течении анафилаксии по бронхиальному и асфиксическому типу –
эуфиллин 2,4% 10 мл в/в.
*При пародонтальных способах обезболивания — обколоть место введения аллергена 0,1% раствором адреналина в дозе не более 1 мл, при проводниковом обезболивании – обколоть место введения аллергена 0,1% раствором адреналина в количестве 1 мл, разведенного в 5 мл физраствора.
2. Преднизолон или дексаметазон 1-2 мл в/в или в/м.
3. Димедрол 1% -1 мл взрослым или супрастин 1-2 мл в/в или в/м, при отсутствии этих препаратов – пипольфен 2,5% 1-2 мл в/в или в/м.
4. Подкожно адреналин 0,1%-0,5 мл под контролем АД.
5. Лед на область отека.
Симптомы: внезапное резкое ухудшение общего состояния; липкий холодный пот; цианоз губ; температура тела снижается; слабость; адинамия; дыхание учащенное; тахикардия; сознание сохранено; систолическое давление 60 мм. рт. ст. и ниже.
· Контроль АД. Срочно уложить больного на спину, освободить от стесняющей одежды, обеспечить приток свежего воздуха, обложить теплым (но не горячим) грелками.
· Мезатон 1%-2мл. и кордиамин 25% — 2 мл подкожно или в/м.
· Гидрокортизон 125-250 мл в 200 физиологического раствора внутривенно капельно или преднизолон 60-120 мл внутримышечно.
— появления «тумана» перед глазами;
— чувство тяжести в груди;
— резкое повышение АД.
· Ввести дибазол 1% — 4мл +папаверин 1%-2мл внутримышечно
· Если АД не снижается: сульфат магния 25%-10мл, лазикс 1% — 2 мл в 10 мл физиологического раствора внутривенно
· Вызов бригады скорой помощи.
— боль за грудиной сжимающего, давящего, жгучего характера с иррадиацией в левую руку, левую лопатку, захватывая всю грудь продолжительностью более 30 мин. При отсутствии эффекта от приема валидола, нитроглицерина.
· Привести больного в горизонтальное положение
· Анальгин 2% — 2 мл + димедрол 1% — 1 мл внутримышечно
· Срочный вызов бригады скорой помощи.
· Наркотические анальгетики (промедол, омнопон).
— боль за грудиной сжимающего, давящего, жгучего характера с иррадиацией в левую руку, шею нижнюю челюсть, левую лопатку, эпигастрии;
— тахикардия, повышенное АД.
· Привести больного в горизонтальное положение
· Под язык валидол или нитроглицерин
· Корвалол или валокордин 15-20 капель — внутрь
· Анальгин 50% — 2 мл или баралгин 5 мл внутримышечно
— внезапная потеря сознания;
— резкая бледность или синюшность;
— отсутствие пульса на сонных и бедренных артериях;
Немедленное проведение реанимационных мероприятий!
· Уложить больного на твердую поверхность, приподнять нижние конечности, запрокинуть голову, выдвинуть нижнюю челюсть.
· Произвести наружный массаж сердца и искусственную вентиляцию легких: 2 вдоха — 15 компрессий грудной клетки.
· Внутрисердечное введение в одном шприце:
— адреналин 0,1% — 1 мл
— хлорид кальция 10% — 5 мл.
· При отсутствии эффекта повторное введение внутривенно этого комплекса через каждый 4-5 мин.
Острая сердечная недостаточность: интенсивная загрудинная боль с иррадиацией в левое плечо, лопатку, нижнюю челюсть, шею, эпигастральную область; возможно удушье, нарушение сердечного ритма.
Прием нитроглицерина не снимает боль при инфаркте миокарда.
Появляется резкая слабость, кожа бледнеет, влажная, «мраморная», вены спали, кисти и стопы холодные. АД низкое — кардиогенный шок.
АЛГОРИТМ ДЕЙСТВИЯ ВРАЧА
1. Аспирин 150-325 мг – разжевать.
2. Нитроглицерин сублигвально трижды с интервалом 3 мин
3. Гепарин 10-15 тыс. ЕД внутривенно болюсно
ПРИ ОТСУТСТВИИ ЭФФЕКТА — ПОДОЗРЕНИЕ НА ИНФАРКТ МИОКАРДА
1. Срочно вызвать кардиобригаду.
2. Баралгин 5 мл внутривенно на физ. растворе.
4. Гепарин 10-15 тыс. ЕД внутривенно на физ. растворе.
ПРИ ПОДОЗРЕНИИ НА ОТЕК ЛЕГКИХ
1. Лазикс 60 мг внутривенно струйно (при АД выше 120мм. рт. ст.).
2. Дексаметозон 4-16 мг внутривенно струйно.
3. Посимптомная терапия; эуфилин, коргликон
 Шок в стоматологии Шок — остро развивающийся, угрожающий жизни патологический процесс, обусловленный действием на организм сверхсильного патологического раздражителя, чаще всего развивается под влиянием сильной боли, травмы, кровопотери, при переливании несовместимой крови, и характеризующийся тяжелыми нарушениями деятельности центральной нервной системы, кровообращения, дыхания и обмена веществ.
Шок в стоматологии Шок — остро развивающийся, угрожающий жизни патологический процесс, обусловленный действием на организм сверхсильного патологического раздражителя, чаще всего развивается под влиянием сильной боли, травмы, кровопотери, при переливании несовместимой крови, и характеризующийся тяжелыми нарушениями деятельности центральной нервной системы, кровообращения, дыхания и обмена веществ.
Общий признак шока — уменьшение кровотока в тканях вследствие дефицита объема крови, плазмы или др. жидкостей организма и нарушение кровоснабжения и функций различных органов.
Шок — это клинический диагноз расстройства капиллярной перфузии с недостаточным снабжением кислородом и нарушением обмена веществ всех клеток различных тканей организма пострадавшего.
 Виды шока Выделяют следующие виды шока по причине :
Виды шока Выделяют следующие виды шока по причине :
– травматический шок (после тяжелых повреждений, вызванный резкой болью) — послеоперационный, после прободения полых органов, ожоговый;
– геморрагический (наружные и внутренние кровопотери);
– токсический (в результате отравлений);
– анафилактический — возникающий в ранее сенсибилизированном организме при парентеральном введении лекарственных препаратов, сывороток и др.
 анафилактический шок При этом уже через несколько секунд или минут появляются зуд, уртикарная сыпь на коже, стеснение в груди, одышка, боль в области сердца, животе, пульс становится малым, частым, ощущения прилива крови к коже лица, голове, покраснение кожи сменяется бледностью и акроцианозом. Артериальное давление падает. Затрудняется дыхание, головная боль резкой интенсивности.
анафилактический шок При этом уже через несколько секунд или минут появляются зуд, уртикарная сыпь на коже, стеснение в груди, одышка, боль в области сердца, животе, пульс становится малым, частым, ощущения прилива крови к коже лица, голове, покраснение кожи сменяется бледностью и акроцианозом. Артериальное давление падает. Затрудняется дыхание, головная боль резкой интенсивности.
Могут быть рвота, понос, непроизвольное мочеиспускание, затем наступает потеря сознания, появляются судороги. Одновременно отмечаются отеки лица, гортани, легких. В тяжелых случаях быстро развивающаяся циркуляторная недостаточность может привести к летальному исходу через 15–20 минут.
 Механизм развития шока По механизму развития шок бывает :
Механизм развития шока По механизму развития шок бывает :
– гиповолемический — связан с дефицитом ОЦК, потерей организмом плазмы (после ожогов), повреждением тканей, кишечной непроходимостью.
– кардиогенный ;
– септический (эндотоксический);
– анафилактический (посттранфузионный).
Чаще наблюдаются смешанные формы шока. В стоматологической практике возможны случаи анафилактического шока, в связи с парентеральным введением аллергена.
 Неотложная помощь при анафилактическом шоке Общие принципы неотложной помощи при анафилактическом шоке :
Неотложная помощь при анафилактическом шоке Общие принципы неотложной помощи при анафилактическом шоке :
1. Купирование острых нарушений кровообращения.
2. Устранение дыхательной недостаточности.
3. Предотвращение выброса в кровь дополнительных порций медиаторов анафилаксии и блокада их взаимодействия с тканевыми рецепторами.
4. Поддержание жизненно важных функций или реанимация при тяжелом состоянии или клинической смерти.
Неотложная помощь при ЛАШ :
1. Прекращение введения аллергена.
2. Вводят 1 мл 0,1 % раствора адреналина внутривенно капельно, через 10–15 мин при отсутствии тенденции к нормализации давления можно повторить введение адреналина.
3. Введение кортикостероидов (внутривенно, при невозможности внутримышечно) — преднизолон 75–150 мг и более, дексаметазон 4–20 мг, гидрокортизон 150–300 мг.
4. При асфиксии и удушье ввести эуфиллин 2,4 % — 10–20 мл внутривенно.
5. Восполнение ОЦК — внутривенная инфузия кристаллоидов, альбумина, реополиглюкина, бикарбоната натрия.
6. При необходимости — проведение сердечно-легочной реанимации, при наличии асфиксии— коникотомия.



