Болячки в ухе у человека
Болячка в ухе: симптомы, причины, варианты лечения, отзывы
На протяжении всей своей жизни человек периодически сталкивается с различными заболеваниями. При этом патологические процессы могут носить не только общий, но и локальный характер. Примером являются болячки в ухе. Их наличие значительно ухудшает качество жизни человека, он вынужден постоянно испытывать физический и эстетический дискомфорт. Информацию о том, чем лечить болячку в ухе, должен предоставлять врач. Это обусловлено тем, что локальные поражения нередко становятся причиной различных недугов. Некоторые из них создают серьезную угрозу для здоровья.
Болячка на ухе (фото поражения кожного покрова представлено ниже) может являться следствием воспалительного или опухолевого процесса, аллергии и механических повреждений. Тактика лечения напрямую зависит от того, какая причина стала толчком к образованию ранок, корочек, шишек и пр. Для того чтобы врач смог правильно выявить провоцирующий фактор, пациенту необходимо пройти комплексное обследование.
Наиболее вероятные причины появления болячек в ушах у человека:
- Отит. Под данным термином понимается воспалительный процесс, поражающий орган слуха. Наиболее часто причиной развития отита в области наружного или среднего уха является жизнедеятельность стрепто- и стафилококка, а также гемофильной палочки. Заболевание может иметь гнойный характер. Например, при отите среднего уха барабанная перепонка отекает, при этом изнутри на нее оказывает давление экссудат, который периодически прорывает.
- Экзема или дерматит. Чаще всего данные заболевания дерматологического характера являются следствием длительного контакта с каким-либо раздражающим веществом. Например, нередко болячки появляются на мочке уха при ношении бижутерии, в состав которой входит никель. Реже патология имеет аллергическую природу. В этом случае болячки в ухе являются следствием сенсибилизации организма человека к некоторым антигенам.
- Герпес. Носителем возбудителя недуга является каждый второй. В большинстве случаев вирус находится в неактивной форме и не оказывает неблагоприятного воздействия на организм. Однако под влиянием различных провоцирующих факторов, например при ослаблении иммунной системы, возбудитель выходит из спящего режима и начинает размножаться. На фоне жизнедеятельности вируса на кожном покрове появляются специфические высыпания. Чаще всего они локализуются в области носа или губ, но могут располагаться и на ушной раковине.
- Фурункул. Под данным термином понимается воспаление волосяного фолликула, имеющее острый гнойно-некротический характер. Сначала образуется в ухе болячка, с течением времени она наполняется экссудатом и значительно увеличивается в размерах. Внешне фурункул похож на огромный прыщ, но его рост сопровождается не только локальными болезненными ощущениями, но и общим ухудшением самочувствия.
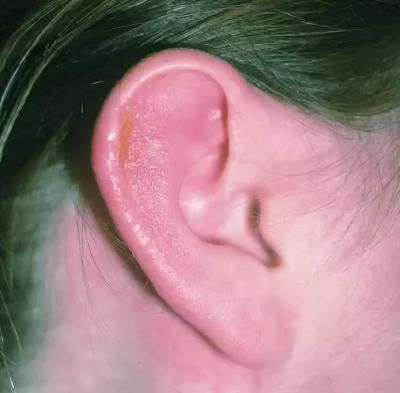
- Отомикоз. Возбудителем инфекции является грибок. Отомикоз не развивается самостоятельным образом. Он всегда является следствием длительно текущего заболевания, например дерматита или дисбактериоза локального характера. При отомикозе болячки внутри уха (или за ним) имеют желтый, зеленый, коричневый или даже черный цвет.
- Опухоли. Новообразования могут носить как доброкачественный, так и злокачественный характер. В первом случае принято говорить о липоме (другими словами, жировике). Это безболезненное и отграниченное от рядом расположенных тканей новообразование. При онкологическом процессе болячки в ухе долго не заживают. Кроме того, можно обнаружить отделение гнойного содержимого из них.
- Псориаз. Заболевание характеризуется изменением длительности жизненного цикла клеток. Они быстро растут, с такой же скоростью развиваются и отмирают. Участок кожи, пораженный псориазом, сухой, на нем нередко образуются корки. При пальпации возникают незначительные болезненные ощущения.
- Пирсинг. После прокола мочки уха иногда происходит инфицирование ранки. Пока она заживает, можно визуализировать болячки с кровью или даже гноем. Во избежание дальнейшего заражения необходимо регулярно обрабатывать ранку медицинским спиртом.
Важно понимать, что каждая из вышеперечисленных причин требует медицинского вмешательства. Это обусловлено тем, что игнорирование проблемы или самолечение может привести к непоправимым последствиям.
Каждая патология отличается набором специфических симптомов. Для того чтобы выявить причину и спрогнозировать дальнейшее течение заболевания, врачу необходимо учитывать следующие факторы:
- Внешний вид. Болячки около уха, на нем или внутри могут выглядеть как пузырьки, язвы, бугорки, трещины, эрозии.
- Цвет пораженного участка. Болячки могут быть красными, синюшными, желтыми, зелеными, коричневыми и даже черными. При этом оттенок может быть бледным или интенсивным.
- Наличие или отсутствие экссудата. Если он имеется, необходимо оценить его характер. Он может быть гнойным, серозным, творожистым или кровянистым.
Кроме того, следует обратить внимание на интенсивность болезненных ощущений. Течение некоторых патологий не сопровождается их возникновением. Но чаще всего, согласно отзывам, пациенты испытывают умеренный или выраженный дискомфорт.
Кожные проявления какого-либо заболевания для многих людей являются поводом посещения дерматолога. Однако первоначально рекомендуется обратиться к терапевту. Это специалист общей практики, который проведет диагностические мероприятия и на основании результатов исследований сможет выявить причину развития патологического процесса. Если составление схемы лечения будет находиться в компетенции дерматолога, терапевт оформит направление к нему.

Первоначально врач осуществляет анализ клинической картины. Для этого он внимательно выслушивает жалобы пациента и собирает данные анамнеза. Врач обязан учитывать все факторы, способные стать пусковыми к развитию патологии.
К ним относятся:
- Контакт с потенциальными аллергенами.
- Особенности питания.
- Переохлаждение организма.
- Простудные заболевания.
- Инфекции.
- Травмы в недавнем прошлом и пр.
На основании результатов первичного осмотра и опроса врач ставит предварительный диагноз. Для его подтверждения могут быть назначены лабораторные исследования (например, анализ крови или гнойного отделяемого, соскоб сухих корочек).

Схема терапии напрямую зависит от причины, вызвавшей появление болячек. В большинстве случаев врачи назначают средства, направленные не на купирование симптомов, а на избавление от основного заболевания.
Схема терапии может включать прием или местное использование следующих групп медикаментов:
- Антисептиков. К ним относятся: «Отинум», борная кислота и салициловый спирт.
- Антибактериальных средств. Примеры препаратов: «Софрадекс», «Гентаксан», «Анауран», «Сумамед», «Аугментин».
- Противогрибковых средств. К ним относятся: «Дифлюкан», «Нитрофунгин», «Ламизил».
- Противовирусных препаратов. Как правило, врачи назначают «Герпевир», «Панавир» и «Зовиракс».
- Антигистаминных средств. Примеры препаратов: «Цетрин», «Тавегил».
- Иммуномодуляторов. Хорошо зарекомендовали себя у пациентов «Полиоксидоний» и «Деринат», отзывы о них положительные.
По решению врача в схему может быть включен прием или местное использование препаратов, относящихся к иным фармакологическим группам.

Если образование болячек в ухе не сопровождается отделением экссудата, пациенту назначаются физиопроцедуры. Например, при отите важно восстановить степень проходимости слуховой трубы. Для этого назначаются: катетеризация, продувание, пневмомассаж.
Если речь идет о доброкачественном новообразовании, показано хирургическое вмешательство. В редких случаях в качестве альтернативы оперативному удалению жировика применяется метод криодеструкции. При наличии опухолей злокачественного характера показано хирургическое вмешательство. Одновременно с оперативным лечением проводится химио- или радиотерапия.
Важно понимать, что их использование не исключает необходимости обращения к врачу. До консультации со специалистом допускается лишь обрабатывать пораженные участки антисептическими средствами.
Люди, перенесшие появление разных болячек в шах, в своих отзывах рекомендуют настои и отвары из следующих растений: подорожника, эвкалипта, калины, шалфея, ромашки, календулы. Пациенты отмечают хороший эффект от их применения.

Чаще всего причиной является несоблюдение правил гигиены. Если у ребенка болячки за ухом, внутри или на нем не проходят после корректировки режима очищения данной зоны, то родители маленьких пациентов в отзывах рекомендуют обратиться к педиатру во избежание осложнений. Родители предостерегают от самолечения, ведь можно усугубить ситуацию. Как правило, причиной патологического процесса у малышей является прокол мочки, себорейный дерматит, экзема и другие кожные заболевания, реже — отит. Однако нельзя исключать вероятность наличия и более серьезных недугов.

Под воздействием тех или иных провоцирующих факторов у человека могут образоваться болячки в ухе. Что делать? В подобных случаях рекомендуется как можно скорее обратиться к врачу. Специалист проведет диагностические мероприятия и на основании результатов исследований составит максимально эффективную схему лечения.
В своей жизни человек сталкивается со многими патологическими состояниями. Они могут иметь генерализованную форму, например, проявляться в изменении функционирования какой-либо из систем, а также локальную, например, проявляться болячками различного характера в ухе. Это провоцирует не только физический дискомфорт пациента, но и психоэмоциональный. Именно поэтому необходимо своевременно обращаться за медицинской помощью и проводить тщательное лечение, чтобы исключить рецидив заболевания.
Патологическое состояние может быть спровоцировано начавшимся воспалением, аллергической реакцией, травмированием из окружающей среды, а также ростом опухоли.
Болячки классифицируются по следующим состояниям:
- при наружном отите;
- при лимфадените;
- при лишае или экземе;
- при липоме;
- при грибке.
Если говорить о лимфадените, стоит отметить, что, это не самостоятельное патологическое состояние, а скорее симптом другого. Его месторасположение – не сама ушная раковина, а область околоушных лимфоузлов. Если патология носит характер катарального воспаления, пальпаторно можно прощупать уплотнения под кожей небольшого размера. Если же воспаление носит гнойный характер, проявляются симптомы общего отравления организма. Пациент предъявляет жалобы на повышение температуры тела, головокружение и тошноту.
На втором месте по возникновению стоит липома. Это доброкачественное новообразование, возникшее из жировой ткани. Это патологическое состояние не представляет опасности в период покоя. При остром течении процесса происходит опухание органа слуха, при пальпации чувствуется высокая температура, исходящая от области проекции новообразования. Когда жировик вскрывают, из него вытекает плотное содержимое.
Справка. При появлении на органе слуха человека болячек, характеризующихся неприятным запахом, жжением и зудом, возможно, это проявление грибка, который попал в наружный слуховой проход. В большинстве случаев пациенты обращают внимание на появление налета желтого или сероватого цвета. Вылечить данное патологическое состояние за короткий промежуток времени не представляется возможным. При запускании процесса или при тяжелом течении инфекция способна повредить барабанную перепонку, что может стать причиной полной или частичной утраты слуха.
Также у пациентов нередко появляется отит. При данном патологическом состоянии происходит переход воспалительного процесса со слухового прохода на ушную раковину. Одним из проявлений отита является возникновение фурункула.
Экзема проявляется в виде сыпи и зуда в области органа слуха. Первыми симптомами является появление выделения жидкости из ушного прохода и приобретение кожей ярко красного оттенка. Но не всегда данные проявления указывают на экзему, это может быть также лишай.
В некоторых случаях болячки, которые возникают в ухе, могут приводить к частичной или поной утрате слуха. Для того чтобы этого не допустить, требуется грамотное комплексное лечение. Для назначения адекватной терапии специалист должен знать, какие этиологические факторы спровоцировали то или иное патологическое состояние. Как правило, причины могут иметь, как внешний характер, так и внутренний.
Итак, наиболее типичные этиологические факторы, провоцирующие конкретное заболевание:
- Отит наружного уха. Этиологическим фактором может стать контактирование с аллергеном, а также инфекционные агенты, в частности гемофильная палочка, которая проникает в организм;
- Лимфаденит. Провоцируется также проникновением в организм инфекционного агента;
- Лишай или экзема. Данное патологическое состояние может быть вызвано большим числом этиологических факторов. В первую очередь, большое значение придают стрессовым ситуациям. Затем идет проникновение в организм инфекционного агента или аллергена. Также заболевание может быть спровоцировано нарушением обменных процессов в организме;
- Липома. Как правило, возникает в ответ на недостаточное функционирование процессов жирового обмена;
- Грибок. Также как и лишай, провоцируется большим количеством этиологических факторов. Наиболее часто с таким заболеваниям сталкиваются пациенты, которые используют одни предметы, например, наушники с носителями грибка. Заразиться также можно во время выполнения гигиенических процедур. Если на ухе имеются какие-либо повреждения, ссадины и другие открытые раны, споры возбудителя могут попасть через пыль или немытые руки. Наиболее часто грибок поражает людей с ослабленной иммунной системой. В связи с этим, чтобы от него избавиться, следует длительное комплексное лечение. В первую очередь, оно будет направлено на стимуляцию работы иммунной системы.
Диагностировать некоторые патологические состояния специалист может уже на основе клинической картины. Диагностика состоит из следующих видов исследования:
- общий анализ крови;
- гистологическое исследование полученных мазков;
- тест на антитела;
- биопсия;
- аллергическая проба.
Комплексное обследование позволяет поставить точный окончательный диагноз, на основании которого будет назначено лечение. Объем исследования определяется специалистом на основе данных предварительного диагноза, полученного при осмотре, сборе анамнеза и клинической картины.
В своей деятельности специалист ориентируется на устранение первопричины. Это, как ликвидирует патологическую реакцию, так и разорвет патогенез, что избавит в дальнейшем от появления рецидивов. Доктор назначает в большинстве случаев следующие медикаменты:
- стимулирующие работу иммунной системы;
- уничтожающие патогенную микрофлору;
- антигистаминные;
- Препараты, способствующие удалению бактерий из зоны инфицирования, а также вирусов и грибков.
Что касается других компонентов комплексного лечения, большую доказательную базу по поводу эффективности собрали физиопроцедуры. Но только в том случае, если патологическое состояние не сопровождается гнойным воспалением. Если у пациента диагностирован отит, основное, на что направлена терапия – восстановление проходимости слуховой трубы. В данном случае в основном применяют пневмомассаж.
При диагностике опухолевого процесса, специалист назначает удаление области, в которой появилось новообразование. Если этого не сделать, опухоль может пройти процесс малигнизации и переродиться в злокачественную.
Опухоли злокачественного происхождения требуют проведения химиопроцедур, поскольку это едва ли не единственный способ избавиться или хотя бы уменьшить в размерах патологический очаг. Данная патология наиболее опасное для жизни пациента состояние.
Если своевременно не диагностировать патологическое состояние и вовремя не начать его комплексное лечение, это может привести к появлению опасных осложнений, таких как:
- проникновение инфекции в головной мозг и развитие сепсиса;
- полная или частичная утрата слуха;
- менингит.
При игнорировании патологических проявлений пациент рискует не только своим здоровьем, но и в некоторых случаях жизнью.
Осложнения патологического состояния лечить всегда сложнее, чем основное заболевание. На это могут уйти годы. Неизвестно, восстановятся ли утраченные функции после проведения терапии или нет. Именно поэтому при появлении каких либо отклонений от нормы, следует незамедлительно обратиться к специалисту в медицинское учреждение. Не стоит рисковать и заниматься самолечением.
Для того чтобы заболевания ушей проявлялись как можно реже или совсем не появлялись, следует соблюдать ряд профилактических мероприятий, а именно:
- в холодное время года, а также в дождь и сильный ветер, не следует отказываться от ношения головного убора, который закрывает уши;
- постоянно наблюдаться у специалиста, осуществляющего профилактические осмотры. Это поможет своевременно диагностировать патологическое состояние;
- для чистки ушей не рекомендовано использовать инородные острые предметы. Это нарушает очищение органа слуха естественным путем, провоцирует большие скопление серы в области слухового прохода, а также увеличивает риск нанесения травмы барабанной перепонке;
- если имеются заболевания носоглотки острого и хронического течения, необходимо незамедлительно посетить доктора и начать лечение. В противном случае воспалительный процесс может перейти на орган слуха;
- если имеется частый и длительный контакт с громкими звуками, необходимо применять специальные наушники или приобрести беруши;
- избегать ситуаций, в которых высок риск получить травму органа слуха;
- с осторожностью принимать любые антибиотики, нестероидные противовоспалительные препараты и медикаменты, оказывающие сильное действие.
На сегодняшний день медицине известно большое количество патологических состояний, которые сопровождаются неприятными симптомами и могут приводить к частичной или полной утрате слуховых функций. Для исключения развития неприятных осложнений необходимо при возникновении подозрения на патологическое состояние обратиться к специалисту. Он проведет осмотр, назначит дополнительное обследование и подберет адекватную терапию, исходя из индивидуальных особенностей организма пациента.
На протяжении жизни человек может столкнуться с различными заболеваниями. Бывают не только общие, но и локальные патологические процессы, например, на ушах. Они становятся источником как физического, так и эстетического дискомфорта, а значит, требуют оказания качественной медицинской помощи. Почему возникают различные болячки в ухе, как проявляются и чем лечатся – эти вопросы довольно актуальны. Но компетентный ответ лучше искать во врачебной среде.

Происхождение изменений в ушной зоне крайне разнообразно. Патология может быть связана с воспалением, аллергией, механическим повреждением или опухолевым ростом. Подобным нарушениям подвержены люди всех возрастных групп – от младенца до старика. И крайне важно определить, что именно за болезнь стала источником страданий. А список вероятных состояний может включать:
- Отиты (наружные и средние).
- Дерматиты и экзему.
- Кожно-слизистый герпес.
- Фурункулы.
- Отомикоз.
- Опухоли.
- Травмы.
Инфекционные заболевания вызываются бактериями, вирусами или грибками. На ухе есть и своя микрофлора, однако при достаточной активности местного и общего иммунитета она не способна причинить вред. Но как только пришлось переохладиться, перенести общее заболевание или сильный стресс, у некоторых тут же начинают появляться болячки за ухом. А определить их происхождение и характер – это задача врача.

Чтобы узнать причину изменений на ушах, следует обратить внимание на все симптомы, которые только можно выявить. Этим, конечно же, должен заниматься специалист. А человеку, заметившему у себя какие-то отклонения, нужно без промедления обратиться к врачу.
Анализ клинической картины начинается с выяснения жалоб и анамнеза. Учитываются любые факторы, способные провоцировать патологию: контакт с веществом-аллергеном, питание, переохлаждение, респираторная инфекция, травма и пр. Затем врач проводит осмотр и выявляет объективные признаки. При этом учитываются различные особенности так называемой болячки:
- Внешний вид: бугорок, пузырек, эрозия, язвочка, трещина, рана, отек.
- Цвет: красный, бледный, синюшный, темный.
- Патологический экссудат: серозный, гнойный, кровянистый, творожистоподобный.
Каждая болезнь имеет свои симптомы – основные и дополнительные. И все они могут предоставить важную информацию о причинах и вероятном течении патологии. Поэтому клиническое обследование составляет большую половину диагноза.
Врачебное обследование при патологии уха начинается с определения клинической симптоматики.

Воспаление наружного или среднего уха – очень распространенная проблема в отоларингологии. Чаще всего это становится результатом развития бактериальной флоры: стафило- и стрептококков, моракселлы, гемофильной палочки. Как при наружном, так и внутреннем отитах присутствуют болевые ощущения и гнойные выделения из уха. Но поражение слухового прохода не сопровождается снижением слуха (включая шум и чувство заложенности) и нарушением общего состояния (лихорадка, интоксикация). Наружное воспаление видно по красноте и отеку кожи, скоплению гноя с неприятным запахом. Оно также сопровождается зудом.
При среднем отите барабанная перепонка сильно гиперемирована, отечная, на нее изнутри давит экссудат, который через время прорывает наружу. После разрыва стихают резкие боли, снижается температура, у человека улучшается самочувствие. Но так бывает не всегда – если перфорация задерживается, то могут быть осложнения. При мастоидите появляются головные боли, краснеет и отекает кожа за ухом. Если же процесс переходит внутрь черепа, то состояние ухудшается гораздо сильнее.
Поражение кожи ушей может протекать по типу дерматита или экземы. Эти заболевания чаще всего развиваются при локальном контакте с раздражающими веществами: длительное истечение гноя, использование косметических средств, ношение бижутерии из никеля. Иногда процесс имеет аллергическую природу и связан с сенсибилизацией организма к определенным антигенам. В клинической картине дерматита наиболее распространенными признаками будут:
- Зуд.
- Покраснение.
- Серозное отделяемое.
- Шелушение.
- Пигментация.
Экзема сопровождается образованием на гиперемированном и отечном фоне мелких пузырьков, которые лопаются с образованием эрозий и сливаются с образованием обширной мокнущей поверхности. Далее они подсыхают с образованием корочек.

Большинство людей на планете заражено вирусами герпеса. Возбудитель находится в латентном состоянии, локализуясь в нервных ганглиях. А при благоприятных для него условиях (снижение иммунитета) выходит на поверхность в виде типичных высыпаний. Чаще всего они располагаются на губах или носу, но у некоторых появляются и на ушной раковине.
За некоторое время до этого пациенты ощущают жжение и зуд, иногда боль. Затем кожа отекает и краснеет, на ней образуются везикулы (пузырьки с прозрачным содержимым). Последние со временем лопаются, обнажая эрозированную поверхность. Мелкие язвочки в дальнейшем покрываются корочками.
Острое гнойно-некротическое воспаление волосяного фолликула носит название фурункула. Эта болячка может локализоваться в наружном слуховом проходе или за ухом. Факторами, провоцирующими патологию, становятся нарушения обмена веществ, плохое питание, авитаминозы. В клинической картине присутствуют:
- Резкие боли в ухе, усиливающиеся при жевании и отдающие в голову, шею, зубы.
- Округлое возвышение с белой точкой в центре.
- Отечность, распространяющаяся на соседние ткани.
- Увеличение регионарных лимфоузлов.
- Лихорадка и интоксикация.
Стадия инфильтрации переходит в расплавление (флюктуацию), когда фурункул прорывает с истечением гноя. Это сопровождается улучшением общего состояния и уменьшением боли. В процессе диагностики его нужно дифференцировать с мастоидитом.
Болезненный «прыщ» в области уха зачастую оказывается фурункулом, который может прорвать с образованием гноя.
Грибковая инфекция в ухе – болячка под названием отомикоз. Он развивается на фоне дерматитов, длительного гноетечения, локального дисбактериоза и снижения местного иммунитета. К этому причастны плесневые (аспергиллус, пеницилл) или дрожжеподобные (кандида) грибки. Появляются следующие симптомы отомикоза:
- Зуд и болезненность.
- Ощущение полноты и заложенности.
- Выделения из уха.
При осмотре слуховой проход покрасневший, стенки отечны. В нем определяется специфическое отделяемое, вид которого зависит от возбудителя. Плесневые грибки образуют казеозные массы коричнево-черного или зеленоватого цвета. А кандидоз характеризуется желтовато-белыми творожистоподобными выделениями и нежными пленками.
На раковине или за ухом могут развиваться добро- или злокачественные опухоли. Первые чаще всего представлены липомой (скоплением жировой ткани). Это небольшое возвышение мягкоэластической консистенции, четко отграниченное от окружающих тканей, безболезненное. А онкологический процесс сопровождается более серьезными изменениями: длительно незаживающие язвы со слизисто-гнойным отделяемым с валиком по периферии; кровоточащие бородавки, похожие на цветную капусту; бляшки с шероховатой поверхностью; черные невусы неправильной формы с венчиком гиперемии. Все это повод для того чтобы встревожиться о своем здоровье.

Диагностировать некоторую патологию уха можно и на основании лишь одной клинической картины. Но в большинстве случаев врачу необходимы результаты дополнительных исследований:
- Общего анализа крови.
- Мазков (цитология, посев).
- Серологических тестов (на антитела).
- Аллергических проб.
- Биопсии и гистологического анализа.
Полноценное обследование позволяет точно верифицировать болячку и поставить окончательный диагноз. А это уже является основанием для назначения лечебной коррекции.
Объем диагностической программы определяется предварительным заключением врача, полученным на первичном этапе.

В арсенале лечащего врача есть масса способов, как помочь пациенту с патологией уха. Основное внимание должно уделяться не столько устранению локальных нарушений, сколько ликвидации причины заболевания и разрыву механизмов его возникновения. В основе терапии многих случаев лежит использование медикаментов (как локальных, так и системных форм):
- Антисептиков (Отинум, борный и салициловый спирт).
- Антибактериальных (Софрадекс, Анауран, Гентаксан, Аугментин, Сумамед).
- Противогрибковых (Ламизил, Нитрофунгин, Дифлюкан).
- Противовирусных (Герпевир, Зовиракс).
- Антигистаминных (Тавегил, Цетрин).
- Иммуностимуляторов (Деринат, Полиоксидоний).
Из немедикаментозного лечения могут использоваться физиопроцедуры (в отсутствие острого гнойного процесса), при отитах важно восстановить проходимость слуховой трубы (продувание, катетеризация, пневмомассаж). Если же речь идет об опухолевом процессе, то поможет лишь оперативное удаление патологического очага (иногда – криодеструкция). Злокачественные опухоли зачастую требуют комбинированного лечения с радио- или химиотерапией.
В области уха могут появиться различные болячки. Что они из себя представляют и чем лечить патологию – все это скажет врач после комплексной диагностики. Но в любом из случаев не стоит затягивать с обращением за медицинской помощью. Чем раньше станет известна суть проблемы, тем легче ее устранить.
Ухо — орган уникальный по сложности строения. Он состоит из трех частей — наружного, среднего и внутреннего уха.
Симптомы и лечение наиболее известных болезней уха у человека
Классификация заболеваний уха содержит в себе большое количество патологий, воспалительного, травматического, грибкового и невоспалительного происхождения. Следует рассмотреть самые распространенные болезни уха и особенности их терапии.

Болезни уха человека: причины возникновения и развитие
Среди ЛОР-заболеваний отдельно выделяют поражения органов слуха. Статистика показывает, что большинство из них имеет инфекционно-воспалительное происхождение. Чаще всего они развиваются, как осложнение ОРВИ и инфекций дыхательных путей, когда вирусы, бактерии или грибки проникают к уху из соседних тканей. Но болезни ушей могут начаться по совершенно разным причинам.
Внимание! В группу риска входят люди с хроническими инфекциями, работающие на производстве с повышенным уровнем шума и вибрацией, пловцы и спортсмены.
Можно выделить основные причины:
- простуда;
- механические повреждения;
- проникновение патогенных микроорганизмов;
- серная пробка;
- узкий слуховой проход;
- несоблюдение гигиены;
- гормональные сбои;
- генетическая предрасположенность.
Почти все заболевания ушей развиваются стремительно, вызывая ярко выраженные симптомы и тяжелые осложнения. Признаки большинства патологий имеют схожую клиническую картину, поэтому важно своевременно поставить диагноз и начать соответствующее лечение болезней уха.
Невоспалительные ЛОР-заболевания чаще всего имеют наследственную природу. Реже возникают в результате эндокринных и сосудистых нарушений. Лечение невоспалительных болезней ушей проводится разными способами, поэтому основные заболевания следует рассматривать по отдельности.
Серная пробка – закупоривание слухового прохода из-за избыточного выделения серы. Часто диагностируют у детей раннего возраста, пока их слуховые проходы слишком узки из-за физиологических особенностей. Формирование пробки снижает остроту слуха и может спровоцировать воспаление.
Избавить от пробки может отоларинголог с помощью специальных инструментов и промывания слухового прохода. Можно использовать специальные капли, растворяющие серу: А-Церумен, Ремо-Вакс, Ваксол, или закапывать 3% перекись водорода.
Среди самых непредсказуемых заболеваний органов слуха следует отметить болезнь Меньера. В ряде случаев, причины патологии остаются неизвестными. Специалисты предполагают, что провоцирующими факторами становятся: тяжелые инфекционные и вирусные процессы, сосудистые нарушения, дефицит эстрогенов, травмы. Все это может привести к скоплению эндолимфы, в результате чего, повышается давление внутри лабиринта, нарушаются трофические процессы, и ухудшается проводимость звуковых волн.

Симптоматика приступа:
- снижение слуха;
- головокружение;
- тошнота;
- шумы и тяжесть в ухе;
- дискоординация;
- отдышка;
- тахикардия;
- гипергидроз;
- нистагмы.
Какие препараты назначают:
- Сосудорасширяющие: Трентал, Пентоксифиллин, Никотиновая кислота.
- Ноотропы: Церебролизин, Пирацетам, Пантогам.
- Спазмолитики: Но-шпа, Дротаверина гидрохлорид, Папаверин.
- Антигистаминные: Димедрол, Цетиризин, Прометазин.
- Гормональные: Дексаметазон, Преднизолон.
В большинстве случаев патология прогрессирует очень медленно, и если подобрать правильную схему терапии, то можно остановить прогрессирование тугоухости и уменьшить выраженность симптомов приступов.
Неврит или нейросенсорная тугоухость представляет собой дисфункции слухового анализатора. Патология может быть врожденной или приобретенной. Врожденная форма закладывается на генетическом уровне или в период беременности под воздействием неблагоприятных факторов.
Причины приобретенного неврита:
- тяжелые инфекции (грипп, корь, менингит, скарлатина);
- сосудистые нарушения;
- интоксикации;
- удары по голове;
- эндокринные дисфункции;
- возрастные изменения организма.
Симптомы неврита выражаются в неправильном восприятии чужой речи, шумом в голове, головокружениями, психоэмоциональными расстройствами. У пожилых людей развивается полная тугоухость, сопровождающаяся когнитивными дисфункциями.
В схему терапии входят:
- пентоксифиллин;
- бетагистин;
- бетасерк;
- пирацетам;
- церебролизин.
Полное выздоровление возможно только после проведения операции по слухопротезированию или кохлеарной имплантации.
Отосклероз – это патологическое формирование зрелой костной ткани в лабиринте уха, причины которого до сих пор не полностью изучены. Ученые предполагают, что отосклероз развивается при генетической предрасположенности и гормональных нарушениях.
Симптомы:
- шумы и боли в ухе;
- головокружение;
- снижение слуха;
- неврастенический синдром.
Медикаментозное лечение неэффективно, вернуть слух можно только оперативным путем: стапедопластикой, мобилизацией или фенестрацией стремени.
Заболевания уха, горла и носа тесно связаны, так как из одного органа патогенные микроорганизмы проникают в другие с воздушным потоком или через мягкие ткани. Очень часто ангина или гайморит становятся причиной воспаления органов слуха, и наоборот, отиты провоцируют гнойные процессы в носоглотке.
Отит – воспалительный процесс, чаще вторичного происхождения, развивающийся в наружном, среднем или внутреннем ухе. Причинами отита могут быть не только инфекционные процессы в носоглотке, но и осложнения фурункула. Если неправильно лечить болячки в ушах, то бактерии проникают в более глубокие структуры, вызывая воспаление.
Симптомы отита:
- боли в ухе;
- выделение экссудата или гноя;
- снижение слуха;
- гиперемия;
- повышение температуры;
- признаки интоксикации.
К отиту также относят:
- Мезотимпанит – хронический воспалительный процесс, поражающий средний отдел и барабанную перепонку.
- Эпитимпанит – осложнение отита, сопровождающееся загниванием костей и стенок среднего уха.
Воспалительные заболевания ушей лечатся с помощью антибиотиков для системного приема и наружного применения. Дополнительно назначают препараты для устранения неприятной симптоматики.
Список препаратов:
- Антибиотики для внутреннего приема: Азитромицин, Флемоклав, Супракс.
- Ушные капли: антибактериальные — Ципромед, Отофа, противовоспалительные – Отипакс, Отофа, гормональные – Софрадекс, Дексона.
- Обезболивающие и жаропонижающие: Ибупрофен, Нурофен, Нимесил.
В нос назначают закапывать Нафтизин, Галазолин, Виброцил, чтобы снять отечность и снизить давление с барабанной перепонки. Для укрепления иммунитета рекомендуется принимать витамин С и использовать иммуномодуляторы: Интерферон, Полиоксидоний.
Евстахиит — инфекционно-воспалительное поражение слуховой трубы. Его причины – инфекции носоглотки, стремительно распространяющиеся по соседним тканям.
Что приводит к евстахииту:
- заложенность носа;
- острый фарингит;
- аллергический ринит;
- поллиноз;
- скарлатина;
- корь;
- аденоидит.
Реже евстахиит вызывают новообразования в области носоглотки, тампонада носа при кровотечениях, гипертрофия носовых раковин и искривление носовой перегородки.
Симптомы евстахиита:
- заложенность уха;
- снижение слуха;
- шум и тяжесть в голове;
- повышение температуры.
Для терапии назначают препараты различных групп:
- Антигистаминные: Цетиризин, Диазолин, Зодак.
- Сосудосуживающие капли в нос: Галазолин, Нафтизин, Санорин, Називин.
- Капли для ушей: Ципромед, Нормакс, Отофа, Отипакс, Софрадекс.
- Назальные спреи: Назонекс, Момат Рино.
- Антибиотики: Аугментин, Амоксициллин, Флемоксин.
- Противовирусные: Кагоцел, Эргоферон, Цитовир 3.
В тяжелых случаях необходимо промывание слуховой трубы с помощью специального катетера, и обработка антисептическими или антибактериальными растворами: Фурацилином, Гентамицином.
Ушные болезни грибкового происхождения называются отомикозом. Чаще всего грибок инфицирует наружное и среднее ухо, если не соблюдать правила гигиены и не обрабатывать царапины и раны.

Что вызывает отомикоз:
- механические поражения кожи;
- болячки в ухе (прыщ, фурункул, укус насекомого);
- гипергидроз;
- дерматит;
- болезни ушной раковины человека;
- аллергические реакции;
- сахарный диабет;
- снижение иммунитета;
- несоблюдение гигиены.
Симптомы грибковой болезни в ушах выражаются зудом, шелушением, покраснением кожи. При прогрессировании отомикоза развивается отечность, сужается слуховой проход, появляется шум в ухе и снижается слух. Если грибок поразит барабанную перепонку, то диагностируют грибковый мирингит, имеющий симптомы, схожие с отомикозом.
Терапия всех грибковых инфекций проводится с помощью антимикотических препаратов:
- Таблетки: Флуконазол, Тербинафин, Кетоконазол, Пимафуцин.
- Растворы: Клотримазол, Нафтифин, Кандибиотик, Кандид.
Для снятия зуда и отеков назначают антигистаминные таблетки: Лоратадин, Супрастин, Зиртек. Для снижения температуры и устранения болей необходимы противовоспалительные средства: Ибупрофен, Парацетамол, Нимесулид. Обязательно соблюдать диету с низким содержанием углеводов и жиров.
Травматические заболевания ушей классифицируют на два вида – механические и акустические. Также выделяют травмы наружного, среднего и внутреннего уха.
Наружное ухо наиболее подвержено механическому воздействию, но в то же время его повреждение наименее опасно, так как редко приводит к поражению глубоких структур органов слуха.
Причины:
- огнестрельное ранение;
- порезы;
- удары;
- падения;
- химические и термические ожоги;
- обморожения.
В результате травматических заболеваний ушей, у человека появляются симптомы самого разнообразного характера:
Раны обрабатывают антисептическими растворами – Хлоргексидином, Мирамистином, перекисью водорода, раствором Фурацилина. При необходимости накладывают повязку с мазью Левомеколь, чтобы предотвратить инфицирование. При разрывах и тяжелых повреждениях может понадобиться пластическая операция, чтобы вернуть уху нормальную форму.
Травмы среднего уха возникают из-за акустических и механических поражений. Акустические – это результат резкого перепада давления в ушном канале, перелета на самолете и даже сильных поцелуев в ухо.
Причины механических повреждений:
- сильные удары;
- неосторожность при врачебных манипуляциях;
- повреждение инородными телами.
Признаки:
- резкая боль;
- кровотечение;
- частичная или полная тугоухость.
Терапия проводится в условиях стационара, где пациента обследуют и выявят степень повреждения. В некоторых случаях требуется оперативное лечение. Но, в любом случае, назначают антибиотики – Азитромицин, Амоксиклав, Амоксициллин, чтобы предотвратить развитие воспаления.
Повреждения внутреннего уха – это самые тяжелые ушные болезни у людей. Они возникают при черепно-мозговых травмах, сильных ударах, огнестрельных ранениях.
Клинические признаки:
- сильные боли;
- дискоординация;
- головокружение;
- потеря сознания;
- шумы в голове;
- неврастенический синдром.
Травмы требуют длительного наблюдения и тщательного обследования. Лечение направлено на предотвращение развития отека мозга и воспалительных процессов мозговой оболочки. В некоторых случаях требуется хирургическое удаление осколков и некротических тканей.
Осложнения ушных болезней зависят от вида заболевания. Воспалительные процессы приводят к инфицированию других ЛОР-органов, в результате чего развиваются такие патологии, как гайморит, фронтит, фарингит, ангина.
Осложнения отита и грибковых поражений:
- Мирингит — поражение барабанной перепонки.
- Мастоидит – воспаление сосцевидного отростка.
- Лабиринтит – воспаление лабиринта.
- Паралич лицевого нерва.
- Тромбоз венозного синуса.
- Переход в хроническую форму.
- Рецидивы.
При неправильном или несвоевременном лечении болезней уха, инфекция проникает в кровоток и инфицирует внутренние органы. Наибольшая опасность возникает при инфицировании оболочек мозга – повышается риск развития энцефалита, менингита или абсцесса мозга. Именно поэтому любые проявления заболеваний уха требуют немедленного посещения отоларинголога.
Болезни ушной раковины человека приводят к воспалению хрящевой ткани и развитию перихондрита. Длительный воспалительный процесс, поражающий хрящ, провоцирует некрозные изменения, это может привести к деформации раковины.
Некоторые заболевания уха человека приводят к частичной или полной тугоухости, от которой можно избавиться только хирургическим методом – стапедопластикой или слухопротезированием. И не во всех случаях возможно полное восстановление.
Зная причины возникновения ушных болезней, их можно избежать с помощью соблюдения простых мер предосторожности.
Какие правила нужно соблюдать:
- своевременно пролечивать инфекции;
- следить за состоянием полости рта;
- не засовывать в уши острые предметы;
- избегать попадания воды в уши;
- соблюдать правила гигиены;
- закаливаться;
- укреплять иммунитет;
- правильно обрабатывать раны и укусы насекомых.
Внимание! После выздоровления организму нужно дать полностью восстановиться, чтобы избежать рецидива.
Профилактика болезней уха необходима тем, кто склонен к частым простудам или имеет хронические патологии инфекционного характера. Особую осторожность должны соблюдать спортсмены, пловцы и те, кто работает на опасных производствах. Пациенты с болезнями ушей, должны лечить свои патологии, придерживаясь врачебных назначений, не допуская самолечения.
Если вы нашли ошибку просто выделите ее и нажмите Shift + Enter или нажмите здесь. Большое спасибо!



