Первая помощь при анафилактическом шоке алгоритм действий
Протокол оказания неотложной помощи при анафилактическом шоке
T78.0 Анафилактический шок, вызванный патологической реакцией на пищу
T85 Осложнения, связанные с другими внутренними протезными устройствами,
имплантатами и трансплантантами
T63 Токсический эффект, обусловленный контактом с ядовитыми животными
W57 Укус или ужаливание неядовитыми насекомыми и другими неядовитыми
X23 Контакт с шершнями, осами и пчелами
T78 Неблагоприятные эффекты, не классифицированные в других рубриках Определение: Анафилактический шок (АШ) — остро развивающийся, угрожающий жизни патологический процесс, обусловленный аллергической реакцией немедленного типа при введении в организм аллергена, характеризующийся тяжелыми нарушениями кровообращения, дыхания, деятельности центральной нервной системы.
1. Молниеносное течение — острейшее начало, с быстрым, прогрессирующим падением АД, потерей сознания, нарастающей дыхательной недостаточностью. Отличительная черта молниеносного течения шока — резистентность к интенсивной противошоковой терапии и прогрессирующее развитие вплоть до глубокого коматозного состояния. Смерть наступает обычно в первые минуты или часы в связи с поражением жизненно важных органов.
2. Рецидивирующее течение — характерно возникновение повторного шокового состояния через несколько часов или суток после наступившего клинического улучшения. Иногда рецидивы шока протекают значительно тяжелее, чем начальный период, они более резистентны к терапии.
3. Абортивное течение — асфиксический вариант шока, при котором у больных клинические симптомы легко купируются, зачастую не требует применения каких-либо лекарственных препаратов.
1. Лекарственная аллергия в анамнезе.
2. Длительное применение лекарственных веществ, особенно повторными курсами.
3. Использование депо-препаратов.
5. Высокая сенсибилизирующая активность лекарственного препарата.
6. Длительный профессиональный контакт с лекарствами.
7. Аллергические заболевания в анамнезе.
8. Наличие дерматомикозов (эпидермофитии), как источника сенсибилизации к
• изменение цвета кожных покровов (гиперемия кожи или бледность, цианоз);
• отек век, лица, слизистой носа;
• холодный липкий пот;
• чихание, кашель, зуд;
• клонические судороги конечностей (иногда судорожные припадки);
• непроизвольное выделение мочи, кала, газов.
• частый нитевидный пульс (на периферических сосудах);
• тахикардия (реже брадикардия, аритмия);
• тоны сердца глухие;
• артериальное давление быстро снижается (в тяжелых случаях нижнее давление не определяется). В относительно легких случаях артериальное давление не снижается ниже критического уровня 90-80 мм рт. ст. В первые минуты иногда АД может слегка повышаться;
• нарушение дыхания (одышка, затрудненное хрипящее дыхание с пеной изо рта);
• зрачки расширены и не реагируют на свет.
1. Уложить больного в положение Тренделенбурга: с приподнятым ножным концом,
повернуть его голову набок, выдвинуть нижнюю челюсть для предупреждения западения языка, асфиксии и предотвращения аспирации рвотными массами. Обеспечить поступление свежего воздуха или проводить оксигенотерапию.
а) при парентеральном введении аллергена:
— наложить жгут (если позволяет локализация) проксимальнее места введения
аллергена на 30 минут, не сдавливая артерии (каждые 10 мин ослабляют жгут на 1-2 мин);
— обколоть «крестообразно» место инъекции (ужаления) 0,18 % раствора
б) при закапывании аллергенного медикамента в носовые ходы и конъюнктивальный
мешок необходимо промыть проточной водой;
в) при пероральном приеме аллергена промыть больному желудок, если позволяет
а) немедленно ввести внутримышечно:
— раствора адреналина 0,3 – 0,5 мл (не более 1,0 мл). Повторное введение
адреналина осуществляется с интервалом в 5 — 20 минут, контролируя артериальное давление;
б) восстановление внутрисосудистого объема начать с проведения внутривенной
инфузионной терапии 0,9% раствором натрия хлорида с объемом введения не меньше 1 л. При отсутствии стабилизации гемодинамики в первые 10 минут в зависимости от тяжести шока повторно вводится коллоидный раствор (пентакрахмал) 1-4 мл/кг/мин. Объем и скорость инфузионной терапии определяется величиной АД, ЦВД и состоянием больного.
— преднизолон 90-150 мг внутривенно струйно.
а) при сохраняющейся артериальной гипотензии, после восполнения объема
циркулирующей крови – вазопрессорные амины внутривенное титрованное введение до достижения систолического артериального давления ≥ 90 мм рт.ст.: допамин внутривенно капельно со скоростью 4-10 мкг/кг/мин, но не более 15-20 мкг/кг/мин (200 мг допамина на
400 мл 0,9% раствора натрия хлорида или 5% раствора декстрозы) – инфузию проводят со
скоростью 2-11 капель в минуту;
б) при развитии брадикардии вводят 0,1% раствор атропина 0,5 мл подкожно, при
необходимости – вводят ту же дозу повторно через 5-10 мин;
в) при манифестировании бронхоспастического синдрома показано внутривенное струйное введение 2,4 % раствора эуфиллина (аминофиллина) 1,0 мл (не более 10,0 мл) на 20 мл изотонического раствора натрия хлорида; или ингаляционное введение β2— адреномиметиков – сальбутамол 2,5 – 5,0 мг через небулайзер;
г) в случае развития цианоза, появлении диспноэ или сухих хрипов при
аускультации показана оксигенотерапия. В случае остановки дыхания показано проведение искусственной вентиляции легких. При отеке гортани – трахеостомию;
показание к госпитализации больных после стабилизации состояния в отделение
Неотложная помощь при анафилактическом шоке, алгоритм действий
 Анафилактический шок — это тяжелое аллергическое состояние, которое в большинстве случаяев приводит к летальному исходу.
Анафилактический шок — это тяжелое аллергическое состояние, которое в большинстве случаяев приводит к летальному исходу.
Самым опасным считается шок, вызванный при введении лекарственных препаратов. Каждому человеку необходимо обучиться азам первой помощи, для того чтобы в момент возникновения анафилаксии помочь себе или кому-то из близких.
Анафилактический шок бывает у аллергиков. Повторное проникновение аллергена в организм вызывает незамедлительную реакцию. При возникновении заболевания не всегда можно помочь человеку, так как в большинстве случаев реакция на аллерген протекает молниеносно.
Анафилактический шок возникает при вторичном введении в организм некоторых видов аллергенов:
- лекарства содержащие белковые молекулы;
- антибиотики — пенициллинового ряда;
- обезболивающие, в группе риска новокаин и его аналоги;
- яд от укуса пчел, змей, ос и т. д. ;
- пищевые аллергены.
Каждый человек должен помнить о своих аллергенах и в случае попадания в стационар незамедлительно сказать о них врачу, для того чтобы не возникло повторного введения аллергена в кровь.
Время возникновения реакции связано с факторами проникновения аллергена в организм человека:
- При введении в кровь через внутривенный и внутримышечный укол — развитие анафилаксии наступает достаточно стремительно и проведение мероприятий по оказанию первой помощи должно быть незамедлительным.
- Поступление аллергена через укус насекомых, после п/к введения препарата, вдыхание паров или пыли содержащие молекулы аллергена — шок наступает в течение часа.
- Проникновение аллергена через пищу — шок наступает в период от часа до двух.
 Молниеносная — развитие происходит стремительно, за нескольких секунд. Эта форма, чаще всего приводит к летальному исходу, так как протекает сложно и на оказание первой медицинской помощи нет времени, в случае возникновения дома или на улице.
Молниеносная — развитие происходит стремительно, за нескольких секунд. Эта форма, чаще всего приводит к летальному исходу, так как протекает сложно и на оказание первой медицинской помощи нет времени, в случае возникновения дома или на улице.- Острая — может развиваться до получаса, что позволяет своевременно вызвать скорую помощь.
- Подострая — развивается медленно от 30 минут и дольше. При этой форме больной ощущает приближение шока по характерным симптомам, что позволяет вовремя оказать первую помощь до прибытия специалистов.
- аллергические проявления на коже — зуд и покраснение;
- отек Квинке — происходит отек губ, ушей, шеи, языка и лица;
- чувство жара и нехватка воздуха;
- покраснение слизистой оболочки глаза;
- слезоточивость и выделение содержимого из носовой полости;
- спазм бронхов, приводящий к лающему кашлю;
- появление тревоги;
- возникновение боли в области живота, головная боль и ноющая боль в сердечной мышцы.
При молниеносной, острой и подострой стадии в последующем ее проявлении, возникают признаки, при появлении которых если не будет проведена своевременная медицинская помощь, может привести к смерти.
- появляется гипотония, вплоть до самых низких показателей;
- тахикардия;
- судороги;
- угнетенное состояние вплоть до обморока;
- бледность кожи, холодный пот, посинение носогубного треугольника.
 Для того чтобы правильно оказать своевременную помощь, нужно владеть информацией о развитии этой болезни.
Для того чтобы правильно оказать своевременную помощь, нужно владеть информацией о развитии этой болезни.
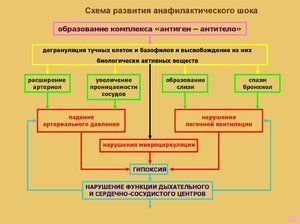
При попадании чужеродного вещества в организм аллергика, происходит распознание его с помощью иммунной системы. В результате образовывается иммуноглобулин группы Е. В дальнейшем, эти вещества выводятся из организма, но антитела не прекращают вырабатываться и пожизненно остаются в организме человека.
При вторичном проникновении в кровь того же вещества — антитела соединяются с молекулами и формируют защитную группу. Это образование предотвращает возникновение каскадной реакции, которая выбрасывает в кровь медиаторы аллергии — гистамины, стероиды и т. д.Эти биологически активные вещества способствуют к:
- Расслаблению гладкой мускулатуры мелких периферийных кровеносных сосудов — это ведет к возрастанию емкости кровеносных сосудов.
- Повышению проницаемости стенок сосудов — кровь уходит из сосудистого русла и попадает в межклеточное пространство. В результате наступает перераспределение жидкой части крови, ее становится меньше в сосудах, что ведет к гипотонии, сгущению крови и изменению кровоснабжения органов и тканей — то есть к анафилаксии. Поэтому анафилактический шок еще называют — перераспределительным.
Первая неотложная помощь делится на: экстренную и стационарную.
Экстренная помощь предназначена для проведения медицинской помощи при возникновении аллергических реакций.
Мероприятия при анафилактическом шоке:
 Вызвать бригаду медиков.
Вызвать бригаду медиков.- Уложить больного и поднять нижние конечности, чтобы они были выше головы для поступления крови к сердечной мышце.
- Освободить от стягивающей одежды и открыть все окна.
- Осмотреть полость рта — снять съемную челюсть.
- При появлении конвульсий, следить за тем, чтобы не запал язык, и не сломались зубы — для этого между зубов ставят твердый предмет и необходимо зафиксировать язык.
- При проникновении аллергена в кровь через укол или через укус насекомого, нужно наложить жгут и приложить холод, для того чтобы понизить время попадания аллергена в кровь.
Стационарная помощь заключается в:
- Введение п/к, в/в или в/м 0,1% раствора адреналина. Адреналин — сужает сосуды, понижает проницаемость стенок и повышает давление.
- При анафилаксии после укуса или п/к, в/м инъекции, место укола или укуса обкалывают адреналином. Метод разбавления: 1,0 мл 01% адреналина разводим 10,0 мл хлористого натрия. Обкалывают шести точками по кругу — 0,2 мл на каждую точку.
- При проникновении аллергена другим путем, адреналин вводят в количестве 1,0 мл. Суточная доза — 2,0 мл.
- А также вводят преднизолон 60−100 мг, разведенный в 100 -200 мл 0,9% хлористого натрия, вводится в/в струйно или капельно.
- Так как при анафилаксии происходит нехватка жидкости в организме, то необходимо ввести в/в-капельно большое количество жидкости, литр 0,9% хлористого натрия — 120 капель в минуту.
- Медицинский персонал должен обеспечить больного кислородной маской, а если наступает отек дыхательных путей незамедлительно провести трахеотомию.
Подводим итоги
- Хлористый натрий начинают вводить в машине скорой помощи и продолжают в лечебном учреждении.
- Больного помещают в шоковую палату или в реанимацию.
- Гормональная терапия проводится на протяжении недели с постепенным понижением дозы.
- Назначают антигистаминные препараты назначают в конце лечения и под руководством врача, так как противоаллергические препараты могут вызвать новый выброс гистамина.
- В стационаре больной лежит не менее недели.
Алгоритм помощи при анафилактическом шоке у ребенка
Помощь ребенку при анафилаксии, должна быть оказана незамедлительно. Ее проводят родители до приезда скорой.
Алгоритм действий при анафилактическом шоке:
- Вызов реанимационной бригады.
- Уложить ребенка на твердую поверхность.
- Проверить сердцебиение и дыхание — при отсутствии, сделать непрямой массаж сердца.
- Если ребенок в сознании, дать ему принять антигистаминные препараты.
- Укрыть и если есть ингалятор от приступов бронхиальной астмы, можно распылить одну дозу на вдохе для уменьшения отека легких.
- При укусе насекомых наложить жгут и прикрепить бумажку со временем наложения.
По прибытии «скорой» необходимо предоставить всю информацию о действиях, которые были проведены в оказании первой помощи, и если ребенку стало легче, ни в коем случае не отказываться от госпитализации.
В каждой больнице должна быть собрана аптечка первой помощи.
- 0,1% адреналин — 2 упаковки
- 0,9% физиологический раствор — 800,0 мл
- Реополиглюкин — 800,0 мл
- преднизолон — 3 упаковка
- 1% димедрол — 1 упаковка
- 2,4% эуфиллин — 1 упаковка
- 70% спирт — 30,0 мл
- шприцы 2,0 и 10,0 мл — 10 штук
- капельница — 2 штуки
- стерильные перчатки — 2 пары
- катетер внутривенный — 1 штука
- вата медицинская — 1 упаковка
- жгут
- инструкция
Аптечка составлена Министерством Здравоохранения России.
Раздел 5. АЛГОРИТМ НЕОТЛОЖНЫХ МЕРОПРИЯТИЙ ПРИ АНАФИЛАКТИЧЕСКОМ ШОКЕ
Раздел 4. СПИСОК МЕДИКАМЕНТОВ И ОБОРУДОВАНИЯ В ПРОЦЕДУРНЫХ КАБИНЕТАХ, НЕОБХОДИМЫХ ДЛЯ ЛЕЧЕНИЯАНАФИЛАКТИЧЕСКОГО ШОКА
- Раствор адреналина 0,1% — 1 мл N 10 амп.
- Физиологический раствор (0,9% р-р натрия хлорида) флаконы 400 мл N 5.
- Глюкокортикоиды (преднизолон или гидрокортизон) в ампулах N 10.
- Димедрол 1% р-р — 1 мл N 10 амп.
- Эуфиллин 2,4% р-р — 10 мл N 10 амп. или сальбутамол для ингаляций N 1.
- Диазепам 0,5% р-р 5 — 2 мл. — 2 — 3 амп.
- Кислородная маска или S-образный воздуховод для проведения ИВЛ.
- Система для внутривенных инфузий.
- Шприцы 2 мл и 5 мл N 10.
- Жгут.
- Вата, бинт.
- Спирт.
- Сосуд со льдом.
Анафилактический шок – патологическое состояние, в основе которого лежит аллергическая реакция немедленного типа, развивающаяся в сенсибилизированном организме после повторного внедрения в него аллергена и характеризующаяся острой сосудистой недостаточностью.
Причины: лекарственные препараты, вакцины, сыворотки, укусы насекомых (пчел, шершней и т.д.).
Чаще всего характеризуется внезапным, бурным началом в течение от 2 секунд до часа, после контакта с аллергеном. Чем быстрее развивается шок, тем хуже прогноз.
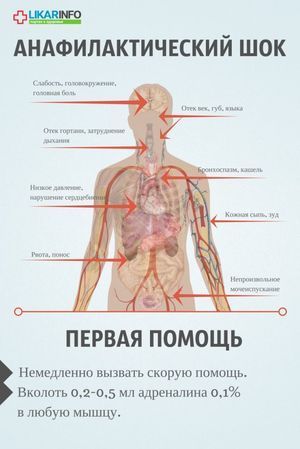
Основные клинические симптомы: внезапно появляется беспокойство, чувство страха смерти, депрессия, пульсирующая головная боль, головокружение, шум в ушах, чувство сдавления в груди, снижение зрения, «пелена» перед глазами, потеря слуха, боли в сердце, тошнота, рвота, боли в животе, позывы на мочеиспускание и дефекацию.
При осмотре: сознание может быть спутанным или отсутствовать. Кожные покровы бледные с цианотичным оттенком (иногда гиперемия). Изо рта пена, могут быть судороги. На коже может быть крапивница, отек век, губ, лица. Зрачки расширены, над легкими коробочный звук, дыхание жесткое, сухие хрипы. Пульс частый, нитевидный, АД снижено, тоны сердца глухие.
Доврачебная помощь при анафилактическом шоке:
Первая помощь при анафилактическом шоке: когда мгновения спасают жизнь
Первая помощь при анафилактическом шоке дома, на улице, на земле и в воздухе должна быть незамедлительной и качесвтенной. На то, чтобы спасти человека, отпущено несколько минут, и малейшее промедление — это смерть. Поэтому сегодня наша статья расскажет вам о симптомах и алгоритме оказания неотложной помощи при анафилактическом шоке.
Время появления начальных признаков анафилактической реакции связано с такими факторами:
- какое именно вещество явилось аллергеном-провокатором;
- способ проникновения аллергена-провокатора в кровоток;
- чувствительность человека к данному аллергену;
- физиологические, анатомические особенности, существующие заболевания, предрасположенность к аллергии разного рода;
- возраст и вес;
- существующие внутренние патологии;
- наследственная предрасположенность к острым аллергическим проявлениям.
- Например, яд насекомого, лекарственный препарат, введенный внутримышечно или внутривенно, вызывает моментальную реакцию, признаки которой развиваются в промежутке от 1 – 2 до 30 минут.
- Аллергический шок на пищу обыкновенно обнаруживает себя позднее — от 10 минут до нескольких часов, хотя во многих случаях (свежевыжатый апельсиновый сок, арахис) организм способен реагировать молниеносно – в течение 15 – 40 секунд.
И чем раньше возникают патологические симптомы после контакта с аллергеном, чем быстрее нарастает их выраженность, тем тяжелее протекает состояние, сложнее происходит выведение из нее пациента и тем выше риск гибели, если помощь не была оказана безотлагательно.
Первые симптомы анафилактического шока рассмотрены в этом видео:
При описании базовых признаков АШ (анафилактического шока), вне зависимости от формы течения патологии, сначала их обобщают, чтобы близкие родственники, друзья, коллеги и сам больной были способны быстро сориентироваться в критической ситуации. Эти признаки могут выражаться по отдельности, не обязательно комплексно или последовательно, иногда проявляются изолированные симптомы, но все они указывают на поражение различных органов:
- отек слизистой носа, глотки, век, губ, языка, гортани, половых органов, которому часто сопутствует сильное жжение, покалывание, зуд, распирание тканей (в 90% случаев);
- кожные изменения с яркими высыпаниями, волдырями (по типу крапивницы), красными или белыми пятнами, с сильным зудом (при стремительном развитии анафилаксии кожные проявления могут возникать позднее или отсутствовать вообще);
- внезапная боль за грудиной – резкая и пугающая больного;
- онемение губ, лицевых мышц;
- слезотечение, резь в глазах, раздражение и зуд;
- одышка, кашель, хрипы, свист (стридор), поверхностное тяжелое дыхание;
- ощущение кома в горле, затрудняющего глотание, сдавливания шеи;
- тошнота, спастические боли в желудке, животе, рвотные приступы (чаще — при попадании аллергена в желудок)
- пульсирующая или сдавливающая головная боль, головокружение;
- извращенные вкусовые ощущения: металлический, горький вкус во рту;
- частое сокращение сердечной мышцы (тахикардия) или брадикардия (аномальное замедление сердцебиения), нарушение ритма (аритмия);
- падение кровяного давления, помутнение, нечеткость зрения, двоение в глазах;
- панические реакции с выраженным страхом смерти, удушья;
- при высоком адреналине в крови на фоне панической атаки – чувство сильного жжения в пальцах рук, тремор (дрожание), судорожные движения;
- Непроизвольное мочеиспускание, дефекация, кровянистые выделения из внутренних половых органов (у женщин);
- помутнение и потеря сознания.
Признаки анафилактического шока

- гипотония (падение кровяного давления ниже нормы);
- покраснение или бледность, посинение кожи губ;
- возможны сыпь, отеки любых участков (особенно опасно – отек гортани и языка);
- сильная слабость, шум в ушах, головокружение;
- зуд, покалывание, жжение кожи на лице, кистях рук;
- чувство жара, давления, распирания в голове, на лице, в языке, пальцах рук;
- беспокойство, ощущение опасности, страх смерти; аномальная потливость.
- давление и боль в груди, чувство сдавливания грудной клетки;
- одышка, частое трудное дыхание со свистом, хрипами, кашель — приступами;
- иногда — пена изо рта на фоне одышки;
- тошнота, боли в желудке, кишечнике, рвота,
- боли в околосердечной области;
- головокружение, сдавливающая боль в голове разной тяжести.
- спутанность и потеря сознания.
- судороги отдельных мышц, рук и ног, могут быть припадки по типу эпилепсии;
- неконтролируемое выделение мочи, кала.
Ведущий симптом — гипотония (падение давления) по причине острого состояния сосудистого коллапса и дыхательной недостаточности на фоне отечности гортани или бронхоспазма.
При выслушивании: хрипы крупнопузырчатые (влажные, сухие).
В результате сильного отека слизистой и обширного спазма бронхов шумы в легких при дыхании могут не прослушиваться («немое легкое»).
При тяжелой степени:
- расширение зрачков, не реагирующих на свет;
- пульс слабый нитевидный;
- учащенное или замедленное сердцебиение вне нормальных значений;
- сбои в ритме (аритмия);
- тоны сердца — глухие.
Чаще всех остальных форм приобретает острое злокачественное течение с высокой вероятностью гибели больного.
- резкие боли в сердце;
- значительное падение показателей давления крови;
- глухие сердечные тоны, слабый пульс — вплоть до исчезновения;
- расстройство сердечного ритма (аритмия) — до асистолии;
- сильная бледность из-за спазма сосудов или так называемая «пылающая гиперемия» (покраснение всей кожи с ощущением сильнейшего жара);
- Или «мраморность» кожи из-за нарушения циркуляции крови в капиллярах, цианоз (посинение губ, ногтей, языка).
Признаки поражения дыхания и нервной системы выражены слабее.
Ведущий патосимптом — нарушение сердечно-сосудистой деятельности с последующей острой сердечной недостаточностью.
При ранней диагностике и активном лечении — прогноз благоприятный.
 Симптомы нарушения дыхания:
Симптомы нарушения дыхания:
- кашель приступообразный сухой;
- осиплость голоса, хрипы;
- затрудненное поверхностное дыхание со стридором (свистом) и судорожным заглатыванием воздуха;
- ощущение отека горла, шеи, инородного предмета в дыхательных путях;
- ощущение сжатия грудной клетки;
- спазм дыхательных путей — гортани, бронхов;
- посинение кожи вокруг носа и губ, синева ногтей;
- отек легких;
- заложенность носа и отек слизистой носа, глотки, гортани;
- холодный пот, паника, потеря сознания.
При этом преобладает острая дыхательная недостаточность по причине отека слизистой гортани с перекрытием ее просвета (частично или полностью) спазма бронхов до полной непроходимости бронхиол, отека легкого.
К асфиктической форме предрасполагает имеющийся хронический бронхит, астма, пневмония, пневмосклероз, бронхоэктатическая болезнь, эмфизема.
Прогноз определяется степенью дыхательной недостаточности. При запаздывании в принятии мер больной погибает от асфиксии.
- перевозбуждение, беспокойство, страхи, паника;
- нарушение ритма дыхания (дыхательная аритмия);
- сопор (оцепенение, состояние, близкое к коме, угнетение сознания с утратой контроля над действиями);
- судороги (мышечные подергивания, судороги конечностей);
- потеря сознания при остром нарушении кровообращения в сосудах мозга;
- ригидность (жесткость) затылочных мышц;
- вероятная остановка дыхания и сердечного ритма при отеке мозга.
Доминируют расстройства центральной нервной системы.
Прогноз зависит от времени начала медицинской помощи.
- режущие боли в зоне эпигастрия (под ложечкой), признаки раздражения брюшины, напоминающие симптоматику прободения язвы, непроходимости кишечника, панкреатита;
- тошнота, понос, рвота;
- острые боли в сердце (при которых часто ставят ложный диагноз «инфаркт миокарда»);
- неглубокие и непродолжительные расстройства сознания;
- небольшое снижение давления крови (не ниже 70/45 мм. рт. ст.).
Остальные типичные симптомы выражены менее сильно.
Ведущие признаки — симптомы «острого живота», что часто приводит к ошибке в диагнозе
Предвестники — зуд во рту, отек языка и губ.
Чаще других форм завершается благополучно.
- кожный зуд;
- приливы крови к голове, жар, эритема (покраснение), сыпь или пузырные высыпания (крапивница);
- отек лица, шеи;
- боли в животе и понос;
- одышка, отек гортани;
- резкое падение кровяного давления.
Физическое напряжение, как отдельный фактор, так и в сочетании с употреблением пищи или лекарств нередко ведут к развитию анафилактической реакции, нарастающей до шока.
Если реакция остановлена до одышки, прогнозируется быстрое выведение больного из шока. Отек и низкое давление — угрожающие жизни симптомы.
Далее будет рассмотрен алгоритм действий медсестры и доврачебно по неотложной, первой помощи при анафилактическом шоке у детей и взрослых.
Первая помощь детям и взрослым при анафилактическом шоке
При первых признаках, указывающих на развитие анафилактической реакции, незамедлительно вызывают машину скорой помощи.При любой направленности событий – даже если состояние человека кажется стабильным, следует знать, что у каждого пятого больного анафилактическая реакция проявляет себя в двух фазах: после, казалось бы, благополучно закончившегося первого этапа анафилаксии в пределах от 1 часа до 3 суток возникает второй – часто – более тяжкий.
Первая помощь при анафилактическом шоке

Доврачебная помощь дома, на работе, в детских учреждениях
До прибытия «скорой помощи» все действия должны быть четкими и последовательными.
- Многие врачи рекомендуют немедленное введение Адреналина (эпинефрина) уже при начальных признаках анафилактического шока. Чаще всего этот вариант оправдан, поскольку состояние пациента может ухудшиться за секунды.
- Другие советуют повременить с использованием адреналина в домашних условиях, если нет явных нарушений в работе сердца и дыхания, объясняя это тем, что Адреналин – средство повышенной опасности, способное вызвать остановку сердца. Даже специалисты «скорой помощи» нередко избегают применять адреналин, перекладывая ответственность за последствия на врачей реанимации в стационаре.
Поэтому многое зависит от тяжести проявлений, за которыми до приезда «скорой» необходимо пристально наблюдать.
Более подробно о доврачебной помощи при анафилактическом шоке расскажет это видео:
Однако – действовать необходимо как можно быстрее, и выполнять следующее:
- Устранить источник аллергена: удалить жало, прекратить внутримышечное введение медикамента.
- перетянуть жгутом вены (без сдавливания крупных артерий) в месте выше участка инъекции или укуса (ослаблять на 1 минуту каждые 10 минут);
- положить на участок поражения грелку с холодной водой, льдом, чтобы по возможности затормозить распространение аллергена с током крови;
- если необходимо — освободить рот и нос от слизи, рвотных масс, снять протезы;
- если больной без сознания, подтянуть язык наружу, чтобы он не перекрыл гортань;
- повернуть пациента на бок, чтобы язык и пищевые массы при возможной рвоте не перекрыли путь для воздуха;
- все ремни, пуговицы расстегнуть, галстуки ослабить, если нужно – разорвать одежду, чтобы не стесняла дыхание, младенца — распеленать.
- Если пациент дышит, его укладывают на спину, приподнимая ноги, чтобы перенаправить кровь к сердцу и мозгу. Но в случае начинающегося отека гортани – наоборот, — необходимо принять вертикальное положение, а ребенка взять на руки, придерживая спинку.
Если дыхание и пульс имеются, человек в сознании, его состояние более-менее стабильное, и он способен реагировать на просьбы, незамедлительно используют следующие медикаменты:
- Гормональные средства – для купирования отека дыхательных путей и гибели больного от удушья:
- Преднизолон (ампула – 30 мг). Взрослым больным вводят до 300 мг (до 5 – 10 ампул), детям с годика до 14 лет дозу рассчитывают по норме 1 – 2 мг на килограмм веса тела, норма для новорожденных 2 – 3 мг на килограмм.
- Дексаметазон (1 мл – 4 мг), взрослым от 4 до 40 мг, для детей любого возраста доза рассчитывается по массе тела: 0,02776 – 0,16665 мг на 1 килограмм. Внутримышечно, медленно, глубоко в ягодицу. Если улучшения не наблюдается – медикамент вводят еще раз через 15 – 30 минут
- Антигистаминные для подавления реакции организма на выброс гистамина:
- Супрастин. Взрослые средние дозы 40 – 60 мг. Начальные детские дозировки: с рождения до года 5 мг; с годовалого возраста до 6 лет — 10 мг; от 6 до 14 лет: 10 – 20 мг. Учитывая, что норма на килограмм веса не может быть больше 2 мг.
- Кроме Супрастина используют Тавегил, Димедрол, Пипольфен.
- Внутримышечно делают инъекции средств I поколения, как наиболее эффективных в критических ситуациях.
При невозможности сделать внутримышечную инъекцию ампулу осторожно разбивают, наполняют шприц лекарством и, сняв со шприца иглу, выливают под язык – в уголок рта, контролируя, чтобы больной не подавился. Лечебное действие при таком способе наступает очень быстро, поскольку через подъязычные сосуды лекарство немедленно всасывается в кровь.
Если препарат капали в глаза, в нос, и он вызвал острую анафилаксию, глаза и носовые ходы промывают и закапывают в них адреналин (0,1%) или Гидрокортизон (1%), или Дексаметазон.
В случае катастрофической ситуации – больной задыхается или не дышит, синеет, теряет сознание, симптомы указывают на тяжелую дыхательную, сердечную недостаточность – НЕМЕДЛЕННОЕ введение АДРЕНАЛИНА.



