Первоочередное мероприятие при анафилактическом шоке
Первоочередным мероприятием при анафилактическом шоке является
Анафилактический шок, аптечка для оказания первой медицинской помощи
Для лечения аллергии наши читатели успешно используют Alergyx. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Анафилактический шок – это резкое снижение уровня артериального давления и нарушение микроциркуляции, которое связано с попаданием аллергенов в организм человека.
- Симптомы анафилактического шока
- Первая помощь
- Состав аптечки 2014
Помощь при этом состоянии должна быть быстрой и правильной, поэтому анафилактический шок, аптечка для него должна быть всегда под рукой. В качестве аллергенов могут выступать различные вещества:
- домашняя пыль;
- клещи;
- шерсть животных;
- пыльца растений;
- предметы бытовой химии;
- пищевые продукты и т.д.
Основными симптомами этого вида шока являются:
- резкое снижение артериального давления;
- одышка;
- нехватка воздуха;
- учащение пульса;
- бледность кожных покровов и др.
В диагностике этого состояния важно учитывать связь появления выше описанных симптомов с поступлением аллергена в организм человека.
Также рекомендуем ознакомиться с информацией на странице стадии развития и основные виды анафилактического шока.
 Набор медикаментов при анафилактическом шоке всегда должен быть в наличии в любом медицинском учреждении, а также дома у тех людей, которые страдают любыми аллергическими реакциями и имеющими отягощенную наследственность по анафилаксии.
Набор медикаментов при анафилактическом шоке всегда должен быть в наличии в любом медицинском учреждении, а также дома у тех людей, которые страдают любыми аллергическими реакциями и имеющими отягощенную наследственность по анафилаксии.
Как правило, оказание медицинской помощи начинается с прекращения поступления аллергена в организм. С этой же целью вводится адреналин вокруг инъекции, если аллергия развилась на какой-то медикамент. Адреналин вызывает спазм сосудов и тем самым уменьшает всасывание веществ в кровь.
Для подавления аллергической реакции вводят преднизолон, а для улучшения микроциркуляции и расширения бронхов показано использование эуфиллина. В тяжелых случаях требуется быстро восполнить сосудистое русло и с этой целью начинают внутривенную инфузию физиологического раствора натрия в быстром темпе. Это обязательный противошоковый набор при анафилактическом шоке. Параллельно организуют доставку больного в профильное учреждение.
Имея такой состав аптечки при анафилактическом шоке, можно своевременно и адекватно оказать первую помощь при развитии этого осложнения.
Более подробную информацию об оказании помощи при анафилактическом шоке вы можете узнать на странице алгоритм действий при анафилактическом шоке.
Состав аптечки при анафилактическом шоке выглядит следующим образом:

Анафилактический шок – стремительно развивающаяся реакция организма, возникающая чаще всего при повторном проникновении причинного аллергена в организм.
Отмечается неуклонный рост пациентов с установленной анафилаксией, в одном проценте случаев данная аллергическая реакция становится причиной летального исхода.
У людей с высоким уровнем сенсибилизации анафилактическая реакция возникает, несмотря на количество аллергена и путь его попадания в организм.
Но большая доза раздражителя может увеличить продолжительность и тяжесть течения шока.
В развитии анафилактического шока выделяется три периода:
- Период предвестников. Основные симптомы — появление быстро нарастающей слабости, головной боли, головокружения, подташнивания. У части больных на коже и слизистых образуются водянистые пузыри. Больной ощущает необъяснимую тревогу, внутренний дискомфорт, онемение в руках и на лице, нехватку воздуха, может страдать зрительная и слуховая функция. Некоторые описывают свое состояние в момент начала шока, как оглушение.

- Период разгара. Основные симптомы – резкое падение давления, потеря сознания, побледнение кожных покровов с цианозом носогубного треугольника, обильное потоотделение, шумное дыхание. Отмечается недержание мочи или наоборот ее полное отсутствие, может быть выраженный зуд тела.
- Период выхода из шокового состояния. Продолжается от нескольких часов и до нескольких дней, беспокоит слабость, плохой аппетит, периодическое головокружение, апатия.
Период предвестников и разгара анафилаксии занимает от 20-30 секунд до 5-6 часов после поступления аллергена в организм.
Есть несколько вариантов течения анафилаксии:
- Молниеносное или злокачественное течение приводит к быстрому возникновению дыхательной и сердечной недостаточности. В 90% случаев исход такого варианта анафилаксии – летальный исход.
- Затяжное течение. Развивается чаще всего при введении лекарств пролонгированного действия. При затяжной форме анафилаксии больной нуждается в интенсивной терапии на протяжении 3-7 дней.
- Абортивное, то есть склонное к самопрекращению. При таком течении анафилактический шок быстро купируется и не приводит к возникновению осложнений.
- Рецидивирующая форма болезни. Эпизоды шока повторяются неоднократно вследствие того, что аллерген не установлен и его поступление в организм продолжается.
При любом варианте шока больной нуждается в неотложной помощи и осмотре врача.

При фиксировании у рядом находящегося человека симптомов анафилактического шока сразу же нужно вызвать бригаду скорой помощи.
До приезда медиков нужно самостоятельно оказывать неотложную помощь.
Алгоритм ее проведения:
- Уложить человека с анафилаксией на ровную поверхность, под голеностопные суставы подложить валик, это обеспечит приток крови к головному мозгу;
- Голову во избежание аспирации при рвоте нужно повернуть набок. Если имеются зубные протезы, то их следует вынуть;
- Необходимо обеспечить доступ свежего воздуха в помещение, для этого открывают окна и двери;
- Стесняющую одежду нужно расстегнуть, особенно это касается воротников, брючных ремней.
Предотвратить дальнейшее впитывание аллергена, для этого:
- при инъекционном поступлении аллергена выше места укола накладывают давящую повязку, а к области инъекции пакет со льдом или любым замороженным продуктом из холодильника;
- при развитии анафилаксии после укуса жалящего насекомого жало из ранки следует вынуть, затем также накладывают повязку и используют лед;
- при развитии анафилактического состояния после закапывания капель в конъюнктивальный мешок или носовые ходы глаза и нос следует тщательно промыть большим количеством воды;
- при возникновении аллергии после еды или перорального использования лекарств желудок нужно промыть – больному дают выпить несколько стаканов воды, после чего вызывают рвоту;
- Прощупать пульс. Если его не удается обнаружить на запястье, то нужно приложить пальцы к сонной или бедренной артерии. Отсутствие пульса – показание к проведению непрямого массажа сердца. Для проведения манипуляции следует одну кисть руки наложить на другую и расположить их на средней части грудины, затем проводятся ритмичные толчки так, чтобы грудина уходила вглубь на расстояние в 4-5 см.

- Проверить дыхание. О дыхании свидетельствуют движения грудной клетки, если их не наблюдается, ко рту подносят зеркальце, на котором вследствие функционирования органов дыхания должно остаться испарение. Если самостоятельного дыхания нет, проводят искусственное. Салфетка накладывается на рот или нос и через нее оказывающий помощь человек должен вдувать воздух в легкие больного.
При оказании помощи необходимо точно зафиксировать время развития анафилактического шока часы и минуты наложения жгута или давящей повязки.
Медикам могут потребоваться и сведения о принимаемых пациентом лекарствах, о том, что он ел и пил до развития шока.
Неотложную помощь с использованием специальных противошоковых мероприятий проводят только медработники.
Алгоритм неотложной медицинской помощи при анафилаксии обязательно в себя включает:
- Мониторинг основных функций организма, что подразумевает измерение пульса и АД, электрокардиографию, определение степени насыщаемости крови кислородом;
- Обеспечение беспрепятственного прохождения воздуха по дыхательным путям. Для этого изо рта удаляются рвотные массы, нижняя челюсть выводится вперед, при необходимости интубируется трахея. При отеке Квинке и спазмировании голосовой щели выполняется процедура под названием коникотомия. Суть ее проведения заключается в разрезе скальпелем гортани в том месте, где соединяются перстневидный и щитовидный хрящ. Манипуляция обеспечивает приток воздуха. В условиях стационара проводится трахеотомия – рассечение трахеальных колец;
- Постановку Адреналина. 0,5 мл 0,1% адреналина вводят внутримышечно. Внутривенное введение осуществляют, если анафилактический шок является глубоким и при признаках клинической смерти. Для постановки инъекции в вену препарат следует развести, для этого к 1 мл Адреналина добавляют 10 мл физраствора, внутривенно ставят препарат медленно в течение нескольких минут. Также 3-5 мл разведенного Адреналина можно поставить и сублингвально, то есть под язык, в этом месте богатая кровеносная сеть, за счет чего лекарство быстро разносится по организму. Разведенный Адреналин используют и для обкалывания области инъекции или места укуса насекомого;
- Постановку глюкокортикостероидов. Противошоковыми свойствами обладает Преднизолон и Дексаметазон. Преднизолон взрослым пациентам вводится в количестве 90-120 мг, Дексаметазон в дозе 12-16 мг;
- Введение антигистаминов. В момент развития шока показано внутримышечное введение Димедрола, Супрастина или Тавегила.
- Кислородные ингаляции. 40% увлажненный кислород подают больному со скоростью 4-7 литров за минуты.
- Улучшение дыхательной деятельности. Если фиксируются выраженные признаки дыхательной недостаточности, вводят метилксантины – самый популярный препарат 2,4% Эуфиллин. Вводят его внутривенно в количестве 5-10 мл;
- Для предотвращения остро протекающей сосудистой недостаточности назначают капельницы с кристаллоидными (Плазмалит, Стерофундин, Рингер) и коллоидными (Неоплазмажель, Гелофузин) растворами;
- Использование мочегонных препаратов для предотвращения отека легких и мозга. Назначают Миннитол, Торасемид, Фуросемид;
- Противосудорожное лечение при церебральном варианте протекания анафилактического шока. Судороги снимают введением 10-15 мл 25% Магния сульфата, 10 мл 20% Натрия оксибутирата или транквилизаторами – Седуксеном, Реланиумом, Сибазоном.
При тяжелых формах анафилаксии пациент должен получать стационарное лечение несколько дней.
Аптечка для оказания помощи при анафилактическом шоке
Состав аптечки, используемой для оказания помощи пациентам с анафилаксией, указан в специальной медицинской документации.
В настоящее время в государственных медучреждениях аптечка собирается в соответствии с изменениями от 2014 года.
В ее состав обязательно входит:
- Адреналин. Лекарство наделено практически мгновенным сосудосуживающим эффектом. При анафилаксии используется для внутримышечного, внутривенного введения и для локального обкалывания области инъекции или укуса;
- Глюкокортикостероиды. В медицинских учреждениях аптечку чаще всего укомплектовывают Преднизолоном. Препарат используется при развитии анафилаксии для создания мощного противоаллергического, противоотечного и иммуносупрессорного эффекта;
- Антигистаминные средства. Максимально быстрый противоаллергический эффект развивается при использовании антигистаминов первого поколения, введенных внутримышечно или внутривенно. Поэтому в аптечке должен быть ампульный Супрастин или Тавегил;

- Димедрол. Лекарство используется как второй антигистаминный препарат и как медикамент, обладающий успокаивающим действием;
- Эуфиллин в ампулах. Применяется для купирования бронхоспазма;
- Расходные материалы. Это одноразовые шприцы, их объем должен соответствовать имеющимся в наличии ампульным растворам. К расходным материалам относят спиртовые салфетки, вату, этиловый спирт или кожный антисептик, бинты, лейкопластырь;
- Венозный подключичный или кубитальный катетер. С его помощью получают доступ к вене, через которую будут вводиться лекарства;
- Физиологический раствор для разведения лекарств при необходимости;
- Жгут.
Аптечка для оказания помощи при анафилаксии по правилам обязательно должна находиться в стоматологическом, процедурном, хирургическом кабинете.
Крайне необходима она в стационарах, приемном покое, травмпунктах. Обязательно наличие противошоковой аптечки и в тех косметологических кабинетах, где ставят инъекции ботокса, проводят мезатерапию, делают тату и перманентный макияж.
Содержимое аптечки необходимо постоянно проверять, заменяя препараты с истекшим сроком годности. При использовании лекарств нужные лекарства докладывают в необходимом количестве.
Развивается анафилактический шок под воздействием компонентов лекарственных препаратов, пищевых аллергенов, при укусах насекомых.
К наиболее частым причинам анафилаксии относят несколько групп аллергенов.
Основные аллергенные для человека медикаменты:
- Антибиотики – группа пенициллинов, цефалоспоринов, сульфаниламиды и фторхинолоны;
- Препараты с гормонами – Прогестерон, Окситоцин, Инсулин;
- Контрастные препараты, используемые при проведении диагностических процедур. Анафилактический шок может развиться под воздействием йодосодержащих веществ, смеси с барием;
- Сыворотки. Наиболее аллергенными считаются противодифтерийная, противостолбнячная, антирабическая (используется для профилактики бешенства);
- Вакцины – противотуберкулезная, от гепатита, противогриппозная;
- Ферменты. Анафилаксию может вызвать Стрептокиназа, Химотрипсин, Пепсин;
- Препараты-миорелаксанты – Норкурон, Тракриум, Сукцинилхолин;
- НПВП – Амидопирин, Анальгин;
- Кровезаменители. Анафилактический шок часто развивается при введении Реополиглюкина, Стабизола, Альбумина, Полиглюкина.
- При укусах шершней, пчел, ос, комаров, муравьев;
- При укусах и контактах с продуктами жизнедеятельности мух, клопов, клещей, тараканов, клопов;
- При гельминтозах. Причиной анафилактического шока может быть заражение аскаридами, острицами, трихинеллами, токсокарами, власоглавами;
- При контакте с белком слюны животных. Аллергены слюны остаются на шерсти собак, кроликов, котов, хомяков, морских свинок и на перьях уток, попугаев, кур, гусей.
ВАЖНО ЗНАТЬ: Возможна ли аллергия на пылевого клеща.
Как правило это:
- Полевые травы – пырей, полынь, амброзия, лебеда, одуванчики;
- Хвойные породы деревьев – пихта, сосна, ель, лиственница;
- Цветы – маргаритка, роза, лилия, гвоздика, орхидея;
- Лиственные породы деревьев – береза, тополь, лещина, клен, ясень;
- Культивируемые сорта растений – горчица, клевер, шалфей, подсолнечник, хмель, клещевина.
Может вызвать анафилактический шок:
- Цитрусовые фрукты, яблоки, бананы, ягоды, сухофрукты;
- Молочная продукция и цельное молоко, говядина, яйца. В этих продуктах часто содержится белок, воспринимаемый иммунной системой человека как чужеродный;
- Морепродукты. Анафилаксия часто возникает при употреблении креветок, лангуста, крабов, скумбрии, тунца, раков;
- Злаковые культуры – кукуруза, бобовые, рис, рожь, пшеница;
- Овощи. Большое количество аллергенов содержится в плодах с красной окраской, картофеле, моркови, сельдереи;
- Добавки к пище – консерванты, ароматизаторы, красители;
- Шоколад, орехи, шампанское, красное вино.
ЧИТАЙТЕ ПО ТЕМЕ: Возможна ли аллергия на яйца?
Анафилактический шок нередко развивается и при использовании изделий из латекса, это могут быть перчатки, катетеры, одноразовый инструментарий.
В развитии анафилаксии выделяют три последовательно сменяющие друг друга стадии:
- Иммунологическая стадия. Начинается с реакции специфического аллергена с уже имеющимися в тканях сенсибилизированного организма антителами;
- Патохимическая стадия. Проявляется высвобождением под воздействием комплекса антиген-антитело из базофилов крови и тучных клеток медиаторов воспаления. Это такие биологически активные вещества, как гистамин, серотонин, ацетилхолин, гепарин;
- Патофизиологическая стадия. Начинается сразу после выработки медиаторов воспаления – появляются все симптомы анафилаксии. Медиаторы воспаления вызывают спазм гладкой мускулатуры внутренних органов, замедляют свертывание крови, повышают проницаемость сосудистых стенок, снижают давление.
В большинстве случаев аллергические реакции возникают, если аллерген попал в организм повторно.
Для лечения аллергии наши читатели успешно используют Alergyx. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
При анафилактическом шоке это правило не действует – критическое состояние иногда развивается и при первом контакте с аллергенным веществом.
Выраженной симптоматике анафилаксии чаще предшествуют ощущения мурашек, зуда и покалывания в лице, конечностях, жар по всему телу, ощущение тяжести в груди, абдоминальные и сердечные боли.
Если в этот момент не начать оказывать помощь, то самочувствие ухудшается и у больного быстро развивается шок.
В некоторых случаях предвестников анафилактического шока нет. Шок наступает сразу через несколько секунд после контакта с аллергеном – фиксируется потемнение в глазах, резкая слабость с шумом в ушах и потеря сознания.
Именно при этом варианте анафилаксии трудно вовремя оказать требуемую помощь, с чем связано большое количество случаев летального исхода.

В ходе обследования больных, перенесших анафилаксию, удалось установить, что аллергическая реакция немедленного типа чаще возникает у людей, в анамнезе которых есть:
К факторам риска также относят:
- Возраст. У взрослых людей анафилаксия чаще возникает после введения антибиотиков, компонентов плазмы, анестетиков, реакция немедленного типа весьма вероятна и после укусов пчел. У детей анафилаксия преимущественно возникает на пищевые продукты;
- Способ проникновения аллергена в организм. Риск анафилаксии выше, а сам шок протекает тяжелее при внутривенном введении препаратов;
- Социальный статус. Замечено, что анафилактический шок чаще развивается у людей, имеющих высокий социально-экономический статус;
- Наличие в анамнезе анафилаксии. Если анафилактический шок уже был, то риск его повторного развития повышается в десятки раз.
Степень тяжести шокового состояния определяется по времени развития первых симптомов. Чем быстрее ухудшается самочувствие после контакта с аллергеном, тем тяжелее протекает анафилаксия.
В трети зафиксированных случаев анафилаксия начинается дома, у четверти больных в кафе и ресторанах, в 15 % случаев симптомы шока начинаются на работе и в учебных заведениях.
Среди пищевых аллергенов, под влиянием которых возникает немедленная аллергическая реакция, лидирующую позицию занимают орехи, они могут входить в состав полуфабрикатов, читайте по теме аллергия на арахис.
Летальный исход анафилактической реакции чаще фиксируется в подростковом возрасте.
Это связано с тем, что подростки предпочитают питаться не дома, не обращают внимания на первые симптомы аллергии и не носят с собой лекарственные препараты.
В анафилактическом шоке три степени тяжести:
- При легкой степени давление падает до 90/60 мм рт. ст., период предвестников продолжается от 10 до 15 минут, возможен кратковременный обморок. Легкая степень тяжести шока хорошо поддается правильно подобранному лечению;
- При средней степени тяжести давление фиксируется на уровне 60/40 мм. рт. ст, продолжительность периода предвестников 2-5 минут, потеря сознания может быть 10-20 минут, эффект от лечения замедленный;
- При тяжелом варианте течения анафилактического шока периода предвестников нет или он продолжается всего несколько секунд, обморок занимает 30 минут и больше, давление не определяется, эффект от лечения отсутствует.
- Зуд кожи;
- Высыпания по типу крапивницы;
- Ощущения нарастающего жара по всему телу;
- При отеке гортани осиплость голоса, афония;
- Отек Квинке.
На изменения в своем самочувствие больные успевают пожаловаться, отмечается:
- Боль в голове и грудной клетке;
- Головокружение;
- Нарастающая слабость;
- Нехватка воздуха;
- Шум и звон в ушах;
- Снижение остроты зрения или потемнение в глазах;
- Онемение кончика языка, пальцев рук, губ;
- Абдоминальные боли и боли в области поясницы.
При осмотре обратить внимание можно на бледность кожи и посинение носогубного треугольника, бронхоспазм (проявляется шумным дыханием и слышимыми на расстоянии хрипами).
У большинства появляется рвота, диарея, непроизвольная дефекация или мочеиспускание, давление резко снижается, биение сердца глухое, пульс нитевидный, увеличение количества сердечных сокращений. В период разгара шока может развиться обморок.
- Общая слабость;
- Крапивница;
- Головокружение;
- Нарастающее беспокойство и страх смерти;
- Боли в грудной клетке и животе;
- Удушье;
- Бледность кожи, обильное выделение пота, цианоз губ;
- Расширение зрачков;
- Неконтролируемое мочевыделение и дефекация.
Давление плохо определяется, глухость сердечных тонов. На фоне клонических или тонических судорог развивается обморок.
В редких случаях у больного фиксируется маточное и желудочно-кишечное кровотечение, истечение крови из носа.
ВАЖНО ЗНАТЬ: Насколько опасна аллергия на мед?
Шок развивается стремительно, что не дает описать больному свои жалобы окружающим людям. Через несколько секунд после взаимодействия с аллергеном развивается обморок.
При осмотре отмечается резкое побледнение кожных покровов, выделение пенистой мокроты изо рта, распространенный цианоз, расширение зрачков, судороги, свистящее дыхание с длинным выдохом, сердце не прослушивается, давление не определяется, слабый пульс фиксируется только на крупных артериях.
При такой форме анафилактического шока помощь с использованием противошоковых лекарств должна оказываться в первые минуты, иначе угасают все жизненно важные функции и наступает смерть.
Анафилактический шок может развиваться в пяти вариантах:
- Асфиктическая форма. На первый план в симптоматике шока выходят признаки дыхательной недостаточности – ощущение удушья, одышка, осиплость голоса. Нарастающий отек гортани приводит к полному прекращению дыхания;
- Абдоминальная форма в первую очередь проявляется болями в животе, по характеру они сходны с клиникой развития острого аппендицита или прободной язвы. Отмечается диарея, тошнота, рвота;
- Церебральная. Аллергическая реакция затрагивает мозговые оболочки, вызывая их отек. Это приводит к развитию не облегчающей самочувствие рвоты, судорог, ступора и комы;
- Гемодинамическая. Первый симптом – резкая боль в сердце, падение давления;
- Генерализованная или типичная форма анафилактического шока. Характеризуется общими проявлениями патологии и встречается в большинстве случаев.
Анафилактический шок после купирования дыхательной и сердечно-сосудистой недостаточности вызывает быстро проходящие и отдаленные последствия.
Чаще всего на протяжении нескольких дней у больного сохраняется:
- Общая заторможенность;
- Слабость и вялость;
- Боли в мышцах и суставах;
- Периодический озноб;
- Одышка;
- Абдоминальные и сердечные боли;
- Тошнота.
В зависимости от преобладающих в период завершения шока симптомов подбирается лечение:
- Длительная гипотония купируется вазопрессорами – Мезатоном, Норадреналином, Дофамином;
- При сохраняющихся болях в сердце необходимо введение нитратов, антигипоксантов, кардиотрофиков;
- Для устранения головной боли и улучшения функции мозга назначают ноотропы и вазоактивные вещества;
- При возникновении инфильтратов на месте инъекций или укуса насекомого используют гормональные мази и средства с рассасывающим эффектом.
К поздним последствиям анафилаксии относят:
- Аллергический миокардит;
- Неврит;
- Гломерулонефрит;
- Вестибулопатии;
- Гепатит.
Все эти патологии могут стать причиной смерти больного.
Примерно через 2 недели после перенесенной анафилаксии у части больных развивается рецидивирующая крапивница, отек Квинке, бронхиальная астма, которую можно перепутать с аллергической больше читайте здесь http://allergiik.ru/astma.html.
Повторные контакты с причинным аллергеном могут стать причиной развития красной волчанки и узелкового периартериита.
Благоприятный исход анафилактического шока во многом зависит от того, как быстро врач выставит правильный диагноз.
Анафилактический шок сходен с некоторыми стремительно развивающимися патологиями, поэтому задача медработника заключается в тщательном сборе анамнеза, фиксировании всех изменений в самочувствии и в выявлении причинного аллергена.
После купирования анафилаксии и стабилизации самочувствия больному обязательно нужно пройти тщательное обследование.
Анализы крови, определение уровня иммуноглобулинов, аллергопробы позволят установить основной аллерген, контакт с которым нужно будет избегать на протяжении всей жизни.

Разделяют первичную и вторичную профилактику анафилактического шока.
К первичной относят:
- Предотвращение контакта с аллергеном;
- Отказ от вредных привычек – токсикомании, табакокурения, наркотиков;
- Борьба с загрязнением окружающего пространства химикатами;
- Запрет на применение в пищевой промышленности ряда пищевых добавок – агар-агара, глутамата, биосульфитов, тартразина;
- Предотвращение назначения болеющим людям без необходимости лекарств из нескольких фармакологических групп одновременно.
Ранней диагностики и своевременной терапии шока способствует вторичная профилактика:
- Своевременное выявление и лечение экзем, поллинозов, аллергического ринита, атопических дерматитов;
- Аллергопробы на установление аллергена;
- Тщательный сбор аллергоанамнеза;
- Сведения о непереносимости медпрепаратов на титульном листе амбулаторной карты, истории болезни (препараты пишутся разборчиво, крупным почерком и красной пастой);
- Пробы на чувствительность перед инъекционной постановкой лекарств;
- Наблюдение медработников за пациентом в течение получаса после инъекции.
Необходимо соблюдать и третичную профилактику, она снижает вероятность повторного развития анафилактического шока:
- Необходимо постоянно соблюдать правила личной гигиены;
- Требуется частая влажная уборка помещений, помогающая избавиться от пыли, клещей, шерсти животных;
- Проветривание комнат;
- Удаление из жилого помещения мягких игрушек, ковров, тяжелых штор, читайте аллергия на мебель;
- Нужно постоянно контролировать состав принимаемой пищи;
- В период цветения растений необходимо носить маски и защитные очки.
Минимизация анафилактического шока в медицинских учреждениях
Анафилактический шок, развивающийся в условиях медучреждений, в большинстве случаев можно предотвратить, для этого:
- Перед назначением лекарственной терапии тщательно собирают анамнез заболеваний и жизни пациента;
- Лекарства назначают только по показаниям с выбором оптимальной дозировки, с учетом переносимости, побочных реакций и совместимости с другими медикаментами;
- Одновременно сразу нельзя ставить несколько препаратов. Лекарства постепенно добавляют, только убедившись, что предыдущий медикамент больным хорошо переносится;
- Нужно учитывать возраст пациента. В пожилом возрасте дозы нейролептиков, сердечных, гипотензивных и седативных средств уменьшают в два раза по сравнению с теми, которые используются для назначения лечения людям среднего возраста;
- При назначении одновременно нескольких сходных по фармакологическому действию препаратов нужно учитывать риск развития перекрестных аллергических реакций. Так при непереносимости прометазина не назначаются антигистаминные, содержащие производные прометазина – Пипольфен, Дипразин. Пациентам с грибковыми инфекциями опасно назначать антибиотики из группы пенициллинов, так как у спор грибков и пенициллина установлено сходство антигенных детерминант;
- Антибиотики необходимо назначать после определения чувствительности к ним микроорганизмов.
- Растворять антибиотики для инъекций лучше дистиллированной водой или физ-раствором, так как прокаин, новокаин часто вызывают аллергию. Перейдя по ссылке можно узнать как проявляется аллергия на антибиотики;
- Перед назначением курса лечения оценивать нарушения в функционировании печени и почек;
- Контролировать эозинофилы и лейкоциты в крови пациента;
- Если у пациента устанавливается высокий риск возникновения анафилактического шока, следует за 3-5 суток до начала введения лекарства и за 30 минут перед инъекцией начать курс профилактики анафилактического шока. Заключается он в использовании антигистаминных средств второго поколения – Семпрекса, Кларитина, Телфаста, препаратов с кальцием, по показаниям лекарств с глюкокортикостероидами;

- Первые инъекции медикаментов (это 1/10 от разовой дозы лекарства, для антибиотиков меньше 100 тыс. ЕД.) желательно ставить в верхнюю треть плеча. Это даст возможность быстро наложить жгут при развитии анафилактического шока;
- Процедурные и манипуляционные кабинеты должны быть оснащены противошоковыми аптечками. В кабинетах обязательно должна быть таблица со списком медикаментов, взывающих перекрестную аллергию и имеющих общие антигенные детерминанты;
- Рядом с манипуляционными кабинетами не должно быть палат, в которых размещаются пациенты с анафилаксией. После анафилактического шока нужно обязательно учитывать, что больной не должен находиться в тех палатах, в которых остальным пациентам вводят аллергенный вид лекарства;
- Перенесшим в стационаре анафилаксию пациентам на истории болезни указываются красной ручкой «Анафилактический шок» или лекарственная аллергия. Такие больные после выписки из стационара должны находиться на диспансерном наблюдении у участкового терапевта.
Распознать анафилаксию у маленького ребенка часто бывает сразу затруднительно. Дети не могут точно описать свое состояние и что их беспокоит.
Обратить внимание можно на бледность, полуобморочное состояние, появление сыпи на теле, чихание, одышка, отечность глаз, зуд кожи.

С уверенностью о возникновении аллергической реакции немедленного типа можно говорить, если состояние ребенка резко ухудшилось:
- После введения вакцин и сывороток;
- После инъекционного введения лекарств или внутрикожной пробы при определении аллергенов;
- После укусов насекомых.
Вероятность возникновения анафилаксии многократно повышена у детей, имеющих в анамнезе различные виды аллергических реакций, крапивницу, бронхиальную астму, ангионевротический отек.
Анафилаксию у детей нужно различать с заболеваниями, имеющими сходную симптоматику.
В приведенной ниже таблице приведены одинаковые и отличительные признаки самых распространенных патологий в детском возрасте.
Первоочередное мероприятие при анафилактическом шоке
Специальная литература для профессионалов — только полезная информация всегда поможет Вам сэкономить на ошибках
Инструкция по оказанию неотложной помощи при анафилактическом шоке
Анафилаксия — острый, угрожающий жизни синдром гиперчувствительности. Любое лекарственное средство способно вызывать анафилаксию.
Наиболее распространенные причины:
— лекарственные вещества (антибиотики, особенно пенициллины и анестетики,
Следует отметить отсутствие зависимости анафилактического шока от дозы. Способ введения играет определённую роль (наиболее опасны внутривенные инъекции).
Клиника и патогенез
Клиническая картина анафилактического шока разнообразна, что обусловлено поражением целого ряда органов и систем организма. Симптомы развиваются обычно через несколько минут от начала воздействия причинного фактора и достигают пика в течение 1 часа.
Чем короче промежуток от момента поступления аллергена в организм и до возникновения анафилаксии, тем тяжелее клиническая картина. Наибольший процент летальных исходов анафилактический шок дает при развитии его спустя 3-10 минут после попадания в организм аллергена.
Симптомы включают в себя:
— Кожа и слизистые: крапивница, зуд, ангионевротический отёк.
— Дыхательная система: стридор, бронхоспазм, асфиксия.
— Сердечно-сосудистая система: острое снижение АД вследствие периферической вазодилатации и гиповолемии, тахикардия, ишемия миокарда.
— Пищеварительная система: боли в животе, рвота, диарея.
— Судорожный синдром при потере сознания.
Дифференцировать анафилактический шок необходимо от сердечного приступа (инфаркт, аритмии), внематочной беременности (при коллаптоидном состоянии в сочетании с резкими болями внизу живота), тепловых ударов и т.д.
Лечение разделяется по неотложности на первичные и вторичные мероприятия.
Проходимость дыхательных путей: отсасывание секрета, при необходимости ввести воздуховод. Провести ингаляцию 100% кислорода со скоростью 10-15 л/мин.
Инфузия жидкости. Вначале вводят струйно (250-500 мл за 15-30 минут), затем капельно. Первым применяют изотонический раствор натрия хлорида 1000 мл, далее подключают полиглюкин 400 мл. Хотя коллоидные растворы наполняют сосудистое русло быстрее, безопаснее начать именно с кристаллоидных растворов, т.к. декстраны сами могут быть причиной анафилаксии.
Преднизолон в/в 90-120 мг, повторять каждые 4 часа при необходимости.
Димедрол: в/в медленно или в/м по 20-50 мг (2-5 мл 1% раствора). При необходимости повторить через 4-6 часов. Антигистаминные препараты лучше назначать после восстановления гемодинамики, т.к. они могут понижать артериальное давление.
Бронхолитики. Ингаляции бета 2- агонистов с помощью небулайзера (сальбутамол 2,5-5,0 мг, повторить по мере необходимости), ипратропиума (500 мкг, повторить по мере необходимости) могут оказаться полезными у пациентов, находящихся на лечении бета-блокаторами. Эуфиллин (начальная доза: в/в 6 мг/кг) используется как препарат резерва у больных с бронхоспазмом. Эуфиллин, особенно в сочетании с адреналином, способен спровоцировать аритмии, поэтому назначают его только при необходимости.
Придать больному горизонтальное положение с приподнятыми ногами (для увеличения венозного возврата) и выпрямленной шеей (для восстановления проходимости дыхательных путей).
Удалить (если возможно) причинный фактор (жало насекомого) или замедлить всасывание (венозный жгут выше места инъекции/укуса на 30 минут, приложить лёд).
Около 10% анафилактических реакций заканчивается смертью. Купирование острой реакции еще не означает благополучного исхода. Возможно развитие второй волны падения АД через 4-8 часов (двухфазное течение). Все больные после купирования анафилактического шока, должны быть госпитализированы на срок не менее 1 недели для наблюдения.
Любую аллергическую реакции, даже ограниченную крапивницу, нужно лечить, предупреждая тем самым анафилаксию. Среди антигистаминных средств последнего поколения наиболее эффективным является кларитин, который применяется один раз в сутки. Из комплексных противоаллергических медикаментов препаратами выбора являются фенистил и клариназе.
Не увлекаться полипрагмазией, наблюдать пациентов после инъекций пациента в течение 20-30 минут. Всегда собирать аллергический анамнез.
Медицинский персонал должен быть специально подготовлен для оказания неотложной помощи при анафилактическом шоке и лечения подобных состояний.
Во всех процедурных кабинетах необходимо иметь специальную укладку для купирования анафилаксии.
Адреналина гидрохлорид 0,1% – 1,0 (ХОЛОД) 10 ампул
Атропина сульфат 0,1% — 1,0 (Список А, СЕЙФ) 10 ампул
Глюкоза 40% — 10,0 10 ампул
Дигоксин 0,025% — 1,0 (Список А, СЕЙФ) 10 ампул
Димедрол 1% — 1,0 10 ампул
Кальция хлорид 10% — 10,0 10 ампул
Кордиамин 2,0 10 ампул
Лазикс (фуросемид) 20 мг – 2,0 10 ампул
Мезатон 1% — 1,0 10 ампул
Натрия хлорид 0,9% — 10,0 10 ампул
Натрия хлорид 0,9% — 400,0 мл / или 250,0 мл 1 флакон/или 2 флакона
Полиглюкин 400,0 1 флакон
Преднизолон 25 или 30 мг — 1,0 10 ампул
Тавегил 2,0 5 ампул
Эуфиллин 2,4% — 10,0 10 ампул
Система для внутривенных капельных инфузий 2 шт.
Шприцы одноразовые 5,0; 10,0; 20,0 по 5 шт.
Спиртовые салфетки одноразовые 1 упак.
Жгут резиновый 1 шт.
Перчатки резиновые 2 пары
Пузырь со льдом (ХОЛОД) 1 шт.
Алгоритм неотложная помощь при анафилактическом шоке
T78.0 Анафилактический шок, вызванный патологической реакцией на пищу
T85 Осложнения, связанные с другими внутренними протезными устройствами,
имплантатами и трансплантантами
T63 Токсический эффект, обусловленный контактом с ядовитыми животными
W57 Укус или ужаливание неядовитыми насекомыми и другими неядовитыми
X23 Контакт с шершнями, осами и пчелами
T78 Неблагоприятные эффекты, не классифицированные в других рубриках Определение: Анафилактический шок (АШ) — остро развивающийся, угрожающий жизни патологический процесс, обусловленный аллергической реакцией немедленного типа при введении в организм аллергена, характеризующийся тяжелыми нарушениями кровообращения, дыхания, деятельности центральной нервной системы.
1. Молниеносное течение — острейшее начало, с быстрым, прогрессирующим падением АД, потерей сознания, нарастающей дыхательной недостаточностью. Отличительная черта молниеносного течения шока — резистентность к интенсивной противошоковой терапии и прогрессирующее развитие вплоть до глубокого коматозного состояния. Смерть наступает обычно в первые минуты или часы в связи с поражением жизненно важных органов.
2. Рецидивирующее течение — характерно возникновение повторного шокового состояния через несколько часов или суток после наступившего клинического улучшения. Иногда рецидивы шока протекают значительно тяжелее, чем начальный период, они более резистентны к терапии.
3. Абортивное течение — асфиксический вариант шока, при котором у больных клинические симптомы легко купируются, зачастую не требует применения каких-либо лекарственных препаратов.
1. Лекарственная аллергия в анамнезе.
2. Длительное применение лекарственных веществ, особенно повторными курсами.
3. Использование депо-препаратов.
5. Высокая сенсибилизирующая активность лекарственного препарата.
6. Длительный профессиональный контакт с лекарствами.
7. Аллергические заболевания в анамнезе.
8. Наличие дерматомикозов (эпидермофитии), как источника сенсибилизации к
• изменение цвета кожных покровов (гиперемия кожи или бледность, цианоз);
• отек век, лица, слизистой носа;
• холодный липкий пот;
• чихание, кашель, зуд;
• клонические судороги конечностей (иногда судорожные припадки);
• непроизвольное выделение мочи, кала, газов.
• частый нитевидный пульс (на периферических сосудах);
• тахикардия (реже брадикардия, аритмия);
• тоны сердца глухие;
• артериальное давление быстро снижается (в тяжелых случаях нижнее давление не определяется). В относительно легких случаях артериальное давление не снижается ниже критического уровня 90-80 мм рт. ст. В первые минуты иногда АД может слегка повышаться;
• нарушение дыхания (одышка, затрудненное хрипящее дыхание с пеной изо рта);
• зрачки расширены и не реагируют на свет.
1. Уложить больного в положение Тренделенбурга: с приподнятым ножным концом,
повернуть его голову набок, выдвинуть нижнюю челюсть для предупреждения западения языка, асфиксии и предотвращения аспирации рвотными массами. Обеспечить поступление свежего воздуха или проводить оксигенотерапию.
а) при парентеральном введении аллергена:
— наложить жгут (если позволяет локализация) проксимальнее места введения
аллергена на 30 минут, не сдавливая артерии (каждые 10 мин ослабляют жгут на 1-2 мин);
— обколоть «крестообразно» место инъекции (ужаления) 0,18 % раствора
б) при закапывании аллергенного медикамента в носовые ходы и конъюнктивальный
мешок необходимо промыть проточной водой;
в) при пероральном приеме аллергена промыть больному желудок, если позволяет
а) немедленно ввести внутримышечно:
— раствора адреналина 0,3 – 0,5 мл (не более 1,0 мл). Повторное введение
адреналина осуществляется с интервалом в 5 — 20 минут, контролируя артериальное давление;
б) восстановление внутрисосудистого объема начать с проведения внутривенной
инфузионной терапии 0,9% раствором натрия хлорида с объемом введения не меньше 1 л. При отсутствии стабилизации гемодинамики в первые 10 минут в зависимости от тяжести шока повторно вводится коллоидный раствор (пентакрахмал) 1-4 мл/кг/мин. Объем и скорость инфузионной терапии определяется величиной АД, ЦВД и состоянием больного.
— преднизолон 90-150 мг внутривенно струйно.
а) при сохраняющейся артериальной гипотензии, после восполнения объема
циркулирующей крови – вазопрессорные амины внутривенное титрованное введение до достижения систолического артериального давления ≥ 90 мм рт.ст.: допамин внутривенно капельно со скоростью 4-10 мкг/кг/мин, но не более 15-20 мкг/кг/мин (200 мг допамина на
400 мл 0,9% раствора натрия хлорида или 5% раствора декстрозы) – инфузию проводят со
скоростью 2-11 капель в минуту;
б) при развитии брадикардии вводят 0,1% раствор атропина 0,5 мл подкожно, при
необходимости – вводят ту же дозу повторно через 5-10 мин;
в) при манифестировании бронхоспастического синдрома показано внутривенное струйное введение 2,4 % раствора эуфиллина (аминофиллина) 1,0 мл (не более 10,0 мл) на 20 мл изотонического раствора натрия хлорида; или ингаляционное введение β2- адреномиметиков – сальбутамол 2,5 – 5,0 мг через небулайзер;
г) в случае развития цианоза, появлении диспноэ или сухих хрипов при
аускультации показана оксигенотерапия. В случае остановки дыхания показано проведение искусственной вентиляции легких. При отеке гортани – трахеостомию;
показание к госпитализации больных после стабилизации состояния в отделение
реанимации и интенсивной терапии.
Анафилактический шок — распространенное неотложное состояние, которое может вызвать летальный исход при неправильной или несвоевременно оказанной помощи. Это состояние сопровождается большим количеством негативных симптомов, при возникновении которых рекомендуется безотлагательно вызвать бригаду скорой помощи и самостоятельно оказать первую помощь до ее приезда. Существуют меры профилактики анафилактического шока, которые помогут избежать повторного возникновения этого состояния.
Анафилактический шок — генерализованная аллергическая реакция немедленного типа, которая сопровождается понижением артериального давления и нарушением кровоснабжения внутренних органов. Термин «анафилаксия» в переводе с греческого языка означает «беззащитность». Этот термин впервые был введен учеными Ш. Рише и П. Портье.
Это состояние встречается у людей разного возраста с одинаковой распространенностью у мужчин и женщин. Частота анафилактического шока составляет от 1,21 до 14,04% популяции. Летальный анафилактический шок встречается в 1% случаев и является причиной смерти от 500 до 1 тыс. пациентов каждый год.
Алгоритм действий при развитии отека Квинке
Анафилактический шок часто вызывают препараты, укусы насекомых и продукты питания. Редко он возникает при контакте с латексом и при выполнении физической нагрузки. В некоторых случаях причину анафилактического шока установить не получается. Возможные причины возникновения этого состояния указаны в таблице:
Анафилактический шок могут вызвать любые лекарственные средства. Чаще всего его причиной являются антибиотики, противовоспалительные средства, гормоны, сыворотки, вакцины и химиотерапевтические средства. Из продуктов питания частыми причинами являются орехи, рыба и молочные продукты, яйца.
Алгоритм оказания первой помощи при приступе бронхиальной астмы
Существует несколько форм анафилактического шока: генерализованная, гемодинамическая, асфиктическая, абдоминальная и церебральная. Они отличаются друг от друга клинической картиной (симптомами). Имеет три степени тяжести:
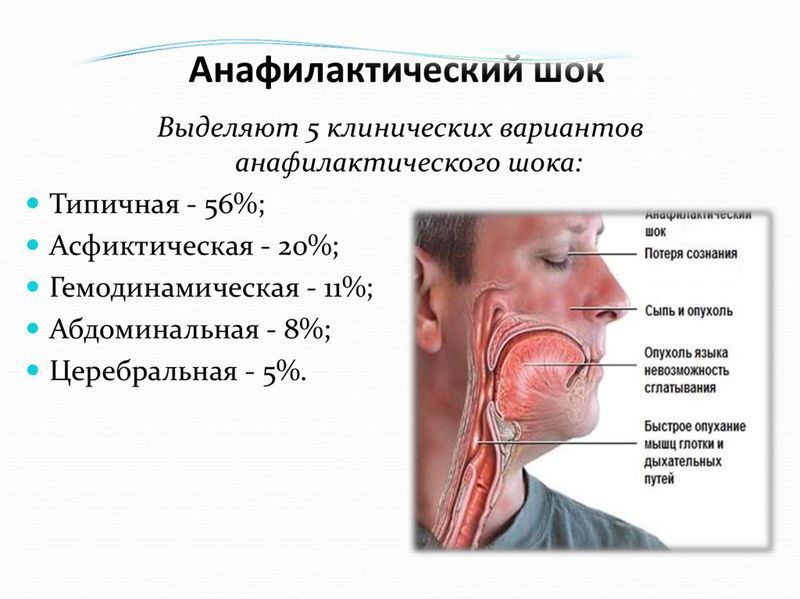
Самой распространенной является генерализованная форма анафилактического шока. Генерализованную форму иногда называют типичной. Эта форма имеет три стадии развития: период предвестников, период разгара и период выхода из шока.
Развитие периода предвестников осуществляется в первые 3-30 минут после действия аллергена. В редких случаях эта стадия развивается в течение двух часов. Период предвестников характеризуется появлением тревожности, озноба, астении и головокружения, шума в ушах, снижения зрения, онемения пальцев рук, языка, губ, болей в пояснице и животе. Часто у больных развивается крапивница, зуд кожных покровов, затруднение дыхания и отек Квинке. В некоторых случаях этот период у пациентов может отсутствовать.
Потеря сознания, понижение артериального давления, тахикардия, бледность кожи, одышка, непроизвольное мочеиспускание и дефекация, уменьшение выделения мочи характеризуют период разгара. Длительность этого периода зависит от тяжести этого состояния. Тяжесть анафилактического шока определяется по нескольким критериям, они представлены в таблице:
Выход из шока продолжается у пациентов 3-4 недели. У больных присутствует головная боль, слабость и снижение памяти. Именно в этот период у пациентов может развиться инфаркт, нарушения мозгового кровообращения, поражения центральной нервной системы, отек Квинке, крапивница и другие патологии.
Гемодинамическая форма характеризуется понижением давления, болями в области сердца и аритмией. При асфиктической форме появляется одышка, отек легких, осиплость голоса или отек гортани. Абдоминальная форма характеризуется болями в области живота и встречается при аллергии после принятия пищи. Церебральная форма проявляется в виде судорог и оглушенности сознания.
Чтобы оказать помощь, необходимо верно определить, что у пациента именно это неотложное состояние. Анафилактический шок обнаруживается при наличии нескольких признаков:
Симптомы ларингоспазма у детей и неотложная помощь
4 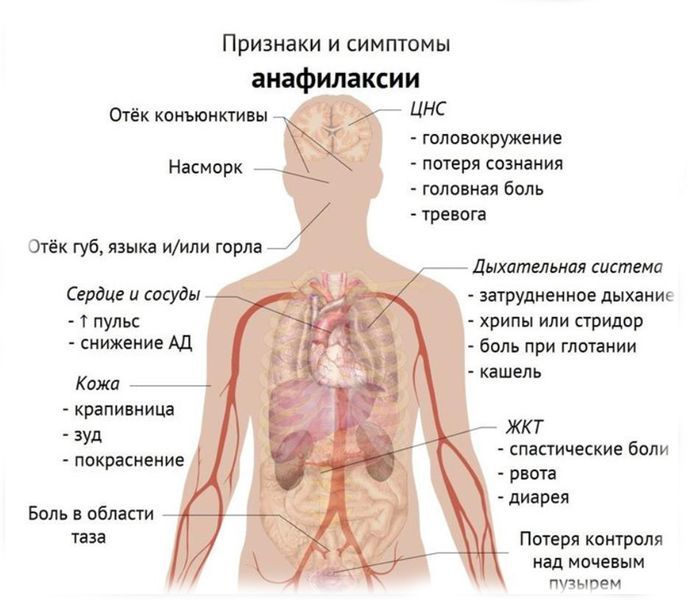
Первая помощь при анафилактическом шоке состоит из трех этапов. Необходимо сразу вызывать скорую помощь. Затем следует узнать у пострадавшего, что вызвало аллергию. Если причиной является шерсть, пух или пыль, то нужно прекратить контакт больного с аллергеном. Если причиной аллергии является укус насекомого или инъекция, то рекомендуется смазать рану антисептическим средством или наложить жгут выше раны.
Рекомендуется как можно быстрее дать пострадавшему антигистаминный (противоаллергический) препарат или сделать укол адреналина внутримышечным способом. После выполнения этих процедур пациента нужно положить на горизонтальную поверхность. Ноги надо поднять немного выше головы, а голову повернуть набок.
До приезда скорой помощи необходимо отслеживать состояние организма больного. Нужно мерить пульс и следить за дыханием. После приезда бригады скорой помощи медицинскому персоналу надо рассказать, когда началась аллергическая реакция, сколько времени прошло, какие медикаменты давали больному.
Оказание экстренной доврачебной помощи заключается в помощи медсестры при возникновении этого состояния. Сестринский процесс осуществляется при подготовке к выходу пациента из состояния анафилактического шока. Существует определенный алгоритм действий и тактика оказания помощи:
- 1. прекратить введение лекарственного вещества-аллергена;
- 2. вызвать врача;
- 3. положить пациента на горизонтальную поверхность;
- 4. убедиться в проходимости дыхательных путей;
- 5. наложить холод на место введения укола или жгут;
- 6. обеспечить доступ свежего воздуха;
- 7. успокоить больного;
- 8. провести сестринское обследования: померить артериальное давление, посчитать пульс, частоту сердечных сокращений и дыхательных движений, померить температуру тела;
- 9. подготовить лекарственные препараты для дальнейшего введения внутривенным или внутримышечным способом: адреналин, Преднизолон, антигистаминные препараты, Реланиум, Беротек;
- 10. при необходимости интубации трахеи подготовить воздуховод и интубационную трубку;
- 11. под контролем врача осуществить назначения.
Меры профилактики анафилактического шока от лекарственных препаратов делят на три группы: общественные, общемедицинские и индивидуальные. Общественные меры характеризуются улучшением технологий изготовления медикаментов, борьбой с загрязнением окружающей среды, продажей медикаментов в аптеках по рецептам врачей, постоянным информированием населения о побочных аллергических реакциях на лекарства. Индивидуальная профилактика заключается в сборе анамнеза и использовании в некоторых случаях кожных проб и методов лабораторной диагностики. Общемедицинские меры заключаются в следующем:
- 1. обоснованное назначение препаратов;
- 2. недопущение одновременного назначения большого количества медикаментов;
- 3. диагностика и лечение грибковых заболеваний;
- 4. указание непереносимости пациентом лекарств в карте или в истории болезни;
- 5. использование одноразовых шприцев и игл при выполнении манипуляций;
- 6. наблюдение за больными на протяжении получаса после введения инъекции;
- 7. обеспечение процедурных кабинетов противошоковыми наборами.
Во избежание повторного возникновения анафилактического шока нужны меры профилактики. При пищевой аллергии из рациона нужно исключить аллерген, соблюдать гипоаллергенную диету и провести лечение патологий желудочно-кишечного тракта. При повышенной чувствительность к укусам насекомых рекомендуется не посещать рынки, не ходить босиком по траве, не пользоваться духами (так как они привлекают насекомых), не принимать лекарственные средства, которые имеют в своем составе прополис, и иметь противошоковый набор в аптечке.
История одной из наших читательниц Ирины Володиной:
Особенно удручали меня глаза, окруженные крупными морщинами плюс темные круги и отеки. Как в убрать морщины и мешки под глазами полностью? Как справиться с отеками и покраснением? А ведь ничто так не старит или молодит человека, как его глаза.
Но как их омолодить? Пластическая операция? Узнавала – не меньше 5 тысяч долларов. Аппаратные процедуры – фотоомоложение, газожидкостный пиллинг, радиолифтинг, лазерный фейслифтинг? Чуть доступнее – курс стоит 1,5-2 тысяч долларов. И когда на все это время найти? Да и все равно дорого. Особенно сейчас. Поэтому для себя я выбрала другой способ…
 Анафилактический шок (АШ) — комплекс нарушений функций организма, возникающий вследствие повторного попадания в него аллергена и проявляющийся рядом симптомов, среди которых ведущее место занимают нарушения кровообращения.
Анафилактический шок (АШ) — комплекс нарушений функций организма, возникающий вследствие повторного попадания в него аллергена и проявляющийся рядом симптомов, среди которых ведущее место занимают нарушения кровообращения.
АШ — это системная аллергическая реакция. Возникает он при контакте с аллергеном, попадающим в организм либо с пищей, либо с дыханием, либо при инъекциях или ужалении насекомыми.
АШ никогда не возникает при первом контакте, так как в этот момент происходит лишь сенсибилизация организма — своего рода настройка иммунной системы на соответствующее вещество.
Второе попадание аллергена вызывает мощную реакцию иммунной системы, во время которой резко расширяются кровеносные сосуды, жидкая часть крови проникает сквозь стенку капилляров в ткани, увеличивается секреция слизи, происходит бронхоспазм и т. д.
Эти нарушения приводят к уменьшению объема циркулирующей крови, что влечет за собой ухудшение насосной функции сердца и падение артериального давления до сверхнизких цифр.
Наиболее частыми аллергенами в случае анафилактического шока становятся лекарственные средства, назначаемые в соответствии с показаниями.
Обвинять врачей в халатности в этом случае бесполезно, так как никому не дано предвидеть наличие аллергии на тот или иной препарат. Существует ряд медикаментов, которые чаще других провоцируют нежелательные реакции, и перед их применением медики обязаны провести пробу (например, новокаин). Но в практике автора был случай анафилактического шока на супрастин — средство, используемое именно для лечения аллергии! И предусмотреть такой феномен невозможно. Именно поэтому каждый медработник (и не только!) должен уметь быстро распознать признаки АШ и владеть навыками оказания первой помощи.
Клиническая картина АШ зависит от того, в какой форме он проявляется. Всего таких типов 5:
- гемодинамический — острое начало с критическим падением артериального давления и без признаков поражения прочих органов и систем;
- астмоидный (асфиксический) — с мощным бронхоспазмом и стремительно нарастающей дыхательной недостаточностью;
- церебральный, протекающий с тяжелым поражением структур головного и спинного мозга;
- абдоминальный, при котором имеются серьезные нарушения со стороны органов брюшной полости;
- также выделяют форму, протекающую с яркой симптоматикой со стороны кожи и слизистых оболочек.
Особенности симптоматики в зависимости от степени анафилактического шока
Анафилактический шок 1 степени — это наиболее благоприятная его форма. Гемодинамика нарушается незначительно, артериальное давление падает несильно.
Возможны кожные проявления аллергии — зуд, сыпь, крапивница, а также першение в горле, кашель, вплоть до отека Квинке. Больной возбужден или, напротив, вял, иногда отмечается страх смерти.
Шок второй степени тяжести характеризуется более серьезным снижением показателей гемодинамики в виде гипотонии до 90-60/40 мм рт.ст.
Потеря сознания наступает не сразу или этого может вообще не произойти. Отмечаются общие явления анафилаксии:
- зуд, сыпь;
- ринит, конъюнктивит;
- отек Квинке;
- изменения голоса вплоть до его исчезновения;
- кашель, приступы удушья;
- боли в животе и области сердца.
При анафилактическом шоке 3 степени больной быстро теряет сознание. Давление снижается до 60-40 мм рт.ст. Частый симптом — судорожный припадок вследствие тяжелого поражения ЦНС. Отмечаются холодный липкий пот, синюшность губ, расширение зрачков. Сердечная деятельность ослаблена, пульс неритмичен, слаб. При этой степени шока шансы больного на выживание очень малы даже при своевременной помощи.
При шоке 4 степени явления анафилаксии нарастают молниеносно, буквально «на игле». Уже в момент введения аллергена едва ли не мгновенно артериальное давление падает вплоть до нулевых цифр, человек теряет сознание, нарастает бронхоспазм, отек легких и острая дыхательная недостаточность. Такая форма быстро приводит к коматозному состоянию и гибели больного, несмотря на интенсивные лечебные мероприятия.
Специфика заболевания такова, что порой у специалиста практически нет времени на детальное выяснение обстоятельств, истории жизни и имевшихся в прошлом аллергиях. Счет во многих случаях идет даже не на минуты — на доли секунд.
Именно поэтому чаще всего врач может лишь в двух словах выяснить, что случилось, у самого больного или окружающих, а также оценить объективные данные:
- внешний вид больного;
- показатели гемодинамики;
- дыхательные функции;
после чего оперативно назначить лечение.
Лечение и неотложная помощь при анафилактическом шоке
Шок — это, пожалуй, единственное патологическое состояние, где даже минутное промедление с оказанием помощи может лишить больного всякого шанса на выздоровление. Поэтому в любом процедурном кабинете есть специальная укладка, в которой имеются все необходимые для купирования шока препараты.
Вначале следует полностью прекратить попадание аллергена в организм — прекратить введение препарата, предотвратить вдыхание пыльцы (просто внести в помещение), убрать еду, на которую началась аллергия, удалить жало насекомого и т. д.
При лекарственной анафилаксии или шоке, вызванном ужалением насекомым, место проникновения аллергена обкалывают адреналином и прикладывают лед. Это позволяет уменьшить скорость всасывания вредоносного вещества.
После этого немедленно вводят внутривенно:
- адреналин (струйно или капельно);
- допамин (капельно);
- инфузионные растворы для коррекции дефицита жидкости;
- глюкокортикоидные препараты;
- хлористый кальций;
- антигистамины — клемастин, дифенгидрамин и т.д. (вводятся в мышцу).
Хирургическое лечение применяется лишь в случаях отека гортани, когда необходимо экстренно открыть дыхательные пути. В этом случае врач производит крикоконикотомию или трахеотомию — отверстие в передней стенке гортани или трахеи, через которое больной может дышать.
Алгоритм действий родителей при развитии анафилактического шока у детей схематически показан ниже:
При некоторых формах анафилактического шока, к сожалению, даже немедленно оказанная медицинская помощь может быть неэффективной. Увы, медики не всесильны, однако чаще всего люди все же выживают благодаря их усилиям.
Тем не менее, каждый повторный случай АШ протекает тяжелее предыдущего, поэтому людям, склонным к анафилаксии рекомендуется носить при себе аптечку, в которой будет все необходимое для купирования приступа. Таким нехитрым способом можно сильно повысить шансы на собственное спасение.
Геннадий Бозбей, медицинский обозреватель, врач скорой помощи
5,309 просмотров всего, 2 просмотров сегодня
Анафилактический шок — острая аллергическая реакция, опасная для жизни человека. Около 10-20% случаев анафилаксии имеют летальный исход. Состояние развивается при повышенной чувствительности (сенсибилизации) организма к аллергену.
Реакции на аллерген не имеет точного времени проявления, чаще всего в течение 5-30 минут. В ряде случаев болезненные симптомы проявляются спустя 6-12 часов с момента попадания аллергена на кожные покровы или слизистые оболочки.
Патологическое состояние может стать причиной нарушения кровообращения, мышечных спазмов, падения давления, кислородной недостаточности и потери сознания.
Неотложная помощь при анафилактическом шоке
Доврачебная помощь
При проявлении первых признаков анафилактического шока следует незамедлительно вызывать скорую помощь. Больного размещают в горизонтальном положении.
Не нужно поднимать голову на подушку, это может дополнительно затруднить кровоснабжение мозга. Рекомендуется заблаговременно снять зубные протезы. При наличии возможности нужно измерить показатели пульса, давления и установить частоту дыхания.
До приезда специалистов требуется принять меры для устранения воздействия аллергена, например, проветрить помещение, прекратить введение препарата (когда острую реакцию вызвал медикамент). Возможно наложение жгута выше места инъекции или укуса.
Срочная медицинская помощь
Острая аллергическая реакция требует незамедлительной медицинской помощи:
- исключить контакт пациента с аллергеном;
- расслабить гладкую мускулатуру тела;
- восстановить дыхание и кровообращение.
Неотложная помощь при анафилактическом шоке предполагает поэтапное введение ряда препаратов. Алгоритм действий при анафилактическом шоке представляет собой:
- Обеспечить проходимость дыхательных путей;
- Подкожное или внутривенное введение адреналина для устранения острой дыхательной недостаточности, 1 мл 0,1% раствор адреналина гидрохлорида разводится до 10 мл физраствором;
- Место инъекции или укуса обколоть 0,1% раствором адреналина по 0,3-0,5 мл;
- Введение глюкокортикоидов для купирования анафилактического шока. Преднизолон в дозировке 90-120 мг. или дексаметазон в дозировке 12-16 мг.;
- Введение антигистаминных препаратов с целью снизить артериальное давление, снять спазмы с бронхов и уменьшить уровень отечности легких. Сначала инъекцией, далее в таблетках (тавегил, супрастин, димедрол).
- В тяжелых случаях пациентам может потребоваться искусственная вентиляция легких и закрытый массаж сердца. При оказании экстренной помощи медики могут прибегать к катетеризации центральной вены, трахеостомии или введению адреналина в сердце.
Дальнейшее лечение
После преодоления острых проявлений патологии врач назначает лечение в условиях палаты реанимации или интенсивной терапии. Если давление удается удержать в пределах нормы, то введение адреналина приостанавливается.
Гормоны и гистаминоблокаторы обеспечивают устранение последствий аллергии в течение 1-3 дней. На протяжении 2-х недель больному проводят десенсибилизирующую терапию.
Типичным признаком анафилаксии — возникновение острой реакции после повторного взаимодействия с раздражающим веществом. Это означает, что после первого контакта с аллергеном анафилактический шок у детей и взрослых обычно не проявляется.
Анафилактический шок развивается вследствие выработки особых веществ, которые провоцируют воспалительные процессы. Высвобождение этих элементов приводит к выделению базофилов, гистамина из клеток иммунной системы.
Вызвать резкую активацию аллергических рецепторов способны такие факторы как:
- прием ряда лекарственных препаратов (пенициллиновых антибиотиков, противомикробных средств, гормональных или обезболивающих препаратов);
- применение антидифтерийной, антистолбнячной сыворотки;
- излишняя выработка гормонов поджелудочной железы (инсулина), паращитовидных желез (паратгормона);
- попадание на кожу яда, слюна животных, в том числе насекомых и змей;
- вакцинация (применение лекарственных веществ на основе клеток иммунной системы и препаратов для борьбы с заболеваниями нервной системы бактериального характера, бронхиальной астмой и вирусными патологиями, которые передаются воздушно-капельным путем);
- употребление некоторых продуктов питания или специй (бобовые, рыба, яйцо, орехи, морепродукты или фрукты);
- прохождение рентгенографии, когда опасными становятся йодсодержащие контрастные вещества;
- ошибочное использование кровезаменителей, переливание неподходящей крови.
Реакция на аллерген обычно протекает в 3-х формах:
- Классический анафилактический шок. Состояние влечет за собой стремительное наступление слабости, потерю сознания. При такой форме проявления шока больной не успевает распознать основных признаков патологии из-за быстрого наступления расстройства сознания;
- Подострый вариант течения шока. Обычно возникает после приема медицинских препаратов. Первые проявления можно отметить через 1-3 минуты после введения инъекции или 10-20 минут после приема внутрь. Отмечается головокружение, затруднение дыхания и потеря сознания;
- Анафилактоидная реакция. Вызывает сыпь, повышенное потоотделение, снижение давления, болевой синдром и нарушение сознания спустя 30-60 минут после взаимодействия с аллергеном.
Наступление анафилаксии можно безошибочно установить после проведения ряда исследований:
- анализ анамнеза жизни (установление склонности к лекарственной непереносимости, пищевой аллергии у пациента, его родителей и иных родственников) и жалоб больного (проверка симптоматики);
- осмотр врача;
- исследование крови;
- кожное аллергологическое тестирование;
- ЭКГ, измерение артериального давления.
Для снижения риска возникновения острой аллергической реакции необходимо придерживаться следующих правил:
- исключить контакт с раздражителями;
- принимать лекарственные средства согласно рекомендациям лечащего врача;
- ежедневно принимать душ;
- проводить регулярную влажную уборку жилого помещения.


