Сколько живут со стенокардией
Сколько живут люди с ишемической болезнью сердца
Для больных, страдающих от этой патологии, и их родственников очень важен ответ на вопрос: сколько живут с ишемической болезнью сердца?
Эта патология – основная причина смертности и инвалидности во всех развитых странах.
Она поражает самую трудоспособную часть населения – возрастную категорию до 65 лет, являясь причиной 15 миллионов смертей в год во всем мире (по данным ВОЗ).
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Причины скоропостижной смерти
Основной причиной скоропостижных смертей в зрелом и пожилом возрасте — различные формы ИБС в сочетании с гипертонией, или отдельно от нее.
Суть этой патологии заключается в том, что миокард недостаточно снабжается артериальной кровью, или вообще она не поступает. Отсюда следует острая нехватка крови для оптимальной работы миокарда, а причиной этого являются измененные деструктивными процессами коронарные артерии.
Причины изменения артерий и патологического кровоснабжения миокарда:
- образование и рост атеросклеротических бляшек;
- тромбообразование;
- региональные спазмы артерий;
- дисфункция эпителия;
- нарушение микроциркуляции.
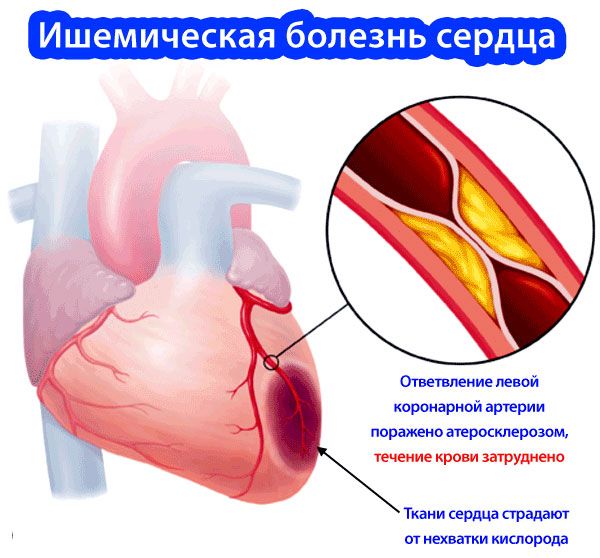
Эти причины лежат в основе классификации ИБС, которая составлена на основе рекомендаций Всемирной Организации Здравоохранения.
Она позиционирует эту патологию, как хроническое или острое преходящее состояние, которое обусловлено нарушениями функционального состояния коронарных артерий (их спазмы, нарушения регуляции сосудистого тонуса), или их органическими поражениями (тромбоз, стенозирующий атеросклероз).
Клинические формы ишемической болезни сердца:
- Инфаркт миокарда, который подразделяется на крупноочаговый, мелкоочаговый, субэндокардиальный, интрамуральный. По степени возникновения он может быть острым, повторным, рецидивирующим.
- Стенокардия, которая делится на стенокардию напряжения, стенокардию покоя, а так же прогрессирующую.
- Постинфарктный кардиосклероз, развивающийся через 2 месяца и более после инфаркта.
- Очаговая дистрофия миокарда.
- Нарушения сердечного ритма.
- Острая коронарная недостаточность, или первичная остановка сердца, приводящая зачастую к мгновенной смерти.
Чаще всего к скоропостижной смерти приводят такие клинические формы ИБС, как стенокардия, инфаркт миокарда, острая сердечная недостаточность, нарушение сердечного ритма, в частности фибрилляция желудочков на фоне острой формы ишемии миокарда.
Так называемой мгновенной смерти предшествует гипоксия миокарда, длящаяся от 2 до 5 часов. В течение этого срока развиваются изменения структуры тканей сердца.
Ишемическая болезнь развивается на фоне атеросклеротического поражения артерий сердца. Именно этот фактор становится решающим при возникновении клинической картины ИБС. Хотя проявления атеросклероза нередки в возрастной категории за 40 лет и старше, не у всех развиваются проявления ишемии сердца.
У людей, страдающих от этой патологии, и скоропостижно скончавшихся от нее, явления атеросклероза проявляются раньше на 20-30 лет, эти деструктивные изменения прогрессируют гораздо быстрее, просвет коронарных артерий стенозируется раньше.
Сердце, имеющее патологические изменения в своей структуре, не в состоянии адекватно приспособиться к изменениям внешней и внутренней среды.
Когда эти изменения сочетаются в едином комплексе – происходит срыв в коронарной системе, и, как результат его, преждевременная смерть. Внутренние факторы риска, приводящие к внезапной смерти больных ИБС:
- артериальная гипертензия;
- ожирение;
- повышенный уровень холестерина;
- хроническая табачная интоксикация.
Помимо этих факторов для наступления преждевременной смерти больных ИБС большое значение имеют внешние факторы риска:
- психическое напряжение, хронический или одномоментный стресс;
- алкогольная интоксикация;
- физическое перенапряжение;
- резкая перемена погоды.
Для того чтобы эти факторы стали фатальными, нужно, чтобы сердечнососудистая система, коронарное кровообращение находились в нестабильном положении.
У лиц, страдающих ИБС, состояние неустойчивой компенсации – естественное состояние сосудистой системы, и спусковым крючком нарушения сердечного кровообращения становится какое-либо из вышеперечисленных внешних воздействий, или их комплекс.
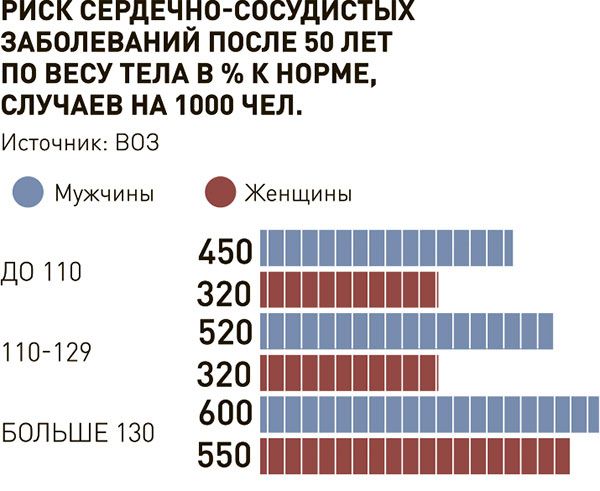
Гендерный фактор тоже имеет значение в статистике преждевременных смертей, поскольку мужчины им подвержены больше, чем женщины того же возраста с проявлениями ИБС.
Сколько живут с ишемической болезнью сердца
По данным специалистов Института кардиологии им. А.Л. Мясникова, смертность больных с ИБС можно сравнить со смертностью от осложненного рака легкого.
Какие прогнозы при ИБС, стенокардии напряжения ФК3 и постинфарктном кардиосклерозе читайте здесь.
- степень гипертрофии левого желудочка;
- наличие или отсутствие артериальной гипертензии;
- степень выраженности атеросклероза коронарных артерий;
- наличие аритмий;
- продолжительности и выраженности смещения сегмента ST;
Для прогнозирования выживаемости в течение 5 лет имеет значение количество пораженных артерий:
| Однососудистое поражение | Летальность 10,2%. |
| Двухсосудистое поражение | 11,8%. |
| Трехсосудистое поражение | 20%. |
Если анализировать, сколько живут с ишемической болезнью сердца в зависимости от функционального класса болезни, то результаты из расчета на 10 лет, следующие после начала заболевания, будут такими:
| 1 ФК стенокардии | Выживаемость 54,6% |
| 2 ФК | Выживаемость 46,2% |
| 3 ФК | Выживаемость 35,7% |
| 4 ФК | Выживаемость 20,6% |
Одним из главных аспектов при прогнозировании выживаемости в течение последующих 10 лет при хронической форме ИБС являются данные электрокардиограммы:
| Нормальная кардиограмма | Выживаемость 68,8% |
| Изменения зубца Т и сегмента ST | 42,7% |
| При крупноочаговых изменениях вследствие трансмурального инфаркта миокарда | 36,1% |
| Сомнительные признаки инфаркта | 34,8% |
| Нарушения внутрижелудочковой проводимости | 13,3% |
| Признаки гипертрофии левого желудочка | 4,6% |
Сочетание артериальной гипертонии, перенесенного инфаркта миокарда и сегмента ST с признаками депрессии является наиболее неблагоприятным прогнозом, который можно произвести, анализируя результаты ЭКГ.
Для прогнозирования состояния функции миокарда и коронарного кровообращения информативный показатель – результаты пробы с применением велоэргонометра.
Ее проводят в сочетании с регистрацией частоты сердечных сокращений, ЭКГ и мониторингом артериального давления через равные промежутки времени. Прогноз выживаемости тем лучше, чем дольше не проявляются признаки утомления при физической нагрузке, а так же чем меньше продолжительность смещения и выраженность сегмента ST на кардиограмме.
Если одним из выраженных симптомов ИБС являются аритмии, прогноз определяется в зависимости от вида нарушения сердечного ритма:
| Синусовая брадикардия, тахикардия | Не оказывают большого влияния на степень развития ИБС, лечение проводится в случаях нарушения гемодинамики. |
| Пароксизмальная желудочковая тахикардия, желудочковая экстрасистолия | Увеличивают риск преждевременной смерти, необходимо лечение. |
| Трепетание и мерцание предсердий | Неблагоприятно влияют на прогноз выживаемости, требуют восстановления сердечного ритма. |
Для снижения рисков летальности при подобных аритмиях целесообразна имплантация дефибриллятора. Такой метод лечения показан:
- пациентам после остановки сердца;
- больным с желудочковой тахикардией;
- при синусовой брадикардии;
- при лечении АВ-блокады 2 и 3 степени;
- при лечении полной АВ-блокады при остром инфаркте миокарда.
Возможные проблемы при имплантации электростимулятора:
- нарушение целостности электрода;
- инфицирование его ложа;
- перфорация миокарда;
- истощение источника питания;
- проявления симптома кардиостимулятора, выраженных головокружением, понижением артериального давления, обмороками, застоем в легких.
При остром инфаркте миокарда около 35% больных подвержены риску внезапной смерти, половина от этого количества умирает во время госпитализации.
При инфаркте прогноз неоднороден в зависимости от возрастной группы, к которой относится человек его перенесший:
| Возраст от 60 и старше | Летальный исход 39% и выше |
| Возраст младше 40 лет | Риск летального исхода всего 4% |
Дополнительные факторы, ухудшающие прогноз выживаемости при ИБС:
- распространенный атеросклероз;
- сахарный диабет;
- ожирение;
- хронические заболевания легких;
- инсульт в анамнезе;
- патологии вен;
- кардиогенный шок;
- повторяющиеся боли в области сердца;
- дисфункция митрального клапана;
- расстройства психики;
- грубый систолический шум;
Широкое распространение ИБС среди различных групп населения, трудности с ранним выявлением болезни, большой процент летальных исходов и получения инвалидности, трудности прогнозирования и лечения сделали проблему очень актуальной.
Устанавливая прогноз выживаемости, нужно учитывать множество факторов, среди которых самыми значимыми являются: тяжесть протекания стенокардии (ФК болезни), устойчивость к физической нагрузке, степень поражения русла коронарных артерий, выполнение левым желудочком сократительной функции.
Описание хронической ИБС мы предоставим вам в этой публикации.
Специалисты рассказали о лечении ИБС и стенокардии напряжения ФК2 по ссылке.
Сколько живут с ишемической болезнью сердца
 Ишемическая болезнь сердца, одна из распространенных сердечных патологии, уже на протяжении долгого времени занимает первое место среди сердечно-сосудистых заболеваний по летальным исходам.
Ишемическая болезнь сердца, одна из распространенных сердечных патологии, уже на протяжении долгого времени занимает первое место среди сердечно-сосудистых заболеваний по летальным исходам.
Сердечная ишемия проявляется острой формой миокарда, что нередко заканчивается внезапной смертью.
Бывают случаи, когда она имеет хроническое течение. Если ишемическая форма протекает на хроническом уровне, то проявляется она стенокардией. Стенокардия — это патология, имеющая хроническую сердечную недостаточность, часто заканчивается инфарктом миокарда.
Ишемическая болезнь сердца развивается из-за:
- ожирения, когда в клетчатке, тканях организма и органах накапливаются жировые отложения.
- сахарного диабета (недостаток или полное отсутствие в крови гормона инсулина;
- генетической предрасположенности. Если в роду были подобные заболевания, то риск развития ишемии сердца увеличивается в два раза;
- злоупотребления алкоголем и курением. Курение приводит к сужению артериального просвета;
- стрессовых ситуаций;
- нарушенной работы эндокринной системы;
- артериальной гипертензии (стойкого повышения артериального давления).
Для лечения ибс потребуется много времени, нередко когда лечение длиться на протяжении всей жизни. Эффективность терапии оценивается, как динамика клинических обследований и качество жизни больного. Качество жизни, это основной показатель для врачей.
Пациент должен быть физически, социально и психоэмоционально благополучен. Учеными доказано, что пациенты с стойки повышенным давлением страдают нехваткой энергии, плохо спят и мало уделяют внимания физическим нагрузкам.
В основе лечения данной патологии лежите лечение с помощью лекарственных препаратов, и со временем их количество увеличивается. На сегодняшний день, есть множество медикаментов, позволяющих улучшить сердечную работу, но негативно влияющих на организм в целом. Зачастую организм включает защитные реакции по отношению к лекарством. Это может проявляться в виде аллергической реакции и токсического гепатита.
С чего начинается ишемическая болезнь сердца
Сердечная ишемия появляется не сразу, а развивается на протяжении долгого времени. В медицине существует две стадии протекания патологии, это бессимптомная и стабильная стенокардия.
Если у пациента нет определенных симптомов, то это еще не повод радоваться, ведь кислород поступает в сердце из различных запасов и механизмов. При этом человек ведет нормальный образ жизни. Зачастую заболевание на этой стадии диагностируется случайно врачом. По результатам простых анализов, врач может определить поражение сосудов и повышенный уровень холестерина. Когда в артериях начинают образовываться атеросклеротические бляшки, то в сердце начинается кислородное голодание. Когда кислородный дефицит превышает определенный уровень, то начинаются первые симптомы. Именно в этот период пациент уже обращается к специалисту со своими подозрениями. Как показывает практика, ишемическое заболевание сердца зачастую проявляется сердечной недостаточностью.
Стабильная стенокардия была описана еще в 1772 году. Тогда ученый и доказал, что сердечная недостаточность связана с сосудистыми заболеваниями. Современная медицина подтвердила данную теорию.
Стенокардия характеризуется приступами повышения артериального давления, дискомфортом за грудиной. боль и жжение может локализоваться в области лопатки, плеча и левой руки. Давление повышается из-за физической или эмоциональной нагрузки. Бывают случаи, когда и в состоянии покоя у пациента может повысится давление. В таком случае, привести его в норму, поможет таблетка нитроглицерина. Если приступ стенокардии случился на улице, то пациенту нужно остановиться, а если есть рядом скамеечка, то присесть. Многие пациенты, ощущение при острой сердечной недостаточности, описывают не как болевой синдром, а как неприятные ощущения, давление, жжение в области грудной клетки, но при этом нет точной локализации дискомфорта.
Приступ длится на протяжении не более пяти минут, и проходит после устранения провоцирующих факторов или приема лекарства.
Из-за чего начинается приступ стенокардии
Врачи определили факторы, провоцирующие приступ стенокардии, это:
- физическая нагрузка, выраженная быстрой ходьбой, подъемом по лестнице, переноса тяжелых предметов;
- отрицательные или положительные эмоции;
- стойкое повышенное артериальное давление;
- погодные условия и изменение давления атмосферы;
- резкое похолодание или потепление. Даже выход из теплого помещения на холод, может вызвать приступ;
- переедание или употребление вредной пищи;
- алкоголь в больших количествах;
- частое занятие сексом.
Зачастую встречается зимнее и осеннее обострение. В таком случае страдаю люди, проживающие в странах с холодным климатом. Также на частоту приступов влияют природные катаклизмы, магнитные бури, резкая перемена погоды, эпидемии вирусных инфекций, сильные эмоциональные перевозбуждения, ожидание важных событий, интенсивная интеллектуальная деятельность, бессонные ночи. Острая сердечная недостаточность, в основном, проявляется ночью и утром.
На работу артериальных сосудов влияет образование в них атеросклеротической бляшки и тромбов. Также артерии перестают нормально функционировать из-за региональных артериальных спазмов, эпителиальной дисфункции и нарушенной микроциркуляции.
Контроль сердечной работы
 Когда в роду были случаи ишемического заболевания сердца, то каждому члену семьи стоит задуматься об этим и начать программу, которая сможет предотвратить возникновение сердечного приступа.
Когда в роду были случаи ишемического заболевания сердца, то каждому члену семьи стоит задуматься об этим и начать программу, которая сможет предотвратить возникновение сердечного приступа.
Если приступ все таки случился, и вам уже сделали операцию, то дальнейшая ваша жизнь напрямую зависит от образа жизни.
Одной из самых главных причин кислородного сердечного голодания считается курение. Курение приводит к сужение артериальных просветов. Из-за этого кислород не доходит до сердца в полном объеме. Поэтому пациентам не только стоит бросить курить, но замените его на правильное питание. После курения организм ослаблен и пациент, бросая курить, становиться излишне раздражительным. Поэтому первое время нужно избегать стрессовых ситуаций, если есть показание, то можно принимать успокоительные препараты, чтобы повысить силу и выносливость.
Если у пациента самостоятельно не получается самостоятельно избавиться от вредных привычек, то лучше обратиться к специалисту за помощью. Он поможет вам начать вести правильный образ жизни.
Пациенты, перенесшие операцию, должны постоянно следить за уровнем стрессов, и не допускать плохих мыслей, а быть уверенным в своем здоровье. Бывают случаи, когда врачи проводят несколько недельный мониторинг и проводят стресс тесты, которые в свою очередь показывают отличные результаты, но при этом пациент не может самостоятельно справляться с домашней работы. Его всегда мучают мысли, о том, что он смертельно болен. Такие пациенты, как правило, проходят индивидуальную или групповую терапию у психолога. Работа с психотерапевтами, это один из видов реабилитации после сердечных операций.
Никакое медикаментозное лечение или операции не в состоянии излечить заболевание без стараний и работы пациента. Задача доктора, состоит в том, что не допустить прогрессирования заболевания и ухудшения здоровья пациента. Для этого врачи проводят хирургическое или медикаментозное лечение. Все остальное зависит от желания пациента.
Некоторые пациенты восстанавливаются быстро и возвращаются к нормальной жизни в течении нескольких недель, а некоторые восстанавливаются на протяжении долгих лет.
Как можно продлить жизнь после сердечного приступа
Существуют определенные правила, которые люди должны соблюдать, чтобы не допустить кислородного сердечного голодания. Но если приступ уже случился, то после лечения нужно возвращаться к обычной жизни. Чтобы не допустить повторных приступов и продлить себе жизнь, нужно соблюдать некоторые правила.
- пациенты с ишемической болезнью сердца, должны постоянно принимать витамины С и Е. Также полезным будет прием бета-каротина.
- всегда должны быть под рукой лекарственные препараты, обеспечивающие сердечную поддержку. Врачи рекомендуют, после еды жевать лимонную кожуру. Делать, это нужно не каждый день, достаточным будет пару раз в неделю. Лимонная кожура содержит эфирные масла, улучшающие функции коронарных сосудов. Можно заваривать красную калину, и выпивать по чашке настоя каждые два дня. В пищу можно добавлять кардамон;
- после операции пациенты должны жить, как и прежде (в плане физической активности) и не должны жалеть себя и расслабляться. Через неделю после приступа, врачи рекомендуют заниматься физическими упражнениями. Естественно, нагрузка должна быть минимальной. Существует специальная лечебная физкультура, позволяющая быстро поставить пациента на ноги. Также полезно заниматься плаванием;
- Пациенты должны научиться психически саморегулироваться. В этом им поможет медитация и аутотренинги;
- необходимо полностью отказаться от вредных привычек;
- немаловажную роль играет вес пациента. Даже лишних два, три килограмма нагружают сердце.
Сердечная ишемия, серьезное заболевание, которое при тяжелом течении, может закончиться летальным исходом. К счастью, на сегодняшний день существует множество методов, сохранить пациенту жизнь и вернуть его к привычной жизни. Чтобы не допустить осложнений, пациенты с ибс находятся под контролем врачей. Это позволит предотвратить приступ и неприятные последствия.
Сколько люди живут со стенокардией
Прогноз жизни при ИБС или сколько живут с ишемической болезнью сердца

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Много лет заболевания сердечно-сосудистой системы уверенно лидируют в печальном списке смертности населения, но до сих пор ни один, даже самый лучший, специалист не возьмет на себя ответственность сказать, сколько живут с ишемической болезнью сердца. Болезнь не щадит ни старых, ни молодых, речь идет уже о настоящей эпидемии. Коварство патологий скрывается в неявном начале и постепенном ухудшении состояния. Многие пациенты долгое время даже не догадываются, что внутри них находится мина замедленного действия с неизвестным сроком срабатывания.
Ишемическая болезнь сердца: что это такое и основные причины

Под этим диагнозом подразумевается полное или частичное нарушение кровоснабжения на каком-либо участке сердечной мышцы. В результате ткани не получают в полном объеме кислорода, и происходит сбой в работе сердца различной степени тяжести. Различают внутренние и внешние факторы развития болезни.
К первой группе относятся:

- заболевания сердца (пороки, нарушение сердечной проводимости, болезни миокарда);
- внутренних органов или систем (легких, щитовидной железы, крови);
- гипертоническая болезнь.
Вторая группа включает в себя:
- вредные привычки (алкоголь, курение, наркотики);
- нерациональное питание (переедание, включение в рацион жирной, соленой, богатой консервантами пищи);
- хронические стрессы;
- малоподвижный образ жизни;
- чрезмерная физическая нагрузка (особенно у неподготовленных людей).
Воздействие как внутренних, так и внешних факторов постепенно приводит к атеросклерозу коронарных артерий. Заболевание характеризуется отложением на сосудистых стенках холестериновых бляшек. По мере их роста просвет сосуда всё больше сужается, уменьшается поставляемый кровью объем кислорода, и развивается ишемия. При полном закрытии просвета сосуда наступает некроз, при котором происходит омертвление тканей сердечной мышцы.
ИБС: разновидности, симптомы и последствия
Классическая ишемическая болезнь сердца в большинстве случаев возникает исподволь и развивается в течение многих лет.
За это время проходит через несколько стадий:

- Бессимптомная.
- Стабильная стенокардия.
- Нестабильная стенокардия.
- Инфаркт миокарда.
Встречаются такие формы болезни, как внезапная коронарная смерть, нарушение сердечного ритма, микроваскулярная ишемия.
Стенокардия проявляется в виде периодических приступов длительностью не более 5 минут, во время которых человека беспокоят дискомфортные ощущения за грудиной с иррадиацией в левые лопатку, плечо или руку. Боли как таковой пациент не испытывает, но появляется жжение или сдавливание, точную локализацию которых трудно определить, поэтому человек продолжает жить с этой болезнью.
При нестабильной форме стенокардии:
- приступы беспокоят всё чаще;
- увеличивается их продолжительность;
- снижение порога физической активности;
- уменьшение эффективности принимаемых препаратов.
В зависимости от способности переносить физическую нагрузку стенокардия подразделяется на четыре функциональных класса (I, II, III, IV).
 При инфаркте миокарда приток к сердечной мышце резко прекращается, за счет чего питание в миокарде прерывается, и ткани начинают отмирать. Внезапная коронарная смерть происходит из-за резкого спазма коронарных артерий.
При инфаркте миокарда приток к сердечной мышце резко прекращается, за счет чего питание в миокарде прерывается, и ткани начинают отмирать. Внезапная коронарная смерть происходит из-за резкого спазма коронарных артерий.
Сердечный приступ сопровождается:
- Бессознательным состоянием.
- Остановкой сердца и дыхания.
В этом случае необходимо незамедлительно оказывать помощь, ведь от своевременности проведения реанимационных мероприятий будет зависеть жизнь пациента.
У пациентов с ИБС могут развиться осложнения:
- постинфарктный кардиосклероз;
- аритмия;
- кардиогенный шок;
- острая и хроническая сердечная недостаточность.
Методы лечения и прогноз
На начальных стадиях болезни хороший эффект дает медикаментозная терапия, направленная на устранение или ослабление факторов, вызывающих ИБС. При отсутствии эффекта или угрозы развития осложнений проводится хирургическое вмешательство.
Современные методы восстановления кровотока в артериях:
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- стенирование (введенная внутрь сосуда тонкая трубка-сетка не дает спадаться стенкам);
- атерэктомия (расслоение тромба);
- брахитерапия (радиационная терапия внутри больного органа);
- аортокоронарное шунтирование (введение в кровоток внутренней грудной артерии вместо пораженной части сосуда);
- непрямая лазерная реваскуляризация сердечной мышцы (точечное воздействие лазером на миокард с целью образования новой сосудистой сетки).
Эффективность лечения и выживаемость пациента зависит от многих факторов, среди которых:
- Стадия ИБС.
- Местоположение и степень поражения сосудов.
- Состояние сердечной мышцы.
- Выраженность атеросклероза коронарных артерий.
- Наличие нарушения сердечного ритма.
- Количество пораженных артерий.
- Функциональный класс ишемической болезни.
- Возраст пациента.
- Наличие сопутствующих заболеваний или осложнений.
Пациенту с ИБС рекомендуется придерживаться несложных правил, чтобы болезнь из приговора преобразовалась в особый образ жизни.
Для этого необходимо:
- регулярно принимать назначенные специалистом препараты;
- контролировать артериальное давление;
- периодически сдавать анализ крови на определение уровня сахара и холестерина;
- с помощью ЭКГ и других методов исследования определять работоспособность сердечной мышцы;
- периодически посещать специалистов (кардиолог, терапевт);
- проходить профильное санаторно-курортное лечение.
Основной упор делается на желание самого пациента поддерживать физическое, психоэмоциональное и социальное благополучие на приемлемом уровне. В силах каждого человека научиться контролировать проявления болезни, вовремя с ними справляться и поддерживать удовлетворительное качество жизни.
Профилактика ишемической болезни сердца
С незапамятных времен известно, что многие заболевания легче предупредить, чем лечить. Ишемическая болезнь сердца не является исключением.
Позволяют существенно снизить риск развития ишемической болезни сердца правила:
- Отказ от курения.
- Сохранение оптимального веса.
- Регулярная физическая нагрузка.
- Профилактические медицинские осмотры.
- Соблюдение режима труда и отдыха.
- Принципов правильного питания.
Причины и последствия отека легких: эти знания могут спасти жизнь
Что это такое
Это острое патологическое состояние, несущее угрозу жизни, требующее крайне срочной помощи, немедленной госпитализации. Основные характеристики заболевания характеризуются острым недостатком воздуха, тяжким удушьем и гибелью больного при неоказании реанимационных мероприятий.
В этот момент происходит активное наполнение капилляров кровью и быстрым прохождением жидкости через стенки капилляров в альвеолы, где ее собирается так много, что это сильно затрудняет поступление кислорода. В органах дыхания нарушается газообмен, клетки тканей испытывают острую недостаточность кислорода (гипоксия), человек задыхается. Нередко удушье случается ночью во время сна.
Классификация, от чего бывает
Причины и виды патологии тесно связаны, подразделены на две базовые группы.
| Гидростатический (кардиогенный или сердечный) отек легких | |
Случается во время болезней, которым свойственно повышение давления (гидростатического) внутри капилляров и дальнейшее проникновение из них плазмы в легочные альвеолы. Причинами такой формы являются:
|
|
| Некардиогенный отек легких, к которому относят: | |
| Ятрогенный | Возникает:
|
| Аллергический, токсический (мембранозный) | Провоцируется действием ядов, токсинов, нарушающих проницаемость стенок альвеол, когда вместо воздуха в них проникает жидкость, заполняя почти весь объем.
Причины токсического отека легких у человека:
Нередко проходит без характерных признаков. Картина становится ясной только при проведении рентгенографии. |
| Инфекционный | Развивается:
|
| Аспирационный | Возникает при проникновении в легкие инородного тела, содержимого желудка. |
| Травматический | Случается при проникающих травмах грудной клетки. |
| Раковый | Происходит по причине сбоя функций легочной лимфатической системы с затруднением оттока лимфы. |
| Нейрогенный | Основные причины:
|
При этих состояниях альвеолы становятся очень тонкими, повышается их проницаемость, нарушается целостность, повышается риск заполнения их жидкостью.
Группы риска
Поскольку патогенез (развитие) патологии тесно связаны с сопутствующими внутренними болезнями, в группе риска находятся пациенты с заболеваниями или факторами, провоцирующими такое угрожающее здоровью и жизни состояние.
К группе риска относят пациентов, страдающих:

- нарушениями системы сосудов, сердца;
- поражением сердечной мышцы при гипертонии;
- врожденными пороками сердца, системы дыхания;
- сложными черепно-мозговыми травмами, мозговыми кровоизлияниями разного происхождения;
- менингитом, энцефалитом;
- раковыми и доброкачественными новообразованиями в тканях мозга.
- пневмонией, эмфиземой, бронхиальной астмой;
- тромбозами глубоких вен и повышенной вязкостью крови; высока вероятность отрыва флотирующего (плавающего) сгустка от стенки артерии с проникновением в легочную артерию, которая перекрывается тромбом, что вызывает тромбоэмболию.
У альпинистов такое опасное состояние случается при быстром подъеме на большую высоту без выдерживания паузы на промежуточных высотных ярусах.
Симптомы: как проявляется и развивается по стадиям
Классификация и симптомы связаны степенью тяжести выраженности болезни.
| Степень тяжести | Выраженность симптомов |
| 1 – на границе развития | Выявляется:
|
| 2 – средняя | Наблюдаются:
|
| 3 – тяжелая | Явно выраженные симптомы:
|
| 4 степень – критическая | Классическое проявление критического состояния:
|
Первая неотложная доврачебная помощь: что делать при возникновении
До прибытия скорой помощи родственники, друзья, коллеги не должны терять ни минуты времени. Чтобы облегчить состояние больного, делают следующее:

- Помогают человеку сесть или наполовину приподняться, спустив ноги
- По возможности проводят лечение диуретиками (дают мочегонные препараты – лазикс, фуросемид) – это выводит из тканей лишнюю жидкость, однако, при низком давлении применяют небольшие дозы лекарств.
- Организуют возможность максимального доступа кислорода в помещение.
- Проводят отсасывание пены и, при умении – выполняют кислородные ингаляции через раствор этилового спирта (96% пары – взрослым, 30% спиртовые пары – детям).
- Готовят горячую ванну для ног.
- При умении – применяют наложение на конечности жгутов, не слишком туго пережимающих вены в верхней трети бедра. Оставлять жгуты дольше 20 минут, при этом пульс не должен прерываться ниже мест наложения. Это снижает приток крови к правому предсердию и предотвращает напряжение в артериях. Когда жгуты снимают, это делают осторожно, медленно их ослабляя.
- Непрерывно следят за тем, как пациент дышит, за частотой пульса.
- При болях дают анальгетики, если есть – промедол.
- При высоком АД используют бензогексоний, пентамин, способствующие оттоку крови от альвеол, нитроглицерин, расширяющий сосуды (при регулярном измерении давления).
- При нормальном – малые дозы нитроглицерина под контролем показателей давления.
- Если давление ниже 100/50 – добутамин, допмин, повышающие функции сокращения миокарда.
Чем опасен, прогноз
Отек легких – прямая угроза жизни. Без принятия крайне срочных мер, которые должны проводить родственники больного, без последующей неотложной активной терапии в стационаре отек легких — причина смерти в 100% случаев. Человека ждет удушье, коматозное состояние, гибель.
Профилактические меры
Для предотвращения угрозы здоровью и жизни обязательно предполагаются следующие меры, означающие устранение факторов, способствующих этому состоянию:

- При заболеваниях сердца (стенокардии, хронической недостаточности) принимают средства для их лечения и одновременно – гипертонической болезни.
- При повторяющемся отеке органов дыхания используют процедуру изолированной ультрафильтрации крови.
- Оперативная точная диагностика.
- Своевременное адекватное лечение астмы, атеросклероза, других внутренних нарушений, которые могут вызвать такую легочную патологию.
- Изоляция пациента от контактов с любого рода токсинами.
- Нормальная (не чрезмерная) физическая, а также дыхательная нагрузка.
Осложнения
Даже если в стационаре оперативно и успешно сумели предотвратить удушье и гибель человека, терапия продолжается. После столь критического состояния для всего организма у пациентов часто происходит развитие серьезных осложнений, чаще всего в форме постоянно рецидивирующей пневмонии, сложно поддающейся лечению.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Длительное кислородное голодание оказывает негативное действие практически на все органы. Самые серьезные последствия — нарушения мозгового кровообращения, сердечная недостаточность, кардиосклероз, ишемические поражения органов. Эти болезни несут постоянную угрозу жизни и не обходятся без интенсивной лекарственной терапии.
Наибольшая опасность этой патологии — ее быстрота и паническое состояние, в которое впадает пациент и люди, его окружающие.
Знание базовых признаков развития отека легких, причин, заболеваний и факторов, которые могут его спровоцировать, а также меры неотложной помощи до приезда «скорой» могут привести к благоприятному исходу и отсутствию последствий даже при столь серьезной угрозе жизни.
Как жить после инсульта
Инсульт относится к весьма опасным состояниям, нередко заканчивающимся инвалидностью или смертью пациента. Период восстановления после этого заболевания занимает длительный отрезок времени, нередко случаются повторные приступы и осложнения. Поэтому вопрос о том, сколько живут после инсульта, не утрачивает своей актуальности. Что влияет на продолжительность жизни больных и как не допустить тяжелых последствий? Давайте разбираться.
Что такое инсульт и в чем его опасность
Понятие «инсульт» подразумевает острое нарушение кровообращения в одной из областей головного мозга. В медицине различают две его разновидности. Ишемический – закупорка кровеносного сосуда сформировавшимся сгустком крови (тромбом), вследствие чего наблюдается некроз тканей головного мозга. Геморрагический – разрыв сосуда, сопровождающийся образованием гематомы и компрессией тканей органа в участке поражения.
Такое состояние очень опасно для человека, нередко влечет за собой развитие многих осложнений. Среди них можно выделить:
- наступление частичного или полного паралича;
- нарушение речи и координации движений, утрату трудоспособности;
- снижение чувствительности тела, концентрации внимания и памяти и другое.
Образ жизни после инсульта меняется для каждого человек, ведь это состояние крайне редко проходит без каких-либо последствий для организма. Прогноз для больного зависит от своевременности оказания медицинской помощи, профессионализма врачей и проведения реабилитации. Если пострадавшего доставить в больницу в течение первых 6 часов, вероятность положительного исхода событий довольно высокая.
Что влияет на продолжительность жизни после приступа
Рассматривая вопрос о том, сколько живут люди после ишемического или геморрагического инсульта, следует выделить несколько факторов, от которых часто зависит продолжительность жизни больного:
- диаметр поражения тканей головного мозга. При обширных кровоизлияниях или ишемии пациенты требуют немедленной госпитализации. В условиях стационара проводятся реанимационные мероприятия, включающие искусственную вентиляцию легких, поддержание жизнедеятельности сердца и сосудов. Если диаметр пораженного участка большой, такие больные, как правило, не выживают;
- на качество жизни человека и ее продолжительность влияют осложнения. При параличе пациент вынужден все свое время проводить в горизонтальном положении, без движения. Это влечет за собой пролежни, пневмонию и многие другие заболевания, которые сокращают жизнь;
- большое значение играет возраст. Последствия инсульта в пожилом возрасте значительнее, риск развития тяжелых последствий с годами возрастает. После 50 – 60 лет шансов восстановиться становится все меньше. Более молодые пациенты способны преодолеть болезнь, быстрее вернуться к нормальной жизни;
- грамотная организация пространства. Это еще один фактор, играющий не последнюю роль. После приступа многие люди подвержены головокружениям, обморокам, что нередко становится причиной падений, переломов костей. Место проживания больного должно быть безопасным, оснащено специальными поручнями;
- снижение подвижности после инсульта ведет к застою крови, образованию тромбов. Это выступает причиной повторных приступов.
Если человек, перенесший инсульт, находится в молодом возрасте, выполняет все правила реабилитации, правильно питается, занимается физической культурой, можно прожить довольно долго. Иначе ситуация складывается для более старшего поколения. К сожалению, болезнь вызывает многие необратимые изменения, преодолеть которые бывает весьма тяжело, что значительно снижает продолжительность жизни.
Правильный уход за парализованными больными
Как жить после инсульта лежачему человеку? Для многих паралич становится приговором, ведь в таком состоянии человек полностью теряет способность к передвижению и самообслуживанию. Ему необходим уход близких или сиделки.
Человек, осуществляющий помощь, должен знать несколько простых правил:
- переворачивать лежачего больного следует каждые 2 часа. Это поможет предотвратить пролежни и застойные процессы в легких, ведущие к развитию пневмонии;
- кожу пациента нужно протирать спиртовым раствором. Это исключит развитие пролежней и присоединение инфекции;
- комнату нужно регулярно проветривать;
- если пролежни уже образовались, врач должен назначить специальные медикаменты в виде мазей для их лечения;
- при недержании кала и мочи используются памперсы, пеленки, мочеприемники;
- пациентам в коме жидкость вводят через специальный зонд. Его должен устанавливать только специалист.
Кроме этого, важен психологический аспект. Если парализованный находится в сознании, с ним нужно разговаривать, интересоваться самочувствием. Для таких больных необходимо понимание того, что они не одиноки и есть люди, которые их всегда поддержат.
Прием медикаментов
Продолжительность жизни после перенесения инсульта во многом зависит не только от медицинской помощи, но и от грамотности дальнейшей реабилитации. После выписки домой нельзя пускать болезнь на самотек. Человек обязан четко выполнять рекомендации врачей. В первую очередь это касается приема лекарств. Наиболее часто назначаются препараты, предназначенные для налаживания циркуляции крови в области головного мозга. ноотропные лекарства повышают выработку фосфолипидов и синтез нуклеиновых кислот, улучшают всасывание глюкозы, снижают избыточную активность нервных клеток.
Кроме ноотропов, больным назначают спазмолитики, антидепрессанты, седативные средства. Более 30% людей после приступа имеет неустойчивое эмоциональное состояние, страдает депрессией и расстройствами сна. Это связано с тем, что самостоятельно вернуться к нормальной жизни бывает довольно тяжело, что связано со многими осложнениями после инсульта.
Выживаемость после геморрагического и ишемического инсульта
Нельзя сказать точно, сколько живут после геморрагического инсульта и какая продолжительность жизни после ишемического. Здесь все зависит от многих факторов. Среди них можно выделить возраст больного, степень поражения головного мозга, правильность и своевременность оказания медицинской помощи. Можно лишь отметить, что чаще выживают молодые пациенты при оказании помощи в течение первых 6–8 часов.
Геморрагический инсульт считается более опасным. Он ведет к образованию гематомы и опухоли, что часто несовместимо с жизнью. При отсутствии экстренного лечения пациент с таким диагнозом умирает в течение суток.
Жизнь после ишемического инсульта зависит от особенностей течения болезни. Пациенты с незначительным очагом поражения головного мозга чаще проходят необходимое лечение и могут вернуться к привычному образу жизни. Обширная ишемия вызывает тяжелые последствия, инвалидность и смерть человека.
Особенности диеты
Для восстановления организма и предотвращения различных негативных последствий больной после перенесения приступа должен правильно питаться. Диета помогает насытить организм полезными витаминами и минералами, а также очистить кровеносные сосуды за счет выведения плохого холестерина.
Полезные продукты
Лечебное питание строится на основе продуктов, включающих витамины и другие компоненты для скорейшей реабилитации больного. К ним относят:
- витамины С, В и D – помогают предотвратить повторные случаи инсульта, содержатся в спарже, кешью, грецких орехах, семенах подсолнечника, пророщенной пшенице;
- омега 3 и 6 кислоты – необходимы для нормального функционирования сердца и сосудов. Эти вещества содержатся в морской рыбе, растительных маслах (соевом, оливковом, кокосовом);
- сложные углеводы – понижают холестерин в крови, способствуют регенерации клеток головного мозга. Такие углеводы содержатся в злаках, яблоках, кабачках;
- фолиевая кислота – помогает поддерживать артериальное давление, предотвращает развитие рецидива. Вещество содержится в бобовых;
- железо, магний, калий, кальций – налаживают метаболические процессы в организме, содержатся в кураге, томатах, черносливе, сливах, цитрусах;
- антиоксиданты и бета-каротин – способствуют снижению АД, налаживают обменные процессы. Большое их количество в абрикосах, капусте, свекле, клюкве, моркови, болгарском перце;
- белок – необходим для общего восстановления организма, обеспечения жизненной энергией. Пациентам после инсульта следует употреблять нежирные сорта мяса – кролика, индейку, курицу.
Кроме этого, нужно обязательно включать в меню нежирные молочные и кисломолочные продукты, большое количество овощей, фруктов. Не на последнем месте правильный питьевой режим. Больной должен употреблять не менее 1,5 литра воды, зеленого чая, травяных отваров.
Запрещенные блюда
К списку запрещенных продуктов относят:
- жирные сорта рыбу и мясо;
- сливочное масло, маргарин, цельное молоко, жирную сметану, творог;
- любые виды алкоголя, крепкий чай, кофе;
- шоколад, сдобу, хлебобулочные изделия из сортов белой муки;
- фаст-фуд, мороженое, яичный желток, чипсы, сухарики;
- острые, кислые, соленые, маринованные, копченые блюда.
Выбирая способ приготовления, предпочтение следует отдать варке, тушению, запеканию. Жарка, копчение и соление недопустимы.
Лечебная физическая культура
Кроме ухода за человеком и правильного питания, многим пациентам назначают специальные физические упражнения. Физкультура помогает скорее привести в тонус мышцы, вернуть способность к самообслуживанию.
Первые упражнения заключаются в том, чтобы больной научился самостоятельно сидеть, затем опускать ноги с кровати, ходить. Эти простые элементы даются большинству больных с большим трудом. Позже нагрузка постепенно увеличивается. Пациент выполняет упражнения, предназначенные для проработки различных групп мышц. Наклоны, махи руками, повороты головы – все эти элементы помогают вернуть нормальную двигательную активность, предотвратить застойные процессы.
В условиях реабилитационных центров для восстановления человека используют такие виды лечения:
- зеркальную терапию;
- лепку;
- рисование;
- собирание пазлов.
Хорошей результативностью отличается терапия, основанная на биоуправлении. Этот метод подразумевает управление пострадавшей рукой или ногой с помощью воображения. Считается, что это помогает оживить участки головного мозга, пострадавшие во время инсульта.
Массаж
После нормализации жизненно важных функций больного можно использовать массаж. Обычно этот период занимает от 5 до 7 суток. После этого пациента рекомендуется переворачивать, аккуратно растирать кожу спины, крестца. Полноценный массаж осуществляют через 1–1,5 месяца.
Как и другие виды лечения, массаж должен выполняться дозированно. В день может осуществляться до трех сеансов по 3–5 минут. Специалист проводит процедуру с использованием такой техники:
- поглаживание кожи поперечными или круговыми движениями;
- растирание пальцев;
- постукивания кулаком или ребром ладони по всей массированной поверхности;
- вибрирующие движения, пощипывания;
- в конце процедуры – поглаживание.
Такие действия помогают исключить атрофию мышечной ткани, наладить кровообращение, предотвратить пролежни.
Психологическое восстановление больного
После перенесения инсульта все пациенты требуют обязательной психологической реабилитации. Действия специалиста при этом должны быть направлены на выработку у больного адекватного отношения к своему здоровью, активацию желания быстрее восстановиться после приступа, возвращение к нормальной общественной жизни.
Программа психологического восстановления для каждого человека разрабатывается в индивидуальном порядке. При этом врач должен учесть степень депрессии, наличие осложнений со стороны психологического здоровья из-за кровоизлияния или ишемии, личные черты характера больного, условия его проживания.
Психолог работает не только с пострадавшим, но и с его близкими. Родные должны четко понимать, что чувствует человек после приступа и как помочь ему. Благоприятная эмоциональна атмосфера, положительное отношение и понимание со стороны родственников помогают пациенту быстрее восстановиться.
Как долго живут люди после инсульта, правила восстановления, важность психологической обстановки и многие другие нюансы описал Сергей Викентьевич Кузнецов. Книга «Жизнь после инсульта» содержит массу ценной информации для самого человека и его близких.
Подводим итоги
Инсульт относится к очень опасным состояниям, нередко ведущим к смерти. Человек, переживший приступ, должен настроиться на длительную и кропотливую работу. Выполнение всех рекомендаций врача, здоровое питание, правильный образ жизни, выполнение посильных физических нагрузок, отказ от вредных привычек и положительный настрой помогут скорее справиться с заболеванием, вернуться к нормальной жизни.


