Слабое дыхание в легких причины
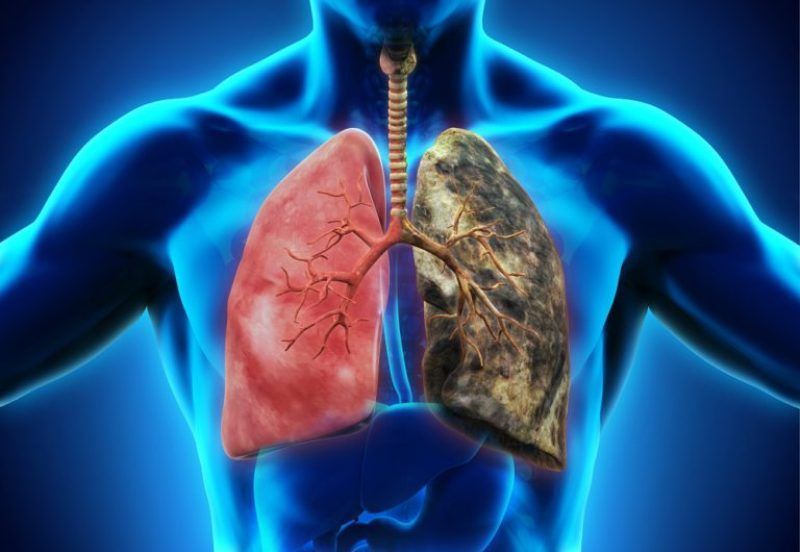
Cлабые легкие
В спокойном состоянии человек в минуту совершает 16-18 вдохов. Дыхание естественный процесс и практически незаметный до тех пор, пока оно не вызывает болезненные ощущения. Одышка, кашель, частые простуды такими симптомами напоминают о себе слабые легкие. Что ослабляет работу «главного природного фильтра» нашего организма?
 Одышка, кашель, частые простуды такими симптомами напоминают о себе слабые легкие.
Одышка, кашель, частые простуды такими симптомами напоминают о себе слабые легкие.
Причины слабой работы легких
Плохая экологическая обстановка
В больших городах наши легкие задыхаются. Воздух, щедро приправленный выхлопными газами, пылью и вредными веществами от предприятий заставляет работать дыхательную систему с двойной нагрузкой. Ведь в кровь кислород должен поступить чистым, теплым, увлажненным.
Уместно вспомнить и профессиональные риски. Если человек регулярно пребывает во вредной среде (на производствах, к примеру) у него высока вероятность развития хронических болезней дыхательных путей. К опасным для легких относят профессии шахтера, строителя, официанта, работающего в накуренных помещениях, продавца бытовой химии, уборщицы и парикмахера (из-за частого контакта с химическими препаратами). Но ещё больший вред наносят организму человека вредные привычки.
Курение
Сигарету неслучайно называют врагом легких номер один. Курение вызывает быстрое привыкание. Смолы, попадая в дыхательную систему, оседают, повреждая легочную ткань, вызывая воспалительные процессы. Как труба в печке, легкие становятся черными. Угарный газ снижает содержание кислорода в крови, что нарушает питание всех органов и тканей. Отсюда болезни, упадок сил.
Впрочем, и те, кто не пробовал сигареты на вкус, но часто бывает в компании любителей подымить, сильно рискуют здоровьем легких. Особенно чувствительны к табачному дыму дети. Родители юных «пассивных курильщиков» , показывая дурной пример, ещё и значительно подрывают здоровье своих чад.
Избыточный вес
Лишние килограммы – не просто эстетический недостаток, но серьезная нагрузка на систему дыхания. Обратимся к анатомии: Скопление жира в области живота приводит к уменьшению движения диафрагмы, легкие сдавливаются, это также ухудшает их кровоснабжение. В таком состоянии дышать свободно вряд ли получится.
Малоподвижный образ жизнь
Метко сказано: движение — это жизнь. При гиподинамии легкие отвыкают перерабатывать нужный объем воздуха, довольствуясь малым, слабеют и становятся более подверженными инфекциям.
Неправильная гигиена жилища
В запыленном, плохо проветриваемом помещении циркулирует загрязненный воздух. Задумайтесь, в запертой комнате человек за ночь (примерно восьмичасовой сон) выдыхает 290 литров углекислого газа. А если в комнате спят двое или трое!
Редкие прогулки в лесу или за городом, слишком сухой воздух (во время отопительного сезона) губительны для дыхательной системы. Слабые легкие особенно чувствительны к перегреву организма и резкому перепаду температур. Если в холодное время года долго находиться в помещении слишком тепло одетым и выйти на улицу, простуды не избежать.
Чем грозит ослабление легких?
Слабые легкие подвержены частым простудным заболеваниям и пневмонии. Практически все курильщики со стажем имеют в своей истории болезни запись «хронический бронхит», мучаются от приступов кашля. Более губительным последствием вредных привычек становится рак легких и эмфизема. У тучных людей чаще возникает одышка. Кислородное голодание влияет и на работу других систем организма. Подтверждено, что работа легких тесно связана с пищеварением.
Обращайте внимание на то, как происходит процесс дыхания у ваших детей. Через рот дышать также неестественно, как и кушать через нос. Проходя носовую полость, воздух очищается и согревается, что не происходит при ротовом вдыхании. Неправильный дыхательный процесс может замедлить умственное развитие ребенка, вызвать рост аденоидов и увеличить риск возникновения простудных заболеваний.
Медики предлагают нехитрый тест для самодиагностики состояния легких: шарики для настольного тенниса положите на стол и подуйте на них на расстоянии вытянутой руки. Если удалось сдуть без труда, значит всё хорошо. Если нет, вспомните про флюорографию (исследование необходимо проходить ежегодно) и обратитесь к пульмонологу. Улучшить состояние дыхательной системы помогут и следующие рекомендации.
Как укрепить легкие?
Для курильщиков совет один: хотите дышать полной грудью — бросайте курить! Главное действовать решительно и не отступать. По наблюдениям врачей — самый сложный период первые четыре недели. На восстановление организма в среднем уходит год. В результате – улучшается обоняние, более тонко чувствуется вкус еды, кашель и одышка исчезают. В общем, есть за что бороться.
Дыхательные упражнения считаются одним из лучших средств укрепления слабых легких. Разработаны целые комплексы, но начать можно с элементарных упражнений. Главное, делать гимнастику для дыхания регулярно.
Для начала освойте диафрагмальное дыхание. Оно дано нам от природы. При вдохе диафрагма опускается, живот немного выпячивается, а при выдохе поднимаясь вверх, сокращает мышцы брюшного пресса. Многие же делают все с точностью наоборот, задействуя грудь. Вернитесь к истокам, научитесь правильному дыханию.
Упражнение выполняйте утром и вечером: лягте на спину, ноги согните, руки на животе или вдоль тела (тогда на живот положите книгу для контроля). Сделав выдох, вдохните через нос, выпячивая при этом живот. Втяните его, выдыхая. Грудная клетка при этом неподвижна.
Полезно надувать воздушный шарик. Такое детское развлечение прекрасно тренирует легкие.
Научитесь удлинять выдох: вдохнув, начинайте выдыхать, произнося звук «ж» , «с» ,« з», пока воздух полностью не выйдет из легких.
Освойте упражнение по задержке дыхания: делаете полный вдох, затем — выдох и — задерживаете дыхание. При первых позывах начинаем дышать.
Проявите заботу о своем здоровье: чаще гуляйте в парке, совершайте поездки в лес и больше двигайтесь. Физическая нагрузка способствует полноценной работе диафрагмы. Ходьба, плавание, велосипедные прогулки укрепляют как дыхательную систему, так и весь организм.
Следите за весом (когда уходят лишние килограммы, исчезает излишнее давление на диафрагму). Питайтесь пищей богатой витаминами (особенно аскорбиновой кислотой), включите в рацион отруби, в которых много магния. Он благотворно влияет на гладкую мускулатуру бронхов. Для легких полезна красная рыба.
Тонизирует дыхательную систему баня. Но пар не должен быть слишком (обжигающе) горячим. Людям со слабыми легкими не рекомендуется из парной нырять в ледяной бассейн.
В квартире чаще делайте влажную уборку и следите за тем, чтобы воздух не был слишком сухим. Когда батареи горячие, на радиатор можно положить влажную ткань, а лучше использовать увлажнитель. И обеспечьте приток кислорода в помещение. Проветривайте ежедневно!
Слабое дыхание в легких причины
Болезни лёгких развиваются на фоне проникновения в организм патогенных микробов, часто причиной является курение и алкоголизм, плохая экология, вредные условия производства. Большинство заболеваний имеют выраженную клиническую картину, требует незамедлительного лечения, в противном случае в тканях начинают происходить необратимые процессы, что чревато тяжёлыми осложнениями, летальным исходом.
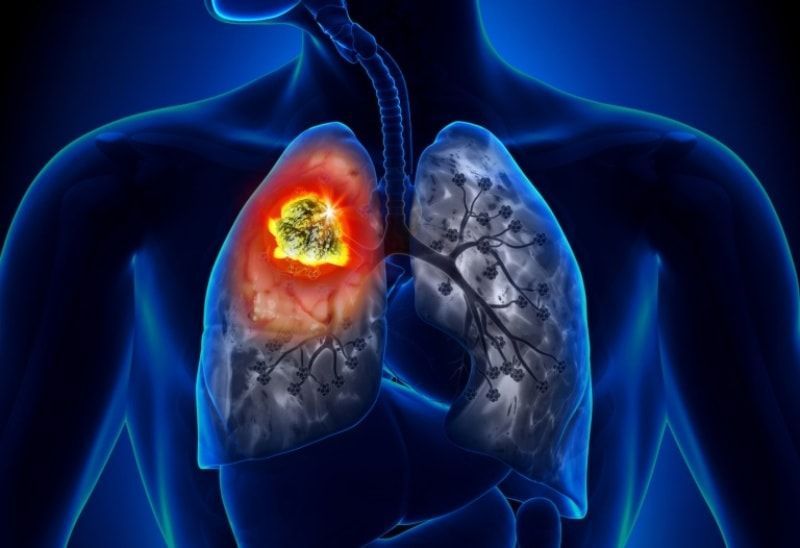
Болезни лёгких требуют незамедлительного лечения
Классификация и список заболеваний лёгких
Болезни лёгких классифицируют в зависимости от локализации воспалительного, разрушительного процесса – патологи могут затрагивать сосуды, ткани, распространятся на все органы дыхания. Рестриктивными называют заболевания, при которых человеку сложно сделать полноценный вдох, обструктивными – полноценный выдох.
По степени поражения лёгочные болезни бывают локальными и диффузными, все заболевания органов дыхания имеют острую и хроническую форму, пульмонологические патологии делят на врождённые и приобретённые.
Общие признаки бронхолёгочных заболеваний:
- Одышка возникает не только во время физических нагрузок, но и в состоянии покоя, на фоне стресса, подобный симптом возникает и при сердечных заболеваниях.
- Кашель – основной симптом патологий дыхательных путей, может быть сухим или влажным, лающим, приступообразным, в мокроте часто присутствует много слизи, вкрапления гноя иди крови.
- Ощущение тяжести в грудной клетке, боль при вдохе или выдохе.
- Свисты, хрипы при дыхании.
- Повышение температуры, слабость, общее недомогание, снижение аппетита.
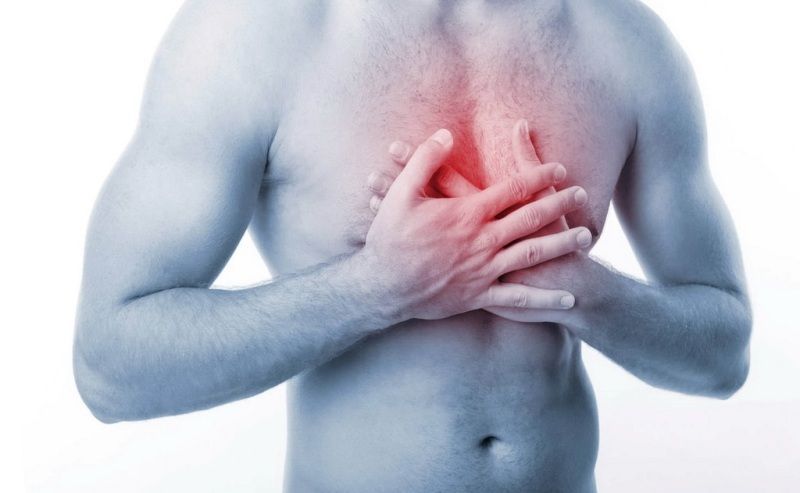
Чувство тяжести в грудной клетке говорит о болезни легких
Патологии, которые оказывают влияние на дыхательные пути
Эти заболевания имеют выраженную клиническую картину, тяжело поддаются лечению.
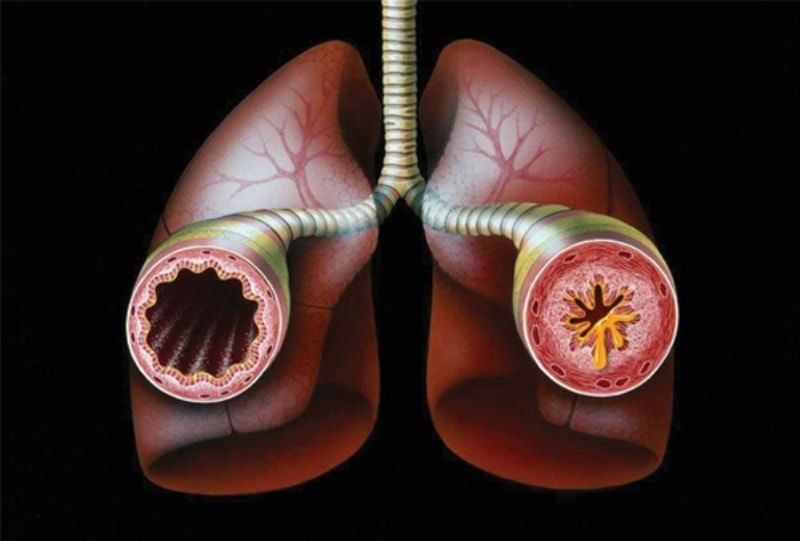
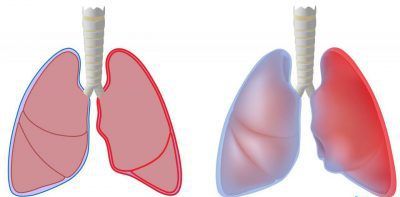
Хроническая обструктивная болезнь лёгких – прогрессирующее заболевание, при котором происходят структурные изменения в сосудах и тканях органа. Чаще всего диагностируют у мужчин после 40 лет, заядлых курильщиков, патология может стать причиной инвалидности или летального исхода. Код по МКБ-10 – J44.
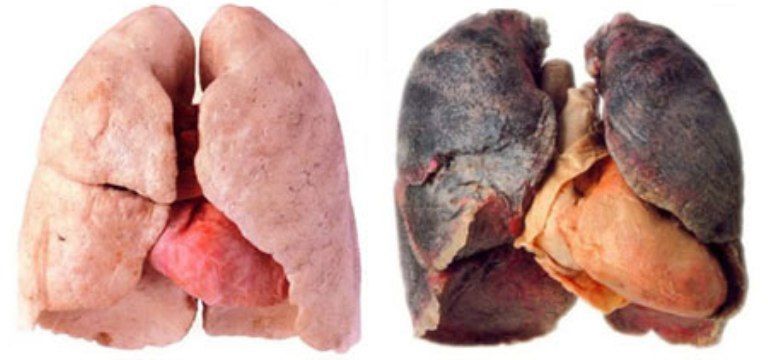
Здоровые легки и легкие с ХОБЛ
Симптомы:
- хронический влажный кашель с большим количеством мокроты;
- сильная отдышка;
- при выдохе уменьшается объём воздуха;
- на поздних стадиях развивается лёгочное сердце, острая дыхательная недостаточность.
Причины развития ХОБЛ – курение, ОРВИ, патологии бронхов, вредные условия производства, загрязнённый воздух, генетический фактор.
Эмфизема
Относится к разновидностям ХОБЛ, часто развивается у женщин на фоне гормонального дисбаланса. Код по МКБ-10– J43.9.
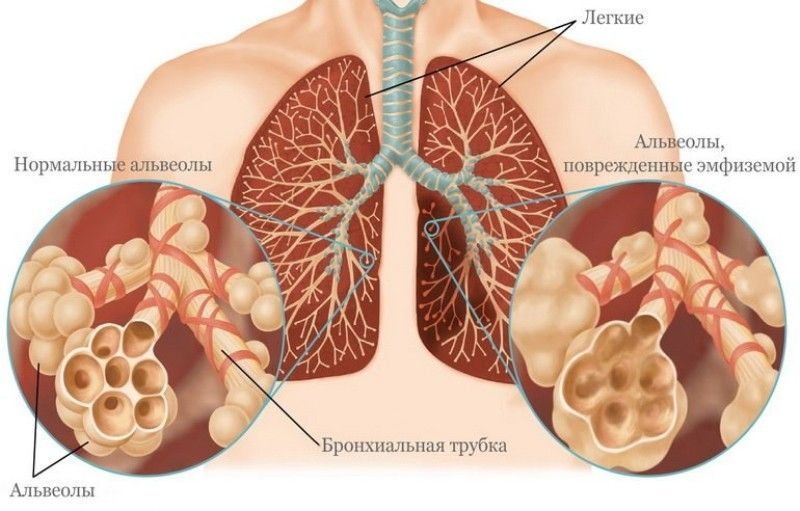
Эмфизема чаще всего развивается у женщин
Симптомы:
- цианоз – ногтевые пластины, кончик носа и мочки ушей приобретают синий оттенок;
- одышка с затруднённым выдохом;
- заметное напряжение мышц диафрагмы при вдохе;
- набухание вен на шее;
- снижение веса;
- боль в области правого подреберья, которая возникает при увеличении печени.
Особенность – во время кашля лицо человека становится розовым, во время приступа выделяется незначительное количество слизи. По мере развития заболевания меняется внешний вид пациента – шея становится короче, сильно выпирают надключичные ямки, грудная клетка округляется, живот обвисает.
Асфиксия
Патология возникает на фоне повреждения органов дыхания, травм грудной клетки, сопровождается нарастающим удушьем. Код по МКБ-10 – T71.
Симптомы:
- на начальном этапе – учащённое поверхностное дыхание, повышение артериальных показателей, сердцебиение, паника, головокружение;
- затем частота дыхания уменьшается, выдох становится глубоким, давление снижается;
- постепенно артериальные показатели снижаются до критических отметок, дыхание слабое, часто пропадает, человек теряет сознание, может впасть в кому, развивается отёк лёгких и мозга.
Спровоцировать приступ удушья может скопление в дыхательных путях крови, мокроты, рвотных масс, удушение, приступ аллергии или астмы, ожог гортани.
Средняя продолжительность приступа асфиксии – 3–7 минут, после чего наступает летальный исход.
Острый бронхит
Вирусное, грибковое, бактериальное заболевание, часто переходит в хроническую форму, особенно у детей, беременных, людей преклонного возраста. Код по МКБ-10 – J20.
Симптомы:
- непродуктивный кашель – появляется на начальном этапе развития заболевания;
- влажный кашель – признак второй стадии развития болезни, слизь прозрачная или жёлто-зелёного цвета;
- повышение температуры до 38 и более градусов;
- повышенное потоотделение, слабость;
- одышка, хрипы.
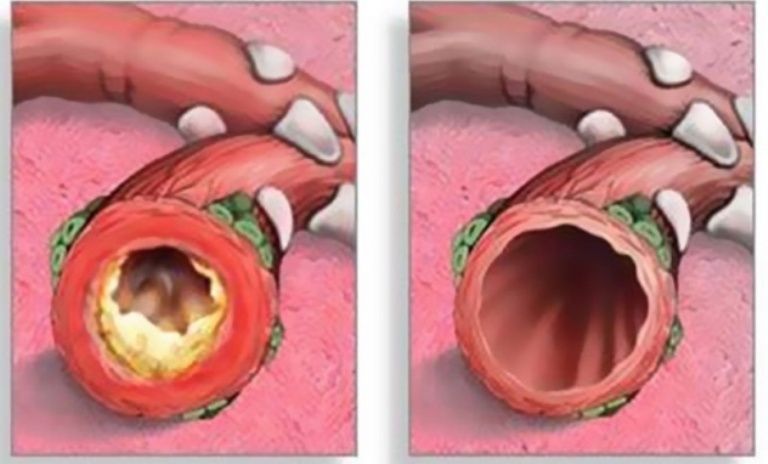
Бронхит часто переходит в хроническую форму
Спровоцировать развитие заболевания способно:
- вдыхание грязного, холодного, влажного воздуха;
- грипп;
- кокки;
- курение;
- авитаминоз;
- переохлаждение.
Саркоидоз
Редкое системное заболевание, которое поражает различные органы, часто затрагивает лёгкие и бронхи, диагностируют у людей до 40 лет, чаще у женщин. Характеризуется скоплением воспалительных клеток, которые называются гранулёмами. Код по МКБ-10 – D86.
Симптомы:
- сильная усталость сразу после пробуждения, вялость;
- снижение аппетита, резкое похудение;
- повышение температуры до субфебрильных отметок;
- непродуктивный кашель;
- боль в мышцах и суставах;
- одышка.
Болезни, при которых происходит поражение альвеол
Альвеолы – небольшие пузырьки в лёгких, которые отвечают за газообмен в организме.
Пневмония
Воспаление лёгких – одна из наиболее распространённых патологий органов дыхания, часто развивается как осложнение гриппа, бронхита. Код по МКБ-10 – J12–J18.
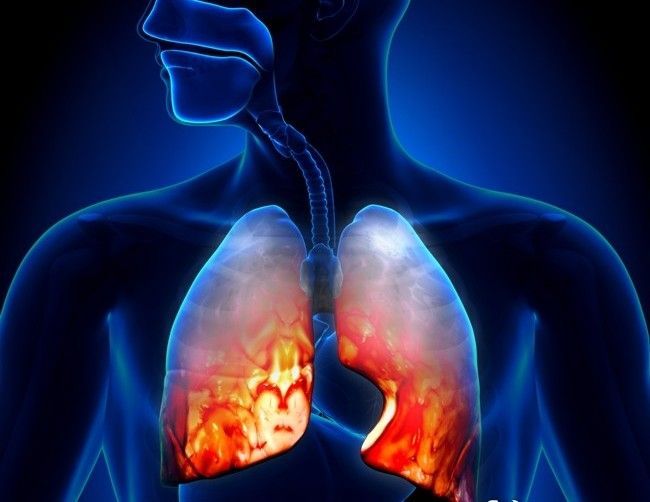
Пневмония — наиболее распространенное заболевание легких
Симптомы патологии зависят от её вида, но существуют общие признаки, которые возникают на начальном этапе развития болезни:
- повышение температуры, озноб, лихорадочные состояния, насморк;
- сильный кашель – на начальном этапе сухой и навязчивый, затем становится влажным, выделяется мокрота зелёно-жёлтого цвета с примесями гноя;
- одышка;
- слабость;
- боль в груди при глубоком вдохе;
- цефалгия.
Туберкулёз
Смертельное заболевание, при котором полностью разрушаются ткани лёгкого, открытая форма передаётся воздушно-капельным путём, заразиться можно и при употреблении сырого молока, возбудитель болезни – туберкулёзная палочка. Код по МКБ-10 – A15–A19.
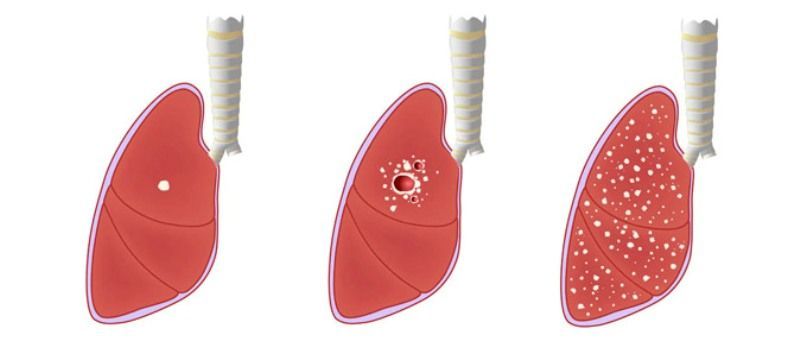
Туберкулёз это очень опасное заболевание
Признаки:
- кашель с мокротой, который продолжается более трёх недель;
- наличие крови в слизи;
- длительное повышение температуры до субфебрильных отметок;
- боль в груди;
- потливость по ночам;
- слабость, снижение веса.
Туберкулёз часто диагностируют у людей с ослабленным иммунитетом, спровоцировать развитие болезни может дефицит белковой пищи, сахарный диабет, беременность, злоупотребление алкоголем.
Отёк лёгкого
Заболевание развивается при проникновении в лёгкие интерстициальной жидкости из кровеносных сосудов, сопровождается воспалением и отёчностью гортани. Код по МКБ-10 – J81.
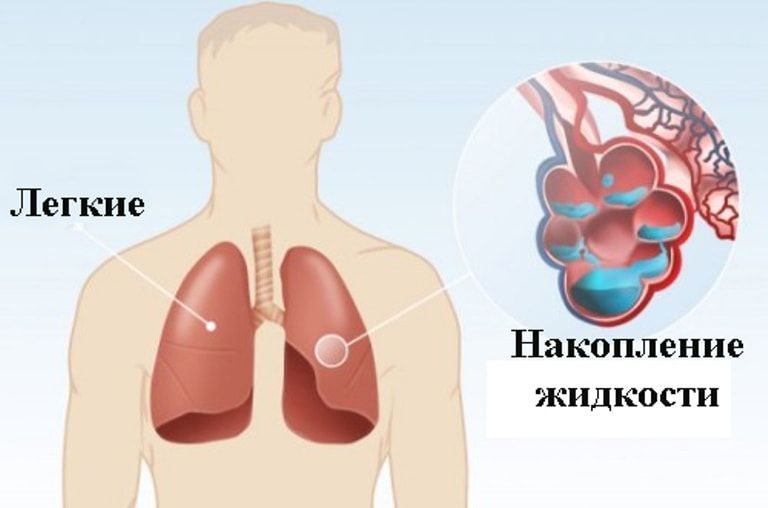
При отеке в легких скапливается жидкость
Причины скопления жидкость в лёгких:
- острая сердечная недостаточность;
- беременность;
- цирроз;
- голодание;
- инфекционные заболевания;
- интенсивные физические нагрузки, подъём на большую высоту;
- аллергия;
- травмы грудины, наличие инородного тела в лёгких;
- спровоцировать отёк может быстрое введение большого количества физраствора, заменителей крови.
На начальном этапе появляется одышка, сухой кашель, повышенное потоотделение, учащается сердечный ритм. При прогрессировании заболевания при кашле начинает выделяться пенистая мокрота розового цвета, дыхание становится хрипящим, набухают вены на шее, конечности становятся холодными, человек страдает от удушья, теряет сознание.
Рак лёгких
Карцинома – сложное заболевание, на последних стадиях развития считается неизлечимым. Основная опасность болезни – на ранних этапах развития протекает бессимптомно, поэтому люди обращаются к врачу уже с запущенными формами рака, когда наблюдается полное или частичное усыхание лёгкого, разложение тканей. Код по МКБ-10 – C33–C34.
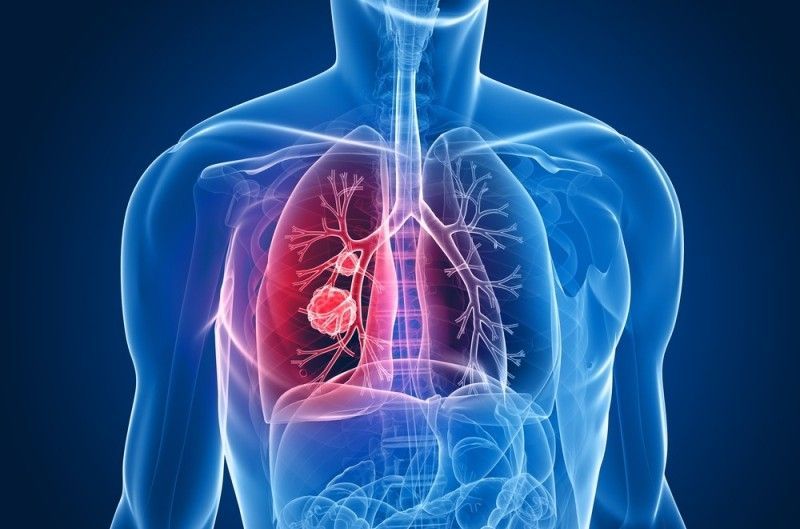
Рак лёгких часто протекает без симптомов
Симптомы:
- кашель – в мокроте присутствуют сгустки крови, гной, слизь;
- одышка;
- боль в груди;
- расширение вен в верхней части грудной клетки, яремной вены;
- отёчность лица, шеи, ног;
- цианоз;
- частые приступы аритмии;
- резкое снижение веса;
- усталость;
- необъяснимое повышение температуры.
Основная причина развития рака – активное и пассивное курение, работа на вредных производствах.
Заболевания, которые влияют на плевру и грудную клетку
Плевра – внешняя оболочка лёгких, похожа на небольшой мешочек, некоторые серьёзные заболевания развиваются при её повреждении, часто органа просто сворачивается, человек не может дышать.
Плеврит
Воспалительный процесс возникает на фоне травм или проникновения в органы дыхания патогенных микроорганизмов. Заболевание сопровождается одышкой, болью в грудной области, сухим кашлем средней интенсивности. Код по МКБ-10 – R09.1, J90.
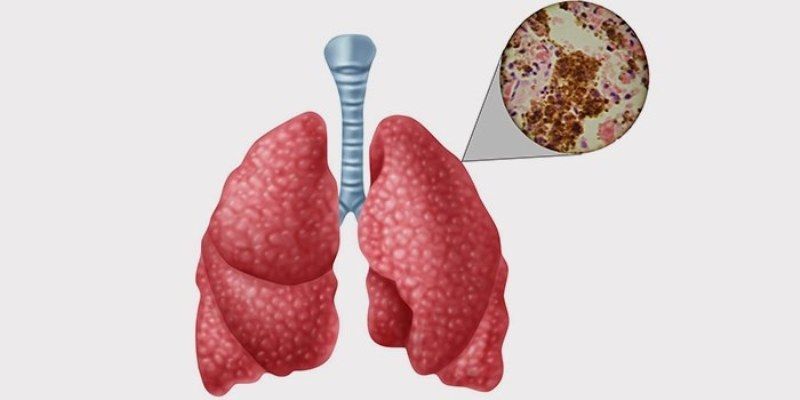
При плеврите легкие поражаются вредными микроорганизмами
Причины развития заболевания:
- заражение различными кокками;
- грибковые инфекции;
- вирусы и паразиты;
- туберкулёз;
- оперативные вмешательства на органах грудной клетки;
- сифилис;
- травмы грудины;
- заболевания поджелудочной железы.
Факторами риска для развития плеврита является диабет, алкоголизм, ревматоидный артрит, хронические болезни органов пищеварительной системы, в частности, загиб толстой кишки.
Пневмоторакс
В плевральную область проникает воздух, что может стать причиной коллапса, требуется незамедлительная врачебная помощь. Код по МКБ-10 – J93.
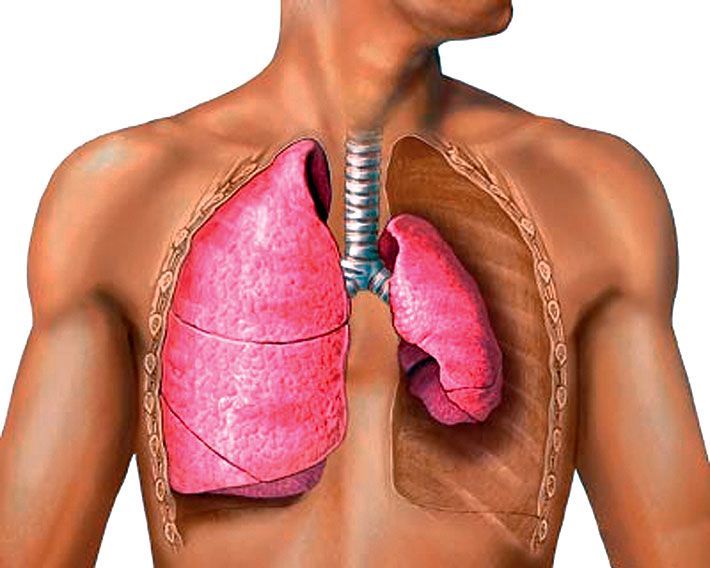
Пневмоторакс требует быстрого вмешательства
Симптомы:
- частое поверхностное дыхание;
- холодный липкий пот;
- приступы непродуктивного кашля;
- кожа приобретает синий оттенок;
- ритм сердца учащается, давление снижается;
- страх смерти.
Спонтанный пневмоторакс диагностируют у высоких мужчин, курильщиков, при резком перепаде давления. Вторичная форма заболевания развивается при длительных болезнях органов дыхания, раке, на фоне травм соединительной ткани лёгких, ревматоидного артрита, склеродермии.
Лёгочная гипертензия – специфический синдром обструктивного бронхита, фиброза, развивается чаще у людей преклонного возраста, характеризуется повышением давления в сосудах, которые питают органы дыхания.
Гнойные заболевания
Инфекции поражают значительную часть лёгких, что становится причиной развития тяжёлых осложнений.
Абсцесс лёгкого
Воспалительный процесс, при котором в лёгких образуется полость с гнойным содержимым, заболевание тяжело подаётся диагностированию. Код по МКБ-10 – J85.
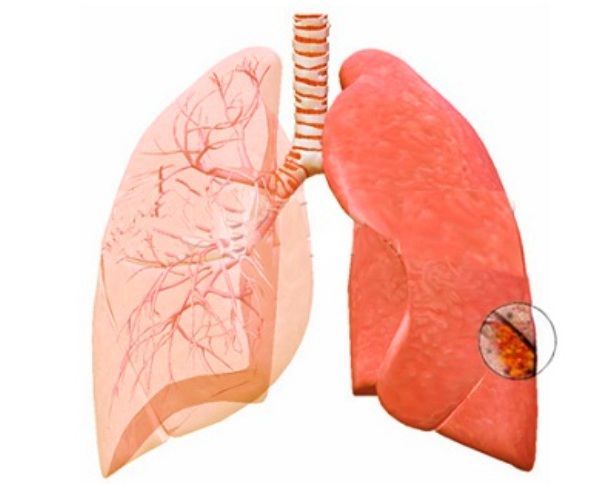
Абсцесс — гнойное образование в легких
Причины:
- недостаточная гигиена ротовой полости;
- алкогольная, наркотическая зависимость;
- эпилепсия;
- пневмония, хронический бронхит, синусит, ангина, карцинома;
- рефлюксная болезнь;
- длительный приём гормональных и противоопухолевых препаратов;
- диабет, сердечно-сосудистые патологии;
- ранения грудной клетки.
При острой форме абсцесса клиническая картина проявляется ярко – интенсивная боль в груди, чаще всего с одной стороны, затяжные приступы влажного кашля, в мокроте присутствует кровь и слизь. При переходе болезни в хроническую стадию наступает истощение, слабость, хроническая усталость.
Гангрена лёгкого
Смертельное заболевание – на фоне гнилостного процесса происходит распад лёгочной ткани, процесс быстро распространяется по всему организму, патологию чаще диагностируют у мужчин. Код по МКБ-10 – J85.
Гангрена лёгкого — разложение легочной ткани
Симптомы:
- болезнь развивается быстро, наблюдается стремительное ухудшение самочувствия;
- боль в грудине при глубоком вдохе;
- резкое повышение температуры до критических отметок;
- сильный кашель с большим количеством пенистой мокроты – выделения имеют зловонный запах, в них присутствуют коричневые прожилки крови и гноя;
- удушье;
- повышенное потоотделение;
- учащение сердечного ритма;
- кожа становится бледной.
Единственная причина развития гангрены – поражение лёгочной ткани различными патогенными микроорганизмами.
Наследственные заболевания
Болезни дыхательной системы часто передаются по наследству, диагностируют их у детей сразу после рождения, или в течение первых трёх лет жизни.
Перечень наследственных болезней:
- Бронхиальная астма – развивается на фоне неврологических патологий, аллергии. Сопровождается частыми сильными приступами, при которых невозможно полноценно вдохнуть, одышкой.
- Муковисцидоз – болезнь сопровождается чрезмерным скоплением слизи в лёгких, поражает железы эндокринной системы, негативно влияет работу многих внутренних органов. На его фоне развивается бронхоэктатическая болезнь, для которой характерен постоянный кашель с выделением густой гнойной мокроты, одышка и хрипы.
- Первичная дискинезия – врождённый гнойный бронхит.
Многие пороки развития лёгких можно увидеть во время УЗИ при беременности, провести внутриутробное лечение.
Бронхиальная астма передается по наследству
К какому врачу обратиться?
При появлении симптомов лёгочного заболевания необходимо посетить терапевта или педиатра. После прослушивания, предварительной диагностики врач даст направление к пульмонологу. В некоторых случаях может потребоваться консультация онколога, хирурга.
Причиной развития проблем с органами дыхания могут быть глисты и простейшие, поэтому дополнительно необходимо посетить паразитолога.
Диагностика лёгочных заболеваний
Первичный диагноз врач может поставить после внешнего осмотра, в ходе которого проводят пальпацию, перкуссию, прослушивают звуки органов дыхания при помощи стетоскопа. Чтобы распознать истинную причину развития болезни, необходимо провести лабораторные и инструментальные исследования.
Основные методы диагностики:
- общий анализ крови и мочи;
- исследование мокроты на предмет выявления скрытых примесей, патогенных микроорганизмов;
- иммунологическое исследование;
- ЭКГ – позволяет определить, как лёгочное заболевание влияет на работу сердца;
- бронхоскопия;
- рентген органов грудной клетки;
- флюорография;
- КТ, МРТ – позволяет увидеть изменения в структуре тканей;
- спирометрия – при помощи специального аппарата замеряют объём вдыхаемого и выдыхаемого воздуха, скорость вдоха;
- зондирование – метод необходим для изучения дыхательной механики;
- хирургические способы – торакотомия, торакоскопия.
Рентген грудной клетки помогает увидеть состояние легких
Лечение болезней лёгких
На основании полученных результатов диагностики специалист составляет схему лечения, но в любом случае в терапии используют комплексный подход, который направлен на устранение причин и симптомов заболевания. Чаще всего врачи назначают лекарства в виде таблеток, суспензий и сиропов, тяжёлым пациентам препараты вводят инъекционным методом.
Группы лекарственных препаратов:
- антибиотики пенициллиновой, макролидной, цефалоспориновой группы – Цефотаксим, Азитромицин, Ампициллин;
- противовирусные препараты – Ремантадин, Изопринозин;
- противогрибковые средства – Низорал, Амфоглюкамин;
- противовоспалительные средства – Индометацин, Кеторолак;
- лекарства для устранения сухого кашля – Глаувент;
- муколитики – Глицирам, Бронхолитин, для лечения детских заболеваний наиболее эффективным считается Карбоцистеин;
- бронхорасширяющие препараты для устранения спазма бронхов – Эуфиллин, Сальбутамол;
- противоастматические препараты – Атма, Солутан;
- жаропонижающие препараты – Ибупрофен, Парацетамол.

Атма — средство для борьбы с астмой
Дополнительно назначают витаминные комплексы, иммуностимуляторы, физиотерапию, средства народной медицины. При сложных и запущенных формах заболевания требуется оперативное вмешательство.
Возможные осложнения
Без надлежащего лечения патологии органов дыхания переходят в хроническую форму, что чревато постоянными рецидивами при малейшем переохлаждении.
Чем опасны болезни лёгких:
- асфиксия;
- на фоне сужения просвета дыхательных путей развивается гипоксия, все внутренние органы страдают от недостатка кислорода, что негативно сказывается на их работе;
- острый приступ астмы может закончиться летальным исходом;
- развиваются серьёзные сердечные заболевания.

Острый приступ астмы смертельно опасен
Пневмония занимает второе место среди болезней, которые заканчиваются летальным исходом – это происходит из-за того, что большинство людей игнорируют симптомы заболевания. На начальном этапе болезнь можно легко вылечить за 2–3 недели.
Профилактика лёгочных болезней
Чтобы снизить риск развития заболеваний органов дыхания и их осложнений, необходимо укреплять иммунную систему, вести здоровый образ жизни, при появлении первых тревожных признаков следует обратиться к специалисту.
Как избежать проблем с лёгкими и бронхами:
- отказаться от пагубных пристрастий;
- избегать переохлаждения;
- больше времени проводить на свежем воздухе;
- поддерживать оптимальные показатели температуры и влажности в помещении, регулярно делать влажную уборку;
- заниматься спортом, принимать контрастный душ, высыпаться, избегать стрессов;
- употреблять здоровую и полезную пищу, соблюдать питьевой режим;
- каждый год проходить обследование, делать рентген лёгких или флюорографию.

Прогулки на свежем воздухе полезны для здоровья
Благотворно влияет на органы дыхание морской и хвойный воздух, поэтому ежегодно необходимо отдыхать в лесу или на побережье моря. В период эпидемий простуд принимать противовирусные препараты для профилактики, избегать людных мест, ограничить контакты с больными людьми.
Заболевания лёгких могут стать причиной летального исхода, своевременная диагностика, регулярный профилактический осмотр помогут избежать болезни, или начать лечение на начальном этапе развития патологии.
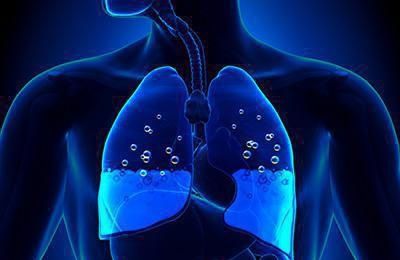
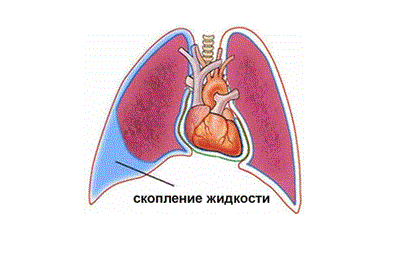
Избыток жидкости в легких
Скапливание жидкости в легочных тканях, или отек легких, – это серьезное заболевание, требующее медицинского вмешательства и длительного лечения. Скорость развития болезни зависит от причин и иммунной системы организма.
Иногда, прежде чем появятся первые симптомы, может пройти несколько недель. Острый же отек развивается всего за несколько часов.
Причинами заболевания могут быть не только легочные болезни, но и патологии других органов. Прежде чем назначить лечение, врачу необходимо определить причины и симптомы жидкости в легких.
Симптомы и причины патологии
Когда скапливается жидкость в легочных тканях, появляются симптомы, которые нельзя оставлять без внимания. Самый первый признак, возникающий при скоплении жидкости в легочных тканях, – это болезненные ощущения в боках и под ребрами, далее возникает одышка. Эти симптомы могут возникнуть в любой момент, даже в спокойном состоянии, без физических нагрузок.
При дальнейшем развитии заболевания может появиться кашель, сначала незначительный, который можно списать на простуду. Со временем при откашливании начинает отходить слизь.
Одновременно с этими процессами развивается тахикардия, нервное истощение, часто возникают головные боли. Жидкость в легких провоцирует кислородное голодание, вследствие этого наблюдается бледность и посинение кожных покровов.
 К второстепенным симптомам относятся:
К второстепенным симптомам относятся:
- Часто возникающая икота.
- Резкие боли в области живота.
- Вздутие кишечника.
- Напряженность мышц брюшного пресса.
- Непривычные ощущения при глотании.
Чем больше появляется жидкости в легких, тем сильнее становятся симптомы, от чего общее самочувствие больного становится все хуже. Легочный отек – достаточно серьезное заболевание и при наличии этих симптомов, необходимо обратиться к специалисту. Развитие болезни может спровоцировать необратимые последствия для здоровья, и даже привести к летальному исходу.
Почему же образуется вода в легких? Жидкость в легких скапливается всегда вследствие каких-либо причин, и никогда не развивается как самостоятельное заболевание. Чаще всего эта болезнь возникает как последствие бактериальных и вирусных заболеваний легких или при травмах грудной клетки.
Спровоцировать скопление жидкости в легких могут следующие процессы:
- Воспалительные и инфекционные процессы в легких: пневмония, плеврит, туберкулез.
- Злокачественные образования в дыхательных путях.
 Заболевания сердечно-сосудистой системы: повышенное давление, врожденные пороки сердца, слабое сердцебиение.
Заболевания сердечно-сосудистой системы: повышенное давление, врожденные пороки сердца, слабое сердцебиение.- Черепно-мозговые травмы, операции на головном мозге.
- Почечная и печеночная недостаточность.
- Цирроз печени.
- Системные заболевания: ревматоидный артрит, системная красная волчанка, склеродермия.
- Тромбоэмболия легочных артерий.
- Сильная интоксикация лекарственными и наркотическими препаратами.
Для определения причин, из-за которых может собираться жидкость в легких, назначают обследования для определения уровня воды и степени заболевания.
Диагностика и лечение
Что делать, когда возникают симптомы лишней жидкости в легочных тканях? Конечно же, обратиться к врачу: к терапевту или пульмонологу, который назначит ряд необходимых обследований. Определить скопление жидкости в легких очень просто, достаточно сделать рентгенографию грудной клетки. После подтверждения диагноза необходимо пройти ультразвуковое исследование, чтобы определить количество воды в легких.
В обязательно порядке берут анализы: кровь на общий анализ и на свертываемость. Когда причина остается неизвестной назначают ряд дополнительных обследований:
 Биохимический анализ крови.
Биохимический анализ крови.- Печеночные пробы.
- Проверка давления легочной артерии.
- Диагностика сердечно-сосудистой системы.
- Выявление системных заболеваний: С-реактивный белок, ревматоидный фактор.
- УЗИ внутренних органов.
- МРТ, КТ.
Как вывести жидкость из легких?
При резком развитии заболевания пациента подключают к аппарату искусственной вентиляции и проводят обследования, для выяснения причин. После осмотра пациента и проведения необходимых исследований, врач определяет, как убрать жидкость из легких.
 Лечение заболеваний, сопровождаемых накоплением жидкости в легких, зависит от тяжести заболевания и причин его возникновения. В некоторых случаях возможно лечение на дому, но чаще всего, чтобы удалить воду из легких, необходимо лечь в стационар, где будет назначена комплексная терапия.
Лечение заболеваний, сопровождаемых накоплением жидкости в легких, зависит от тяжести заболевания и причин его возникновения. В некоторых случаях возможно лечение на дому, но чаще всего, чтобы удалить воду из легких, необходимо лечь в стационар, где будет назначена комплексная терапия.
Основной целью лечения является выведение воды, расслабление мускулатуры и снятие воспаления в легочных тканях. В большинстве случаев, лечить необходимо не сами легкие, а другие органы и системы организма. Когда причина будет устранена, уровень жидкости в легочных тканях придет в норму.
Медикаментозное лечение
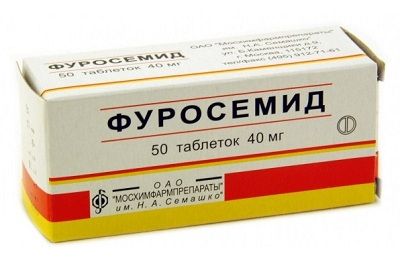
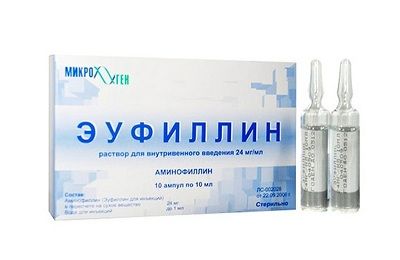
При заболевании, спровоцированном нарушениями в работе сердца, назначают мочегонные (Фуросемид), бронхолитические (Эуфиллин) и сердечные препараты (Нитроглицерин, Валидол). Мочегонные средства способствуют выводу лишней жидкости из всего организма, в том числе и из легких.
Бронхолитики снимают спазмы и уменьшают нагрузку на дыхательную мускулатуру. Такими же свойствами обладают анальгетики, например, Морфин.

Если в легкие вода попала в результате интоксикации и инфекционных заболеваний, необходим прием антибактериальных средств и препаратов, выводящих из организма токсины и продукты распада болезнетворных микроорганизмов. Для профилактики застоя крови в легочных венах назначают Нитроглицерин, также способствующий снятию нагрузки на сердечные мышцы.
В качестве дополнительной терапии назначают прием ноотропных препаратов для профилактики и лечения гипоксии, вызванной недостатком кислорода. В некоторых случаях используют газовые ингаляции, чтобы повысить уровень кислорода, поступающего в кровь.
Для лечения и профилактики отека, после травмы грудной клетки, назначают обезболивающие препараты, физиопроцедуры, проводят дренирование грудной полости.
Если вода в легкие начинает попадать вследствие цирроза печени, необходима экстренная терапия диуретическими средствами и препаратами, снижающими уровень натрия в крови. При тяжелой форме цирроза требуется пересадка печени, иначе отек легких даже во время лечения будет постоянно рецидивировать.
 При тяжелых патологиях жидкость обнаруживается не только в легких, но и в плевральной полости. Даже незначительный уровень воды, отходящий от нормы, требует немедленного вмешательства. При плеврите необходимо откачивать экссудат с помощью специального катетера.
При тяжелых патологиях жидкость обнаруживается не только в легких, но и в плевральной полости. Даже незначительный уровень воды, отходящий от нормы, требует немедленного вмешательства. При плеврите необходимо откачивать экссудат с помощью специального катетера.
Плевроцентез – откачка избыточной жидкости из плевральной полости. Процедура проводится под местной анестезией и не занимает много времени. После проведения плевроцентеза нет гарантий, что жидкость больше не будет скапливаться. В некоторых случаях применяют плевродез – выкачка воды и наполнение полости лекарственными препаратами, препятствующими рецидивам заболевания. Во время этих процедур берут собравшийся экссудат для гистологии, когда причинами отека являются злокачественные и доброкачественные образования.
Нетрадиционная медицина
Когда в легких диагностируется избыток жидкости, возможно лечение народными средствами, но только после консультации с лечащим врачом. В нетрадиционной медицине для снятия отека легких используют рецепты, действие которых основано на выведение воды из организма, общем укреплении улучшении кровоснабжения в организме.
-
Отвар, выводящий жидкость и слизь из легких: стакан зерен овса кипятить на медленном огне 30 минут в полулитре молока и процедить. Проваренные зерна перетереть через сито и смешать с молоком. Выпивать трижды в день перед едой.
Вывести лишнюю жидкость поможет льняной чай: две столовых ложки семян довести до кипения в двух стаканах воды.
 Этот напиток пить не менее шести раз в день по половине стакана. Наилучший результат даст употребление чая на голодный желудок.
Этот напиток пить не менее шести раз в день по половине стакана. Наилучший результат даст употребление чая на голодный желудок.
Во время лечения необходимо включить в рацион брусничный отвар, клюквенный морс, зеленый чай. Эти напитки помогают выводиться лишней жидкости из организма. Таким же действием обладают малиновый, свекольный и хлебный квас и свежие соки из моркови, рябины, смородины и сливы.
 Растительные отвары следует принимать с осторожностью, особенно людям с аллергией в анамнезе. Стоит помнить, что аллергия может появляться резко из-за слабой сопротивляемости организма во время болезни.
Растительные отвары следует принимать с осторожностью, особенно людям с аллергией в анамнезе. Стоит помнить, что аллергия может появляться резко из-за слабой сопротивляемости организма во время болезни.
Народные средства используют только в качестве вспомогательной терапии, для облегчения состояния и ускорения выздоровления. Основным лечением должен быть прием лекарственных средств, ингаляции и физиопроцедуры.



