Тромбоз верхней брыжеечной вены
Какие симптомы тромбоза мезентериальных сосудов (мезотромбоз брыжеечной артерии) кишечника
Мезентериальный тромбоз — это сосудистая патология, при которой происходит частичная или полная закупорка артерий, питающих кишечник. Эти сосуды называются мезентериальными. В большинстве случаев поражается верхняя брыжеечная артерия, реже — нижняя брыжеечная. Острая окклюзия требует неотложной помощи и при отсутствии лечения приводит к грозным осложнениям (интоксикации, перитониту, некрозу тканей и кишечной непроходимости). Болеют преимущественно мужчины старше 50 лет.
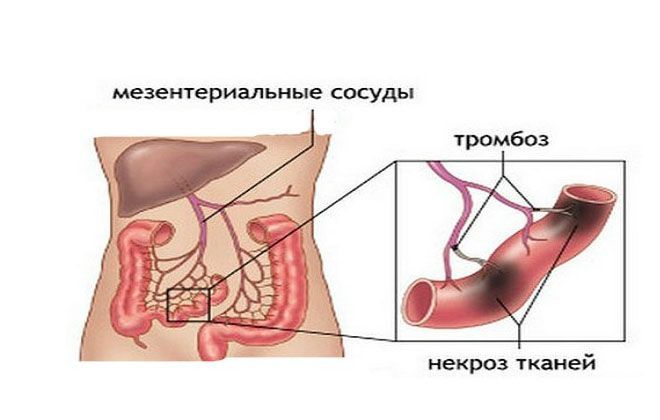
Причины развития
Опытные специалисты знают причины тромбоза кишечника, что это такое и каковы возможные последствия. В основе развития данной патологии лежит уменьшение просвета сосуда за счет образования тромба (сгустка крови). Для развития тромбоза необходимы следующие условия:
- Повреждение сосудистой стенки. Артерии кишки внутри выстланы эндотелием. При нарушении его целостности могут скапливаться фибрин и другие вещества, способствующие закупорке сосудов.
- Снижение скорости кровотока.
- Повышение свертываемости крови.
Образование тромба — сложный процесс. Вначале наблюдается усиленная агрегация (склеивание) тромбоцитов. Они накаливаются в зонах с поврежденным эндотелием. Затем образуется фибрин, который уплотняется. К тромбоцитам присоединяются другие клетки крови (эритроциты, лейкоциты) и белки плазмы крови. Образуется сгусток крови, который первое время является нестабильным.
Факторы риска развития тромбоза кишечника и причины возникновения этой патологии знают не все. Развитию заболевания способствуют:
- Поражение мезентериальных артерий атеросклеротическими бляшками. Эта патология обусловлена повышением в крови липопротеидов низкой плотности. Формирующиеся бляшки повреждают внутреннюю оболочку сосудов, что облегчает процесс образования сгустков крови.
- Васкулиты (воспалительные заболевания сосудов).
- Гипертоническая болезнь. Высокое давление (более 139/89 мм.рт.ст.) способствует более быстрому износу сосудов и их повреждению.
- Врожденные и приобретенные сердечные пороки.
- Перенесенный инфаркт миокарда.
- Нарушение баланса между свертывающей и противосвертывающей системами крови.
- Аритмии.
- Аневризма аорты.
- Ревматизм.
- Хирургическое вмешательства на сосудах.
- Опухоли.
- Ожирение.
- Курение.
- Травмы.
- Малоподвижный образ жизни. Мезотромбоз возможен при длительных перелетах и переездах, т. к. в этом случае замедляется кровоток.
- Аутоиммунные заболевания.
- Наследственная предрасположенность.
Симптомы
Клиническая картина зависит от степени перекрытия тромбом сосудов и типа окклюзии (острая или хроническая). Проявлениями тромбоза сосудов кишечника по типу хронической окклюзии являются:
- Постоянная боль в животе. Она возникает через 20-30 минут после приема пищи. Болевой синдром не исчезает после рвоты, при использовании теплой грелки и спазмолитиков. Боль может ощущаться возле пупка, в области эпигастрия или в подвздошной зоне.
- Рвота.
- Тошнота.
- Вздутие живота.
- Чередование диареи с нормальным стулом или запором. В случае обструкции нижней брыжеечной артерии чаще всего наблюдается запор. У таких людей возможна задержка стула на 3-4 дня и более.
- Прогрессирующее снижение массы тела. Наблюдается при декомпенсированной форме заболевания. Причины потери веса — частая диарея, воздержание от приема пищи из-за болей и снижение аппетита.
- Депрессия (пониженное настроение).

Острый тромбоз кишечника и тромбоэмболия протекают более тяжело. В большинстве случаев болезнь развивается внезапно. Характерна следующая симптоматика:
- Сильная боль в животе. Она может быть схваткообразной и нестерпимой. Боль наиболее сильно выражена в первые часы с момента закупорки артерии. Через некоторое время боль ослабевает, что обусловлено некрозом нервных волокон.
- Беспокойство.
- Вынужденная поза больного (приведение ног к животу).
- Рвота. Часто она имеет каловый характер. Полупереваренная пища движется в обратном направлении (от кишечника в сторону желудка и в пищевод).
- Повышение давления.
- Брадикардия (редкое сердцебиение). ЧСС при тромбозе и остром тромбофлебите в кишечнике составляет менее 60 в минуту.
- Участие в акте дыхания мышц пресса.
- Болезненность при пальпации.
- Наличие припухлости. Наблюдается через 6-12 часов с начала тромбоза.
- Исчезновение кишечной перистальтики. Причина — паралитическая кишечная непроходимость.
- Частый жидкий стул или его отсутствие (при кишечной непроходимости).
- Слабость.
- Общее недомогание.
- Признаки перитонита.
Заболевание редко протекает без клинических проявлений.
Стадии
Кишечный тромбоз протекает в несколько этапов. Выделяют следующие стадии развития заболевания:
- ишемии (первые 6 часов);
- инфаркта (некроза тканей);
- перитонита (развивается через 18-36 часов после острой окклюзии мезентериальных артерий).
Для каждой стадии характерны свои признаки. Появление выраженной интоксикации организма в сочетании с задержкой стула и газов, болью и симптомами гнойного воспаления передней брюшной стенки указывает на последнюю стадию патологии.
Разновидности
Выделяют следующие формы тромбоза брыжеечных сосудов:
- Компенсированную. Затруднение кровотока по мезентериальным сосудам компенсируется коллатеральными (обходными) путями. При этом острая ишемия кишечника не возникает. Заболевание протекает в хронической форме.
- Субкомпенсированную. У человека возникает хроническая сосудистая недостаточность.
- Декомпенсированную. Тромбоз мезентериальных сосудов может стать причиной необратимых изменений. При этом коллатерали не в состоянии поддержать нормальный кровоток. Игнорирование симптомов приводит к гангрене кишки и другим последствиям.
Диагностика
При подозрении на тромбоз кишечника понадобятся:
- Сбор анамнеза.
- Физикальный осмотр (пальпация и перкуссия живота, выслушивание сердца и легких).
- Внешний осмотр.
- Лапароскопия.
- Селективная ангиография (рентгенологическое исследование мезентериальных сосудов).
- Обзорная рентгенография. Выявляет жидкость в брюшной полости и повышенную воздушность кишечника.
- Анализ крови.
- Анализ мочи.
- Коагулограмма.

Тромбоз брыжеечных артерий нужно уметь отличать от атеросклероза, механической кишечной непроходимости, поражения вен, острой хирургической патологии (прободной язвы, аппендицита, острого холецистита и панкреатита).
Первая помощь
При тромбозе мезентериальных сосудов кишечника требуются:
- вызов скорой помощи;
- экстренная госпитализация;
- применение обезболивающих средств.
Лечение
Острый тромбоз кишечника требует радикального лечения. Консервативная терапия имеет вспомогательное значение. Чем раньше начато лечение, тем лучше прогноз.
Консервативная терапия
Консервативное лечение мезентериального тромбоза кишечника включает:
- Восстановление объема циркулирующей крови.
- Интенсивную терапию.
- Дезинтоксикацию организма.
- Нормализацию работы сердца и стабилизацию давления.
- Дренирование и санацию очагов инфекции.
- Применение медикаментов. Для предупреждения повторного тромбоза могут использоваться антиагреганты и антикоагулянты (Аспирин, Курантил, Гепарин, Клопидогрел). При свежем тромбозе брыжеечной вены или артерии могут назначаться фибринолитики (Стрептокиназа или Урокиназа). Также показаны обезболивающие и спазмолитики. При инфекционных осложнениях (перитоните) показаны антибиотики широкого спектра.
- Борьбу с паралитической кишечной непроходимостью. Показаны Прозерин в форме раствора для инъекций и обезболивающие блокады с новокаином.
Хирургия
При тромбозе мезентериальных артерий могут потребоваться следующие вмешательства:
- Реваскуляризация (восстановление кровотока). Достигается посредством проведения тромбэндартериоэктомии (удаления тромба из пораженного сосуда).
- Обходное шунтирование. При тромбозе брыжеечной артерии шунт может устанавливаться между артерией и аортой ниже зоны тромбоза.
- Протезирование верхней брыжеечной артерии.
- Частичная или обширная резекция кишки. Требуется при некрозе тканей. Операция дополняется дренированием.
- Релапаротомия.
- Формирование анастомоза.
Послеоперационный период
Тромбоз кишечника требует реабилитации и ухода за больным после операции. Необходимы:
- прием лекарств, разжижающих кровь;
- контроль уровня давления, частоты сердцебиения и дыхания;
- соблюдение диеты (больным рекомендуется включить в меню цитрусовые, томаты, свеклу, горький шоколад, имбирь, чеснок, лук, оливковое масло, малину, вишню, клюкву, красный виноград, землянику и чернику, т. к. эти продукты способствуют разжижению кровь);
- лечение соматической патологии (заболеваний сердца, артериальной гипертензии, атеросклероза);
- отказ от курения;
- лечебная гимнастика;
- употребление достаточного количества жидкости.

Осложнения
Последствиями тромбоза брыжеечной артерии могут быть:
- Болевой шок. Он проявляется бледностью кожи, угнетением сознания, цианозом кожных покровов, снижением температуры, падением давления, потерей чувствительности и снижением мышечного тонуса.
- Гангрена кишки.
- Перитонит (воспаление брюшины).
- Острая кишечная непроходимость.
- Кахексия (истощение). Наблюдается при хроническом тромбозе.
- Сильная интоксикация.
- Рецидив (повторные случаи тромбоза).
Реабилитация
Если у человека тромбоз кишечника, то прогноз относительно неблагоприятный. При своевременном (в первые 6 часов) лечении возможны быстрая реабилитация и полное выздоровление. При проведении операции на 2 и 3 стадиях тромбоза верхней брыжеечной артерии ухудшается прогноз. При запущенной острой окклюзии артерий летальность после операции достигает 80%. После проведения хирургического вмешательства больной нуждается в реабилитации (должном уходе со стороны родственников, врачебном наблюдении и санаторно-курортном лечении).
Лечение и профилактика тромбоза воротной вены у детей и взрослых
Тромбоз воротной вены (ТВВ) представляет собой процесс закрытия просвета тромбом, иногда даже до полной окклюзии. Вероятность развития тромбоза воротной вены на фоне цирроза печени равна 5%, а при гепатоцеллюлярной карциноме — 30%. Тромбоз со временем приводит к появлению кишечных кровотечений, поэтому основная цель лечения — предотвратить подобное развитие событий. Итак, в чем же состоит профилактика и лечение такого венозного тромбоза?
Особенности болезни
По МКБ-10 тромбоз воротной вены имеет код I81, согласно которому носит так же название «тромбоз портальной вены».
- У новорожденных тромбоз воротной вены развивается обычно вследствие инфекционных процессов, затрагивающих культю пуповины, через которую он и затрагивает воротную вену.
- Если ребенок более взрослый, то причиной появления патологии может выступить перенесенный острый аппендицит.
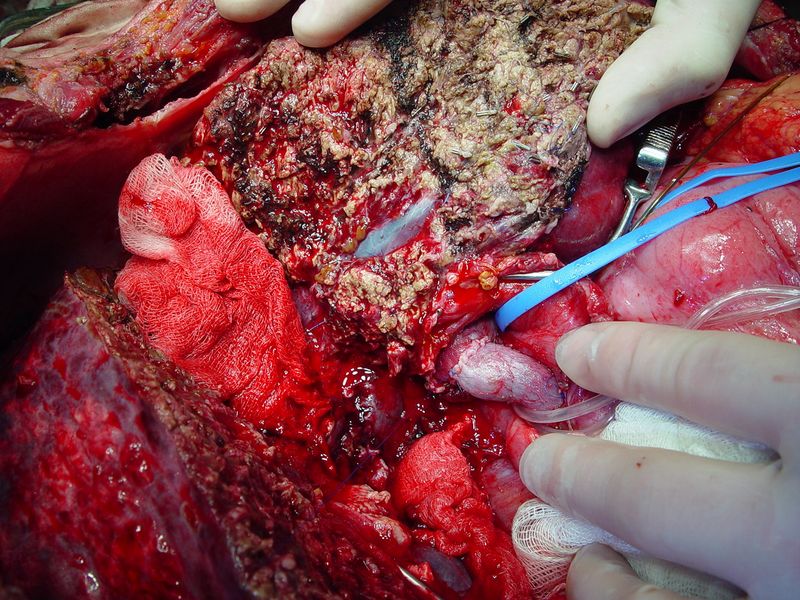
- Во взрослом возрасте причиной появления болезни чаще становятся перенесенные операции, беременность, опухоли, цирроз или гиперкоагуляционный синдром. Практически в каждом случае происходит развитие обструкции. Ниже вы найдете фото тромбоза венозного воротного.
Фото тромбоза воротной вены
Классификация и формы
- Для первой стадии болезни характерно то, что перекрытыми остаются меньше 50% сосудов, а тромб располагается в месте перехода вены в селезеночную.
- При второй степени тромб уже занимает участок вплоть до брыжеечного сосуда.
- Третья стадия характеризуется сохранением нормального кровотока или лишь незначительным его нарушением, но тромбоз затрагивает уже все вены в брюшной полости. На последней стадии происходит нарушение кровообращения.
Форма закупоривания сосудов может быть острой или хронической.
- В первом случае тромбоз способен быстро привести к летальному исходу, поскольку осложнения развиваются молниеносно.
- Хроническая форма течения длительная, развивается на фоне других проблем, что осложняет диагностику. Эта степень закупорки нередко имеет самые разные проявления болезней брюшной полости.
Про причины и симптомы тромбоза воротной вены читайте далее.
О том, как выглядит тромбоз воротной вены, вы узнаете из следующего видео:
Причины возникновения тромбоза воротной вены
Появиться тромбоз может из-за врожденных особенностей и дефектов, в том числе и описанных выше. Существует несколько патогенных факторов, которые способны создавать для патологии благоприятный фон развития. К ним относят:
- наследственную предрасположенность,
- наличие опухолей или кист в вене,
- гнойный пилефлебит,
- высокая свертываемость крови,
- наличие хронического воспаления,
- оперативные вмешательства.
Симптомы
Сужение просвета воротной вены разделено на стадии, для каждой из которой характерно наличие несколько разных признаков. Однако прогресс болезни происходит стремительно, поэтому уже вскоре после ее начала появляется и клиническая картина.
Самым значимым симптомом является обширное кровоизлияние в пищеводе из-за расширенных вен. Может появиться метеоризм, отсутствие аппетита, вздутие живота или отсутствовать стул, а так же другие подобные симптомы, свидетельствующие о дисфункции кишечника.
Пожелтение глазных яблок тоже может стать симптомом тромбоза, как и другие признаки, выявляющиеся при печеночной недостаточности. Что касается асцита, то только лишь на фоне патологии он возникает редко, поэтому его появление может указывать на другие болезни.
Диагностика
 При постановке диагноза «портальная гипертензия» доктора всегда подозревают и тромбоз вены. Методы исследования применяют следующие:
При постановке диагноза «портальная гипертензия» доктора всегда подозревают и тромбоз вены. Методы исследования применяют следующие:
- УЗИ. Проверяют просвет воротной вены на предмет обнаружения в ней тромба и выявления абсцесса. При введении контраста в полость сосудов сигнал от кровотока может отсутствовать. Нередко УЗИ помогает определить и первопричины патологии, среди которых цирроз печени, гепатоцеллюлярная карцинома, метастазы и др.
- Коагулограмма, при помощи которой определяют ряд признаков, характерных для тромбоза (увеличение ПТИ, повышенный фибриноген, малое время свертываемости крови).
- МРТ выявляет патологический сигнал на разных участках сосудов.
- При помощи КТ обнаруживают сам тромб, а так же определяют дефект наполнения воротной вены.
- Ангиография применяется в качестве основной методики подтверждения диагноза. Полость сосудов может вообще не контрастировать или обнаруживается дефект наполнения.
Лечение
Цель лечения тромбоза воротной вены заключается в предотвращении последствий, характерных для патологии, восстановлении кровотока и препятствованию дальнейшего закупоривания сосудов.
Начнем мы с того, что разберемся, какие препараты применяются при венозном тромбозе.
Медикаментозный способ
Антибиотики используют только при развитии пилефлебита, причем широкого спектра действия. Основным средством лечения тромбоза воротной вены остается применение ряда антикоагулянтов. Вначале подбирают препараты, которые вводят внутривенно. Подбор медикаментов осуществляется строго индивидуально, поэтому подбирают их в соответствии с результатами тромбоэластографии, свертываемости крови и толерантности к гепарину плазмы. Далее используют лекарства непрямого действия, постепенно снижая дозу.
Существуют и противопоказания к использованию антикоагулянтов:
- перенесенные ранее операции,
- кровотечение,
- непереносимость,
- беременность.
С осторожностью подбирают их после инсультов, при язвенных болезнях. В комплексе с ними используют тромбоэмболические препараты.
Операция
Хирургическое лечение необязательно подразумевает именно вмешательство, так как существуют и консервативные методы терапии.
- Зонд Сенгстайкена-Блэйкмора помещается в желудок, после чего он начинает нагнетать воздух. Это помогает прижимать вены к стенке пищевода. Баллоны обязательно на несколько минут по прошествии 6 часов освобождают от воздуха, что позволяет избегать пролежней. По времени беспрерывное применение зонда тоже ограничено и составляет 48 часов.
- Склерозирующая инъекционная терапия. В данном случае вводят особый препарат (тромбовар), что помогает склеивать варикозно расширенные вены. Такое вмешательство проводят при эзофагоскопии (метод осмотра пищевода).
Оперативное лечение используется в тех случаях, когда ни лекарственная, ни консервативная методика терапии не дает результатов.
- Если селезеночная вена остается проходимой, может быть наложен спленоренальный анастомоз.
- Если она закупорена, сосуд восстанавливают при помощи протеза, который располагают между нижней полой и верхней брыжеечной венами.
Если кровотечение длительное и не останавливается, используют прошивание. Так, при операции Таннера желудок в кардиальном отделе поперечно пересекают, а сами стенки сшивают. Если у пациента развит пилефлебит, то нужно предотвратить дальнейший абсцесс печени. Для этого уже возникшие участки вскрывают и устанавливают дренаж.
Профилактика заболевания
 Прогрессирования тромбоза воротной вены можно избежать, если внимательно подойти к профилактическим рекомендациям и с точностью их выполнять. Особенно актуально это для тех пациентов, кто входит в группу риска. Наиболее эффективными методами являются:
Прогрессирования тромбоза воротной вены можно избежать, если внимательно подойти к профилактическим рекомендациям и с точностью их выполнять. Особенно актуально это для тех пациентов, кто входит в группу риска. Наиболее эффективными методами являются:
- поддерживание нормального уровня физических нагрузок, прогулки;
- правильное питание;
- отказ от вредных привычек, в том числе чрезмерного употребления кофеина;
- выполнение кардио упражнений;
- использование различные методов укрепления сердечно-сосудистой системы.
О том, как протекает острый панкреатит, осложненный тромбозом воротной вены, читайте далее.
Острый панкреатит, осложненный ТВВ
Острый панкреатит — это заболевание, характеризующееся стремительным развитием. Часто оно способно привести и к летальному исходу. Его вероятность увеличивается при наличии закупорки вен. После начала приступа необходима быстрая госпитализация.
Причиной развития ТВВ нередко становится панкреатит. Клиническая картина дополняется симптомами обеих патологий, что усложняет точную диагностику. Тромбоз при панкреатите нередко затрагивает портальную и селезеночные вены.
Осложнения
При условии отсутствия лечебных мер развивается гнойный перитонит, либо другая инфекция, которая влечет приступы интоксикации. При сложной картине течения болезни происходит нарушение температурного режима, патологически изменяется печень, что можно ощутить даже при пальпации — она становится бугристой, плотной, увеличивается, а нажатия болезненны.
Длительное откладывание лечения чревато массивным кровотечением, инфарктом кишечника, развитием разного рода абсцессов или возникновением гнойного перитонита. Все эти патологии во много раз ухудшают прогноз течения болезни.
О том, какой прогноз при тромбозе воротной вены, читайте далее.
Прогноз
Самым неблагоприятным прогнозом обладают самые тяжелые стадии закупоривания воротной вены, поэтому медлить с лечением нельзя ни в коем случае. Исходом таких событий практически всегда становится смертельный исход.
Еще больше полезной информации по вопросу тромбозов содержит следующее видео:
Тромбоз воротной и верхней брыжеечной вены
Подписаться на обновления
Связь с администрацией
Запишитесь к специалисту прямо на сайте. Мы перезвоним Вам в течении 2-х минут .
Перезвоним Вам в течении 1 минуты
Наиполнейшую консультацию сегодня можно получить
только у опытного сосудистого хирурга профессора
доктора медицинских наук
Эндовазальная лазерная коагуляция вен. 1-я категория сложности. включая анестезиологическое пособие (местная анестезия).
Курс лимфопрессотерапии 10 процедур. Принимает Врач-флеболог кандидат медицинских наук
Прием проводит Врач-хирург высшей категории д.м.н., профессор Комраков. В.Е.
Однократный сеанс склеротерапии в пределах всей нижней конечности (пенная склеротерапия, микросклеротерапия).
Варикоз, тромбы, клапанная недостаточность, отеки на ногах
— все это повод выполнить УЗИ вен нижних конечностей
и пройти консультацию у флеболога.
Лимфопрессотерапия показана при
отеках нижних конечностей, лимфостазе.
Также она проводится в косметологической целью
Тромбоз брыжеечной вены
Медицинская практика показывает, что в последнее время тромбоз брыжеечных вен проявляется, как самостоятельное заболевание гораздо чаще, чем в предыдущее время. Современная ангиология отмечает, что диагноз тромбоз брыжеечных вен ставится гораздо чаще, чем раньше.
Причины развития тромбоза
Причины развития заболевания не всегда ясны, но в большинстве случаев провоцирующими факторами развития заболевания являются:
• травмы брюшной полости,
• гнойные процессы в брюшине,
• цирроз печени с портальной гипертензией,
• панкреатит в острой форме,
• выраженная проблема нарушенного кровоснабжения.
При развитии заболевания происходит патологическое поражение стенок кишки. Нарушение венозного оттока сопровождается отеком, некрозом или прободением кишечных стенок. Чем сильнее нарушение кровотока, тем тяжелее степень поражение тканей кишки. Одной из самых тяжелых форм поражения является инфаркт кишечных вен. От артериального кишечного инфаркта его отличает медленный характер развития.
Клиническая картина заболевания
Медицина еще не выяснила до конца патогенез кишечного инфаркта. В результате нарушения оттока крови развиваются застойные явления крови, появляется капиллярная гипертензия, а также аноксия, различные кровоизлияния. Тромбоз брыжеечных вен имеет клиническую картину схожую с артериальным тромбозом, но имеет более медленное развитие и появление выраженных симптомов. Выраженные симптомы заболевания имеет кишечный инфаркт, который проявляется такими симптомами:
• болевыми ощущениями в животе,
• поносом, иногда с примесью крови,
• вздутием живота и т.д.
Результаты лабораторных анализов, которые проводят при диагностике заболевания, показывают наличие лейкоцитоза и сгущение крови. Рентгенологическое исследование диагностирует паралитическую кишечную непроходимость. В большинстве случаев диагностирование заболевания является сложным, и чтобы не ошибиться в постановке диагноза, проводят пробную лапаротомию.
Как лечится тромбоз брыжеечных вен?
Лечение заболевания подразумевает проведение оперативного вмешательства. Но, прежде чем принять решение о таком лечении, врач тщательно обследует больного, определяет наличие хронических заболеваний, возможных воспалительных и инфекционных процессов. С учетом всех факторов определяется тактика лечения.
Консервативное лечение
Основу консервативной терапии составляют:
• препараты, обладающие тромболитическими свойствами,
• лекарственные препараты для снятия симптомов. В большинстве случаев прогноз лечения является неблагоприятным, так как недуг часто развивается на фоне пилетромбоза или при тяжелой форме хронического заболевания.
Диагностика
Одним из методов диагностики кишечного тромбоза является лапароскопия. Для топической диагностики заболевания выполняется селективная ангиография. Больные, у которых присутствует неокклюзирующее нарушение мезентерального кровотока, проходят катетеризацию. Катетер, который был использован для ангиографического исследования, оставляют в сосуде для введения препаратов, предусмотренных комплексной инфузионной терапией. Через сутки пациенту проводят повторную процедуру ангиографии, чтобы оценить эффективность проводимого лечения.
Хирургическое лечение тромбоза
Операция проводится при остром нарушении мезентерального кровообращения, если у пациента нет сопутствующих тяжелых заболеваний. Если состояние кишки является жизнеспособным, выполняют эмболэктомию или тромбэктомию на брыжеечных артериях и их ветвях. Если непроходимость носит локальный характер, выполняется реконструктивная операция по шунтированию или протезированию. При развитии гангрены кишечника проводится резекция в пределах здоровых тканей. Проведение операции дает хороший эффект, когда резекция сочетается с реконструкцией сосудов (шунтирование, протезирование). Если у вас появились вышеназванные нами симптомы, приходите в наш медицинский центр. Здесь вы можете пройти тщательную диагностику и необходимое лечение. Комфортные условия, квалифицированные врачи и внимательный медицинский персонал сделают пребывание в центре спокойным и приятным. Узнать подробности можно на сайте центра. Звоните и приходите к нам за помощью!
Тромбоз воротной и верхней брыжеечной вены
Тромбоз венозных брыжеечных сосудов составляет менее 10% случаев ишемии кишечника. По своевременным представлениям, он чаще всего связан с одним из перечисленных ниже патологических состояний.
1. Травма: проникающие ранения холодным или огнестрельным оружием, которые наблюдаются с возрастающей частотой; повреждения вен во время операций могут быть связаны с нарушением хирургической техники при выполнении панкреатодуоденальной резекции или радикальной правосторонней гемиколэктомии по поводу рака восходящей кишки.
2. Состояние гиперкоагуляции: например, дефицит антитромбина III, истиная полицитемия, тромбоцитоз, криофибриногенемия.
3. Тромбоз воротной вены, обусловленный различными факторами.
4. Недостаточность кровообращения (состояния гипоперфузии).
5. Использование вазоконстрикторных препаратов, например, вазопрессина, прессорных аминов.
6. Интраабдоминальные нагноительные процессы.
7. Новообразования, особенно поражающие мезентериальные лимфатические узлы или нарушающие гемостаз.
8. Механическая кишечная непроходимость, вызванная штрангом, заворотом или спаечным процессом.
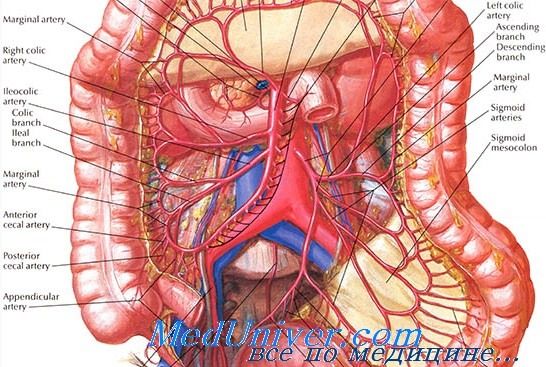
Тромбоз брыжеечных вен начинается латентно. При венозном тромбозе продолжительность заболевания до яркого проявления симптомов или постановки диагноза намного больше, чем при окклюзии артерий. Часто отмечаются неопределенные боли в животе, его вздутие, изменение функционального состояния кишечника (обычно в виде диареи), тошнота и выраженная лихорадка, а также легкая болезненность при пальпации живота, ослабление аускультативных шумов в животе, лейкоцитоз.
Признаки острого живота появляются поздно. Чаще всего острое начало проявляется спастической болью в эпигастральной или околопупочной области, тошнотой, рвотой и диареей. При физикальном обследовании, как правило, обнаруживают распространенную болезненность и вздутие живота. Кроме того, могут отмечаться признаки гиповолемии. Симптомы раздражения брюшины и шока дают возможность предположить инфаркт кишки и свидетельствуют о плохом прогнозе. Обычно наблюдаются лейкоцитоз и повышение активности амилазы в крови.
При обзорной рентгенографии органов брюшной полости чаще всего выявляются признаки тонкокишечной непроходимости с расширением петель кишки и уровнями газа. В настоящее время четко установлена значимость ангиографического исследования для диагностики мезентериального венозного тромбоза. Своевременно выполненная артериография позволяет исключить окклюзию брыжеечных артерий, подозрение на которую нередко возникает в связи с ее большой частотой.
Хотя ангиография может иметь огромное диагностическое значение, она требует немалого времени и может задержать лечебные мероприятия. Поэтому следует индивидуально рассматривать необходимость ангиографии, исходя из общего состояния больного и наличия квалифицированных специалистов и соответствующего оборудования. Во многих случаях диагноз ставится при лапаротомии.
Лечение и профилактика тромбоза воротной вены у детей и взрослых
Тромбоз воротной вены (ТВВ) представляет собой процесс закрытия просвета тромбом, иногда даже до полной окклюзии. Вероятность развития тромбоза воротной вены на фоне цирроза печени равна 5%, а при гепатоцеллюлярной карциноме — 30%. Тромбоз со временем приводит к появлению кишечных кровотечений, поэтому основная цель лечения — предотвратить подобное развитие событий. Итак, в чем же состоит профилактика и лечение такого венозного тромбоза?
Особенности болезни
По МКБ-10 тромбоз воротной вены имеет код I81, согласно которому носит так же название «тромбоз портальной вены».
- У новорожденных тромбоз воротной вены развивается обычно вследствие инфекционных процессов, затрагивающих культю пуповины, через которую он и затрагивает воротную вену.
- Если ребенок более взрослый, то причиной появления патологии может выступить перенесенный острый аппендицит.
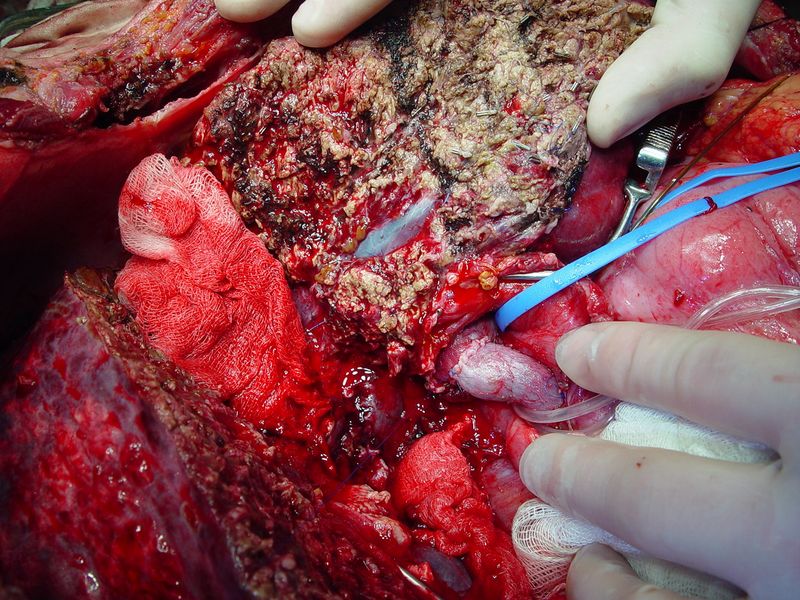
- Во взрослом возрасте причиной появления болезни чаще становятся перенесенные операции, беременность, опухоли, цирроз или гиперкоагуляционный синдром. Практически в каждом случае происходит развитие обструкции. Ниже вы найдете фото тромбоза венозного воротного.
Фото тромбоза воротной вены
Классификация и формы
- Для первой стадии болезни характерно то, что перекрытыми остаются меньше 50% сосудов, а тромб располагается в месте перехода вены в селезеночную.
- При второй степени тромб уже занимает участок вплоть до брыжеечного сосуда.
- Третья стадия характеризуется сохранением нормального кровотока или лишь незначительным его нарушением, но тромбоз затрагивает уже все вены в брюшной полости. На последней стадии происходит нарушение кровообращения.
Форма закупоривания сосудов может быть острой или хронической.
- В первом случае тромбоз способен быстро привести к летальному исходу, поскольку осложнения развиваются молниеносно.
- Хроническая форма течения длительная, развивается на фоне других проблем, что осложняет диагностику. Эта степень закупорки нередко имеет самые разные проявления болезней брюшной полости.
Про причины и симптомы тромбоза воротной вены читайте далее.
О том, как выглядит тромбоз воротной вены, вы узнаете из следующего видео:
Причины возникновения тромбоза воротной вены
Появиться тромбоз может из-за врожденных особенностей и дефектов, в том числе и описанных выше. Существует несколько патогенных факторов, которые способны создавать для патологии благоприятный фон развития. К ним относят:
- наследственную предрасположенность,
- наличие опухолей или кист в вене,
- гнойный пилефлебит,
- высокая свертываемость крови,
- наличие хронического воспаления,
- оперативные вмешательства.
Сужение просвета воротной вены разделено на стадии, для каждой из которой характерно наличие несколько разных признаков. Однако прогресс болезни происходит стремительно, поэтому уже вскоре после ее начала появляется и клиническая картина.
Самым значимым симптомом является обширное кровоизлияние в пищеводе из-за расширенных вен. Может появиться метеоризм, отсутствие аппетита, вздутие живота или отсутствовать стул, а так же другие подобные симптомы, свидетельствующие о дисфункции кишечника.
Пожелтение глазных яблок тоже может стать симптомом тромбоза, как и другие признаки, выявляющиеся при печеночной недостаточности. Что касается асцита, то только лишь на фоне патологии он возникает редко, поэтому его появление может указывать на другие болезни.
Диагностика
 При постановке диагноза «портальная гипертензия» доктора всегда подозревают и тромбоз вены. Методы исследования применяют следующие:
При постановке диагноза «портальная гипертензия» доктора всегда подозревают и тромбоз вены. Методы исследования применяют следующие:
- УЗИ. Проверяют просвет воротной вены на предмет обнаружения в ней тромба и выявления абсцесса. При введении контраста в полость сосудов сигнал от кровотока может отсутствовать. Нередко УЗИ помогает определить и первопричины патологии, среди которых цирроз печени, гепатоцеллюлярная карцинома, метастазы и др.
- Коагулограмма, при помощи которой определяют ряд признаков, характерных для тромбоза (увеличение ПТИ, повышенный фибриноген, малое время свертываемости крови).
- МРТ выявляет патологический сигнал на разных участках сосудов.
- При помощи КТ обнаруживают сам тромб, а так же определяют дефект наполнения воротной вены.
- Ангиография применяется в качестве основной методики подтверждения диагноза. Полость сосудов может вообще не контрастировать или обнаруживается дефект наполнения.
Цель лечения тромбоза воротной вены заключается в предотвращении последствий, характерных для патологии, восстановлении кровотока и препятствованию дальнейшего закупоривания сосудов.
Начнем мы с того, что разберемся, какие препараты применяются при венозном тромбозе.
Медикаментозный способ
Антибиотики используют только при развитии пилефлебита, причем широкого спектра действия. Основным средством лечения тромбоза воротной вены остается применение ряда антикоагулянтов. Вначале подбирают препараты, которые вводят внутривенно. Подбор медикаментов осуществляется строго индивидуально, поэтому подбирают их в соответствии с результатами тромбоэластографии, свертываемости крови и толерантности к гепарину плазмы. Далее используют лекарства непрямого действия, постепенно снижая дозу.
Существуют и противопоказания к использованию антикоагулянтов:
- перенесенные ранее операции,
- кровотечение,
- непереносимость,
- беременность.
С осторожностью подбирают их после инсультов, при язвенных болезнях. В комплексе с ними используют тромбоэмболические препараты.
Хирургическое лечение необязательно подразумевает именно вмешательство, так как существуют и консервативные методы терапии.
- Зонд Сенгстайкена-Блэйкмора помещается в желудок, после чего он начинает нагнетать воздух. Это помогает прижимать вены к стенке пищевода. Баллоны обязательно на несколько минут по прошествии 6 часов освобождают от воздуха, что позволяет избегать пролежней. По времени беспрерывное применение зонда тоже ограничено и составляет 48 часов.
- Склерозирующая инъекционная терапия. В данном случае вводят особый препарат (тромбовар), что помогает склеивать варикозно расширенные вены. Такое вмешательство проводят при эзофагоскопии (метод осмотра пищевода).
Оперативное лечение используется в тех случаях, когда ни лекарственная, ни консервативная методика терапии не дает результатов.
- Если селезеночная вена остается проходимой, может быть наложен спленоренальный анастомоз.
- Если она закупорена, сосуд восстанавливают при помощи протеза, который располагают между нижней полой и верхней брыжеечной венами.
Если кровотечение длительное и не останавливается, используют прошивание. Так, при операции Таннера желудок в кардиальном отделе поперечно пересекают, а сами стенки сшивают. Если у пациента развит пилефлебит, то нужно предотвратить дальнейший абсцесс печени. Для этого уже возникшие участки вскрывают и устанавливают дренаж.
Профилактика заболевания
 Прогрессирования тромбоза воротной вены можно избежать, если внимательно подойти к профилактическим рекомендациям и с точностью их выполнять. Особенно актуально это для тех пациентов, кто входит в группу риска. Наиболее эффективными методами являются:
Прогрессирования тромбоза воротной вены можно избежать, если внимательно подойти к профилактическим рекомендациям и с точностью их выполнять. Особенно актуально это для тех пациентов, кто входит в группу риска. Наиболее эффективными методами являются:
- поддерживание нормального уровня физических нагрузок, прогулки;
- правильное питание;
- отказ от вредных привычек, в том числе чрезмерного употребления кофеина;
- выполнение кардио упражнений;
- использование различные методов укрепления сердечно-сосудистой системы.
О том, как протекает острый панкреатит, осложненный тромбозом воротной вены, читайте далее.
Острый панкреатит, осложненный ТВВ
Острый панкреатит — это заболевание, характеризующееся стремительным развитием. Часто оно способно привести и к летальному исходу. Его вероятность увеличивается при наличии закупорки вен. После начала приступа необходима быстрая госпитализация.
Причиной развития ТВВ нередко становится панкреатит. Клиническая картина дополняется симптомами обеих патологий, что усложняет точную диагностику. Тромбоз при панкреатите нередко затрагивает портальную и селезеночные вены.
Осложнения
При условии отсутствия лечебных мер развивается гнойный перитонит, либо другая инфекция, которая влечет приступы интоксикации. При сложной картине течения болезни происходит нарушение температурного режима, патологически изменяется печень, что можно ощутить даже при пальпации — она становится бугристой, плотной, увеличивается, а нажатия болезненны.
Длительное откладывание лечения чревато массивным кровотечением, инфарктом кишечника, развитием разного рода абсцессов или возникновением гнойного перитонита. Все эти патологии во много раз ухудшают прогноз течения болезни.
О том, какой прогноз при тромбозе воротной вены, читайте далее.
Самым неблагоприятным прогнозом обладают самые тяжелые стадии закупоривания воротной вены, поэтому медлить с лечением нельзя ни в коем случае. Исходом таких событий практически всегда становится смертельный исход.
Еще больше полезной информации по вопросу тромбозов содержит следующее видео:



