Увеличенное сердце что делать
Увеличение объема сердца – к чему может привести кардиомегалия
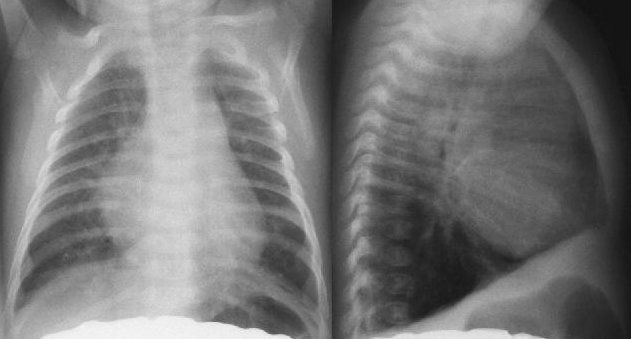
В статье предлагается уточнить некоторые аспекты патологии, которую в просторечии называют увеличенное сердце или кардиомегалия, и проблемы с ней связанные, которые могут зависеть от ослабления миокарда, ишемической болезни сердца, ритма сердца или работы клапанов.
Что значит увеличенное сердце
Сердце – это мышца, естественной задачей которой является перекачка крови внутри тела, для доставки питательных веществ и кислорода во все клетки и удаления отходов жизнедеятельности.
Если сердце подвергается чрезмерной нагрузке, то начинает увеличиваться, и от обычных 350-380 граммов может превысить 500 грамм.
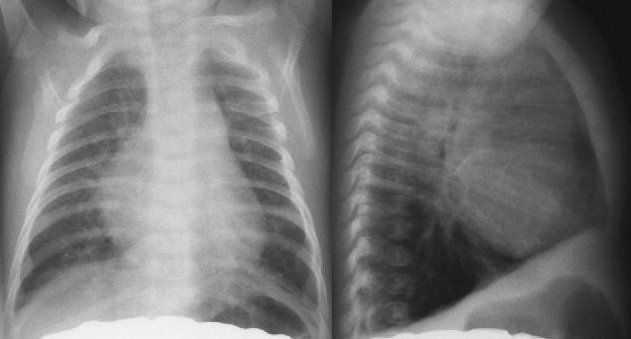
Увеличенное сердце характеризуется увеличением объемной массы как миокарда, т.е. мышечной структуры сердца, так одновременным расширением полостей сердца: правое предсердие, левое предсердие, правый желудочек, левый желудочек, по которым течет кровь.
Какие симптомы может вызвать увеличенное сердце
Иногда увеличенное сердце может быть бессимптомным, но в некоторых случаях увеличение сердца проявляется патологическими симптомами:
- Одышка.
- Нехватка воздуха.
- Боли в грудной клетке, похожие на возникающие при стенокардии.
- Аритмия, внезапная тахикардия.
- Отеки и задержка жидкости, особенно в лодыжках.
- Усталость и головокружение.
- Повреждения кожи и боли в суставах при синдроме Фабри.
- «Дыхание сердца» (характерный звук крови, которая течет через клапаны, типичный синдром «сердца спортсмена»).
Что делать в случае увеличенного сердца
Не всегда увеличение сердца является патологическим, и потому часто возникает вопрос, как себя вести в случае такого расстройство? Очевидно, что многое зависит от причины. У профессиональных спортсменов или тех, кто увлекается одной спортивной дисциплиной, всегда развивается патология, которая называется синдромом сердца спортсмена.
Спортсменам требуется большая дальность доставки крови, что, очевидно, обеспечивается большим усилием сжатия сердца. Эффектом этой дополнительной работы является физиологическое увеличение сердца, без какого-либо риска для здоровья.
В случае, если дополнительная работа сердца обуславливается любым препятствием в доставке крови, то происходит патологическое увеличение миокарда.
Причины патологической кардиомегалии
Если, с помощью рентгенографии грудной клетки, будет наблюдаться увеличение сердца, прежде всего, необходимо выявить причину патологии и оценить процент фиброзной ткани.
Ниже приведены основные причины, которые определяют патологическое увеличение сердечной мышцы:
- Порок сердца. Все болезни системы кровообращения, которые вызывают увеличение сопротивления кровотоку, приводят к увеличению сердечной мышцы. Типичными являются заболевания клапанов, в частности, атриум клапанов желудочка сердца (трехстворчатого и митрального), аортального и легочного.
- Гипертония, то есть повышение артериального давления, что приводит к гипертрофии левого желудочка.
- Аритмии сердца, изменения скорости сердцебиения, которая может увеличиваться (тахикардия) или уменьшаться (брадикардия) из-за неисправности в работе электрических цепей сердца.
- Легочная гипертензия, аномалии давления в легких, вызванные, в свою очередь, дыхательной недостаточностью и бронхопатией.
- Генетические заболевания обмена веществ, такие как синдром Фабри, связанный с X-хромосомой, что вызывает накопление гликолипидов внутри ткани.
- Отравление от чрезмерного употребления алкоголя, такое сердце часто называют пивным или этиловым сердцем.
- Анемия, которая вынуждает сердце работать более интенсивно и может с течением времени привести к сердечной недостаточности.
- Гемохроматоз или избыточное накопление железа в тканях, отвечает за сердечно-сосудистые заболевания и аритмию.
- Амилоидоз, определяется накопление в тканях амилоида – белкового материала, похожего на крахмал
- Заболевания щитовидной железы, такие как гипотиреоз.
- Кардиомиопатия, – это заболевание сердечной мышцы, которое вызывает утолщение сердечной мышцы.
Диагностика увеличенного сердца – исследования
Чтобы сделать правильный диагноз увеличенного сердца, а затем назначить соответствующие методы лечения, специалист прибегает к ряду анализов и обследований:
- ЭКГ , либо Холтер-мониторинг, т.е. запись ЭКГ в течение 24 часов, а также ЭКГ под нагрузкой, которое позволяет выявить аритмию.
- Эхокардиограмма, которая обнаруживает наличие обструкций сердца.
- RX. Для оценки сердечной тени.
- Ядерный магнитный резонанс с помощью контрастного вещества гадолиния. Для выделения волокнистых областей миокарда.
- Катетеризация сердца с введением микрокамеры для оценки возможных извержений из желудочка в аорту.
Терапия и препараты для лечения кардиомегалии
Часто патология увеличенного сердца имеет доброкачественно течение и не требует лечения. Если увеличенное сердце зависит от спортивной нагрузки, достаточно прекратить тренировки, синдром медленно регрессирует: объем сердца и частота сокращений возвращаются в нормальные рамки. Если кардиомегалия имеет патологический характер, то лечение подбирается в соответствии с причиной.
Может потребоваться лекарственная терапия. В основном, используются лекарственные средства для контроля кровяного давления, в частности:
- Диуретики для снижения количества натрия и воды.
- Бета-блокаторы для снижения давления крови,
- Антиаритмические средства и антикоагулянты для предотвращения образования тромбов и, следовательно, возникновения инсультов и инфарктов.
В тяжелых случаях кардиолог может принять решение использовать хирургическое вмешательство, направленное на удаление неисправных клапанов или координации сокращений желудочков сердца с помощью кардиостимулятора, чтобы уменьшить риск инфаркта.
Риски и возможные осложнения кардиомегалии
Увеличенное сердце может повлечь значительные риски для больного, которые зависят от основного заболевания, вызвавшего увеличение сердца. Когда сердце становится слишком большим, некоторые части миокарда подвергаются действию большего давления и, следовательно, повышенной опасности ишемии и опасных осложнений, таких как инсульт и инфаркт.
Однако, статистики отмечают, что с патологией можно жить без серьезных последствий, держа её под контролем с помощью соответствующего лечения. В России, на самом деле, около 9,4 миллионов человек имеют увеличенное сердце, особенно в части левого желудочка.
Чем может быть опасно увеличение сердца у взрослого?
Иногда на рентгеновском снимке может быть обнаружена такая патология, как увеличенное сердце. Считается, что это неопасно, но провести дополнительные обследования необходимо, ведь сердце — орган, без которого организм не может функционировать. Если окажется, что есть серьёзные причины для нарушения работы сердца, то ставится диагноз кардиомегалия. Изменения размеров могут претерпеть как все сердечные камеры, так и лишь одна из них. Изменения могут быть как продольными, так и поперечными.
Отдельных признаков существования у человека этой болезни не существует. Все перечисленные ниже симптомы схожи с симптоматикой других сердечных заболеваний.

- Повышенная утомляемость.
- Одышка при физической нагрузке или долгой ходьбе.
- Появление отёков на ногах и теле.
- Затруднение переносимости физической нагрузки.
- Затруднение дыхания ночью и сухой кашель.
- Боль в груди.
- Головная боль, шум в ушах и повышение артериального давления.
- Потеря сознания (редко).
Важно отметить, что болезнь может протекать бессимптомно. В этом случае установить её наличие может только врач.
Наиболее частыми причинами, по которым появляется кардиомегалия, являются хронические заболевания, другие сердечные болезни, отравление алкоголем или лекарствами:
- Сахарный диабет. Его сочетание с высоким артериальным давлением удваивает риск увеличения сердечного органа.
- Ревматизм. Шумы и застойные явления в сердце чаще всего приводят к увеличению его размеров.
- Алкоголь. Безусловно, его воздействие пагубно влияет на работу всего организма. Но злоупотребление спиртными напитками на протяжении более 10-ти лет – фактор риска.
- Артериальная гипертензия. Чаще всего проявляется у пожилых людей и всегда способствует кардиомегалии. При этой болезни сердце расширено влево, так как увеличивается размер левого желудочка.
- Кардиомиопатия. Развивается она из-за вирусной инфекции, алкоголизма. При этой болезни орган увеличен в размерах незначительно.
- Занятия спортом. У спортсменов, увлекающихся видами спорта, которые требуют большой выносливости, часто увеличено сердце. Проблемой это становится тогда, когда сердце достигает патологически больших размеров, а режимы тренировок не соблюдаются.

Прежде всего, врач должен собрать анамнез пациента: узнать о наличии хронических болезней, перенесённых операциях, возможных вредных привычках. После чего проводятся исследования.
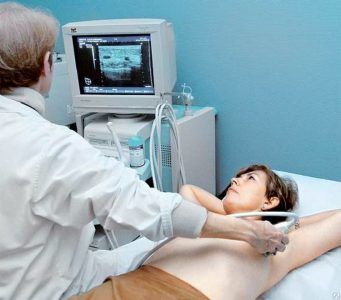
Перкуссия определяет размеры и границы органа, что позволяет выявить, какие отделы сердца увеличены, а затем судить о возможных причинах заболевания. В лаборатории проводится биохимический анализ крови, флюорография, УЗИ, компьютерная томография.
Если врачом определено, что причинами большого сердца являются хронические или острые болезни, то в обязательном порядке должно быть проведено лечение этих заболеваний. Если оно начато вовремя, орган уменьшается в размерах.
Если причина – порок сердца, то нужно проконсультироваться с кардиохирургом и при необходимости пройти операцию. Это позволит надолго сохранить работоспособность важнейшего для жизни органа. После операции назначается симптоматическое лечение.
Необходимо замедлить процесс увеличения сердца у больного. Если человек мало двигается, не следит за питанием, имеет ряд вредных привычек, для решения проблемы ему необходимо пересмотреть свой образ жизни. Это значит, что начать заниматься спортом в умеренном режиме, употреблять в пищу продукты с высоким содержанием витаминов и микроэлементов.
Если не приступить к лечению своевременно, последствия могут быть очень серьёзными. Вот почему не стоит пренебрегать рекомендациями, если врач назначает диету, спорт или операцию.
При любой причине заболевания назначают медикаментозное лечение, которое будет длиться на протяжении всей жизни пациента. Организм не каждого человека способен пережить операцию в силу возраста или индивидуальных особенностей. Вследствие чего оперативное вмешательство назначается только в исключительных случаях.
Всегда ли опасно увеличенное сердце, методы диагностики изменений и терапия

Увеличение размера сердца бывает у здоровых людей и при кардиологической патологии. Для диагностики синдрома большого миокарда используют врачебное обследование (перкуссия) и инструментальную диагностику. Лечение направлено на устранение причины кардиомегалии и уменьшение признаков сопутствующей сердечной недостаточности.
? Читайте в этой статье
Причины изменения миокарда в размерах
К физиологическим состояниям, при которых возможно обнаружить расширение границ сердца, относится беременность и интенсивные физические нагрузки. В первом случае изменения связаны с большим объемом крови и увеличением сердечного выброса. У спортсменов за счет урежения числа сокращений в период диастолы желудочки хорошо наполняются кровью, а мышечный слой разрастается для приспособления к высоким нагрузкам.
К заболеваниям, способствующим кардиомегалии, относятся:
- кардиомиопатия – первичная, гипертрофическая, токсическая, ишемическая, застойная;
- гипертоническая болезнь и симптоматические гипертензии;
- амилоидоз сердца;
- инфаркт миокарда;
- опухоли (меланома, рак легких, молочных желез, лейкоз);
- почечная недостаточность;
- хронический алкоголизм, пристрастие к пиву (пивное сердце);
- вирусная, бактериальная инфекция с осложнениями в виде миокардита, сердечной недостаточности, эндокардита;
- легочное сердце;
- ожирение;
- диабетическая ангиопатия, кардиомиопатия и очаговый кардиосклероз;
- лекарственная интоксикация кардиотоксическими препаратами (противоопухолевые антибиотики, цитостатики);
- аутоиммунные заболевания;
- пороки сердца врожденного и приобретенного происхождения;
- выпот в околосердечную сумку (перикардит);
- тяжелое течение анемии;
- полная блокада проводимости в атриовентрикулярном узле.
А здесь подробнее о гипертрофии левого желудочка сердца.
Симптомы увеличенного сердца
Из-за многообразия причин, приводящих к увеличению сердца, клиническая симптоматика у больных может существенно отличаться. Нередки случаи бессимптомной кардиомегалии. При присоединении сердечной недостаточности возникают:
- одышка при физическом, эмоциональном напряжении или в состоянии покоя;
- затруднение дыхания в лежачем положении и облегчение симптомов в положении сидя;
- постоянная усталость, низкая переносимость нагрузок;
- ночные приступы удушья;
- частое сердцебиение;
- отеки на ногах, усиливающиеся к вечеру;
- тяжесть и боль в правом подреберье;
- переполнение вен шеи.
При возникновении синдрома большого сердца при ишемии миокарда ведущим признаком бывает боль за грудиной. При этом важно, что кардиомегалия в большинстве случаев встречается при тяжелом течении инфаркта, распространенной форме кардиосклероза, гипертрофии миокарда, расширении камер сердца, развитии аневризматического расширения левого желудочка. То есть такие изменения бывают при декомпенсации и осложнениях заболевания.
При перикардите выпот в полость околосердечной сумки существенно увеличивает сердечную тень на рентгенограмме. Боль в груди не всегда бывает выраженной, ее отличительная особенность – зависимость от положения тела, облегчение при наклоне вперед, усиление при глотании.
Последствия кардиомегалии для больного
Благоприятное течение встречается только при физиологическом увеличении сердца, но даже и в этом случае возможно нарушение сократительной способности миокарда при чрезмерных нагрузках или родовой деятельности. Гипотрофия миокарда, а особенно расширение полостей желудочков, относится к тяжелым состояниям, так как зачастую сопровождается:
- прогрессирующей сердечной недостаточностью с застойными изменениями во внутренних органах или острой декомпенсацией (сердечная астма, отек легких);
- аритмией – трепетание и фибрилляция предсердий, желудочков, пароксизмальная тахикардия;
- артериальной и легочной тромбоэмболией и инфарктами почек, легких, кишечника, дыхательной недостаточностью, инфарктом миокарда и инсультом.
Все перечисленные состояния представляют угрозу для жизни.
Методы диагностики
Для постановки диагноза учитывают данные осмотра больного (отеки, изменение цвета кожи), пальпации (увеличенная печень, усиленный, разлитой и смещенный верхушечный толчок), аускультации (шумы, изменение тонов, аритмия). Подтвердить диагноз и установить причину кардиомегалии помогают инструментальные и лабораторные методы обследования.
Рентген
Для измерения степени увеличения сердечной тени используется соотношении поперечников сердца и грудной клетки – кардиоторакальный индекс. Его нормальные значения не превышают 50%. При этом учитывается тип телосложения пациента, расположение сердца, наличие изменений в легких и органах брюшной полости. При анализе дуг сердечной тени можно установить преимущественное расширение отдельных частей сердца:
- левое предсердие – порок митрального клапана, открытый Боталлов проток, левожелудочковая недостаточность, дефект перегородки между желудочками;
- правое предсердие – отверстие в межпредсердной перегородке, синдром Эбштейна, пороки трикуспидального клапана;
- левый желудочек – гипертония, пороки аортального клапана, недостаточность митрального, кардиомиопатия, ишемия миокарда, дефект перегородки;
- правый желудочек – тромбоэмболия легочной артерии, пороки клапанов правого отдела сердца, повышенное давление в легочных сосудах, левожелудочковая недостаточность, легочное сердце.
Рентген (Кардиомегалия )
При усилении рисунка на полях легких можно предположить наличие легочной гипертензии, а повышенная прозрачность при кардиомегалии бывает при сбросах крови (пороки развития) из правых в левые отделы сердца.
Флюорография
Используется на первом этапе обследования больного, помогает обнаружить увеличение размеров тени сердца и отложение солей кальция на створках клапана аорты, митрального, в области перикардиальной сумки, венечных артериях. Этими признаками можно воспользоваться для определения причины кардиомегалии.
Выявляют признаки увеличения полостей сердца, ишемии миокарда, нарушения ритма, сократительной способности миокарда (амплитуда зубцов), перенесенный инфаркт. Все эти признаки не отличаются высокой специфичность и рассматриваются как вспомогательное средство диагностики.
УЗИ сердца с допплерографией
Наиболее ценный способ для исследования размеров сердца, так как позволяет определить анатомические особенности миокарда, камер, клапанов и изучить функционирование в различные стадии сердечного цикла. При кардиомегалии обнаруживают:
- гипертрофию мышечного слоя – концентрическая при высоком давлении и несимметричная при кардиомиопатии;
- размеры камер, превышающие нормальные значения;
- наличие клапанного порока как причины этого состояния;
- нарушения движения стенок при ишемической болезни;
- выпот в перикарде при перикардите;
- опухоль внутри сердца.
УЗИ сердца с допплерографией
Дополнительные методы диагностики
Их применяют для уточнения причины увеличения сердца:
- катетеризация полостей – помогает обнаружить легочную гипертензию, признаки сердечной недостаточности, пороки клапанов или дефекты перегородок, тампонаду, перикардит;
- анализ крови – анемия, признаки воспаления, изменение печеночных или почечных проб, дислипидемия, повышение концентрации глюкозы;
- анализ мочи – выявляет нарушение функции почек, признаки нефрита;
- иммунологические исследования – используют при подозрении на аллергические, аутоиммунные нарушения, болезни соединительной ткани, инфекции;
- газовый состав крови – гипоксия при болезнях легких, пороках;
- МРТ, КТ, ангиография, вентрикулография, векторкардиография – нужны в спорных и сложных диагностических случаях.
Смотрите на видео о болезни большого сердца:
Лечение синдрома кардиомегалии
Так как увеличение сердца считается осложнением ряда заболеваний, то для стабилизации состояния больного проводится лечение причины кардиомегалии. При артериальной гипертензии назначают препараты для нормализации давления:
- ингибиторы АПФ (Лизиноприл, Престариум);
- бета-блокаторы (Карведилол, Небивал);
- мочегонные (Арифон, Трифас);
- антагонисты рецепторов ангиотензина 2 (Лориста, Вазар).
У больных с сердечной недостаточностью к перечисленным средствам добавляют сердечные гликозиды (Строфантин, Дигоксин), нитраты (Нит-рет, Изокет). Подобная схема может быть использована и в случае ишемической болезни с обязательным включением в терапию антиагрегантов (Курантил, Тромбо Асс, Плавикс) и антикоагулянтов (Варфарин).
Для улучшения обменных процессов в миокарде назначают Милдронат, Цитохром, Предуктал, Панангин. У больных с атеросклерозом на фоне диеты с ограничением жирных продуктов животного происхождения в схему лечения входят препараты с гиполипидемическим эффектом (Аторис, Роксера). При диабете требуется коррекция содержания сахара крови при помощи инсулина или таблеток.
Пороки сердца и некоторые виды кардиомиопатии считаются показанием к хирургическому вмешательству. В случае прогрессирующего расширения камер сердца с тяжелой формой недостаточности кровообращения пересадка сердца может быть единственным вариантом спасения жизни.
А здесь подробнее о сердце спортсмена.
Кардиомегалия возникает при болезнях сердца (пороки, миокардит, кардиомиопатия, гипертония, ишемия миокарда), обменных и эндокринных патологиях. Это осложнение связано с увеличением толщины миокарда и расширением камер сердца. Признаки болезни определяются основным заболеванием и наличием сердечной недостаточности.
При диагностике нужно не только определить степень увеличения сердца, но и его причину. Для лечения нужны препараты, нормализующие давление крови, сократительную способность, коронарное кровообращение и обмен в миокарде. Коррекция при препятствии сердечному выбросу или регургитации (обратного заброса крови) проводится в ходе операции.
Под действием определенных заболеваний развивается дилатация сердца. Она может быть в правых и левых отделах, желудочках, полостей миокарда, камер. Симптоматика у взрослых и ребенка схожа. Лечение в первую очередь направлено на заболевание, которое привело к дилатации.
В норме размер сердца человека меняется на протяжении жизни. Например, у взрослого и детей оно может отличаться в десятки раз. У плода же гораздо меньше, чем у ребенка. Может отличаться размер камер и клапанов. Что если ставят маленькое сердце?
При подозрении на любое отклонение назначается рентген сердца. Он может выявить тень в норме, увеличение размера органа, пороки. Иногда проводится рентгенография с контрастированием пищевода, а также в одной-трех и иногда даже четырех проекциях.
Развиваться гипертрофия миокарда может незаметно, стадии и признаки вначале неявные. Механизм развития гипертрофии левого желудочка и предсердий известен, их видов выделяют концентрическую, эксцентрическую. Какие экг-признаки и лечение в этом случае?
Из-за тренировок сердце спортсмена отличается от обычного человека. Например, по ударному объему, ритму. Однако у бывшего спортсмена или же при приеме стимуляторов могут начаться заболевания — аритмия, брадикардия, гипертрофия. Чтобы этого не допустить, стоит пить специальные витамины и препараты.
Развивается легочное сердце после заболеваний в грудной клетке. Симптомы у ребенка и взрослого проявляются одинаково. Течение бывает острое и хроническое. Диагностика поможет своевременно выявить проблему и начать лечение. Сколько живут с легочным сердцем?
Если выявлен тиреотоксикоз, и сердце начинает шалить, стоит пройти обследование. Учащенное сердцебиение, аритмия, кардиомиопатия при щитовидке — частое явление. Почему возникает поражение сердца?
Важную роль в нормальной работе сердца и желудочков играет сократительная способность миокарда. При проведении УЗИ может быть определено снижение, повышение, а также то, что функция сохранена.
Возникает гипертрофия левого желудочка сердца в основном из-за повышенного давления. Причины могут быть даже в гормональном фоне. Признаки и показания на ЭКГ довольно выражены. Бывает умеренная, концентрическая. Чем опасна гипертрофия у взрослых и детей? Как лечить патологию сердца?



