Сердечная хорда что это такое
Дополнительная хорда в сердце у ребенка

Обнаруженная у ребенка во время плановых обследований дополнительная хорда вызывает у большинства родителей переживания. Но лучше не паниковать, а узнать больше о том, опасна ли лишняя хордочка и чем ее наличие может угрожать здоровью ребенка.

Что это
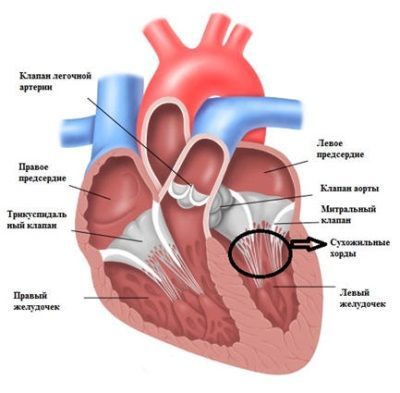
Чтобы лучше понять, что представляет собой дополнительная хорда, нужно вспомнить об анатомическом строении сердца и особенностях его функционирования. Если этот орган работает нормально, то кровь перемещается в нем из предсердий в желудочки. Это перемещение регулируется особыми клапанами, открывание которых происходит за счет сокращения расположенных в желудочках тонких сухожилий, называемых хордами. Когда они расслаблены, створки клапанов сомкнуты, а как только хорды сокращаются, происходит натягивание клапанов, их створки приоткрываются и кровь переходит в желудочки.
Хотя некоторые родители думают, что в норме у ребенка должно быть две хорды в сердце, а добавочной является третья хорда в сердце у ребенка, на самом деле хорд в желудочках больше, но в норме все они обладают одной и той же структурой и одинаковой толщиной. Если среди сухожилий обнаруживаются нетипичные хорды, прикрепленные к стенке желудочка лишь с одного конца, их относят к добавочным. Такие образования не участвуют в открывании клапанов, поэтому их также называют ложными либо аномальными.
Каковым является правильное строение сердца и как оно должно работать в идеале можно посмотреть в следующем видеоролике.
Причины
Появление лишней хорды происходит во время закладки сердца в период внутриутробного развития. Основной причиной такого отклонения называют генетическую предрасположенность. Чаще всего образование передается по материнской линии (в 90% случаев), но может передаться и от отца. Другими провоцирующими появление лишней хорды факторами считают:
- Курение или употребление алкоголя в первом триместре.
- Плохую экологическую обстановку.
- Недостаточное либо несбалансированное питание.
- Инфекции во время беременности.
- Стрессы у беременной.
- Слабый иммунитет будущей мамы.
Добавочная хорда может выявляться в любом желудочке, однако в 95% случаев это хорда левого желудочка сердца у ребенка, которую сокращенно называют ДХЛЖ. Лишь у 5% малышей с лишней хордой она расположена в правом желудочке.
Аномалия бывает единичной в 70% выявления, а у 30% деток дополнительные хорды представлены множественными образованиями. По своему направлению лишняя хорда бывает поперечной, диагональной либо продольной. Если учесть локализацию внутри желудочка, то хорду относят к базальным, срединным или верхушечным образованиям.

Кроме того, все хорды делят на 2 вида:
- Гемодинамически незначимые. Такие образования относят к варианту нормы, поскольку они не влияют на кровоток. Чаще всего это единичные тяжи в левом желудочке.
- Гемодинамически значимые. Такие хорды сказываются на кровотоке и могут вызывать проблемы с работой сердца.
Симптомы
Если в левом желудочке ребенка присутствуют хорды в единичном количестве, зачастую никаких проявлений у него не будет. При расположении аномалии в правом желудочке либо при наличии множественных хорд родители заметят такие признаки:
- Быстрая утомляемость.
- Частый пульс.
- Слабость.
- Уменьшение выносливости.
- Появление головокружений.
- Жалобы на покалывание в сердце.
- Лабильность психоэмоционального состояния.
- Аритмии.

Отметим, что новорожденный с лишней хордой зачастую чувствует себя хорошо и в большинстве случаев клинические симптомы появляются в школьном или подростковом возрасте, когда ребенок очень быстро растет.
Диагностика
В большинстве случаев добавочную хорду, как и ООО, выявляют при плановом УЗИ сердца. Такое обследование проходит каждый грудничок в 1 месяц. Если педиатр услышит в сердце младенца шумы, он может направить кроху на эхокардиографию и раньше. Для проверки работы сердца при дополнительной хорде детям также назначают ЭКГ, а чтобы выявить скрытые проблемы с ритмом, в подростковом возрасте проводится велоэргометрия и холтеровский мониторинг.

Последствия
Для большинства малышей наличие добавочных хорд, особенно, если это ДХЛЖ, не представляет никакой опасности и не мешает в жизни. Иногда такие образования «рассасываются» сами – сердце увеличивается в размерах и хорда смещается, становясь недоступной для визуализации при УЗИ.
Некоторые хорды, влияющие на кровоток, способны вызывать проблемы с функциями сердца, например, нарушения проводимости и аритмии. В редких случаях хорда без лечения приводит к появлению ишемического инсульта, эндокардита, тромбофлебита и других патологий.
Если хорда в сердце представляет собой один из симптомов недоразвитости соединительной ткани, такая патология будет также проявляться высоким ростом, худощавым телосложением, гипермобильностью суставов, деформациями костей, проблемами в работе ЖКТ и почек.
Лечение
Лекарственная терапия назначается детям с лишней хордой только при клинических проявлениях проблемы, например, если ребенок жалуется на неприятные ощущения в груди. Также медикаментозное лечение обязательно назначают при выявлении нарушений ритма. В редких случаях, когда ложная хорда включает проводящие пути сердца, ее иссекают или разрушают холодом.
Среди медикаментов, которые назначаются при добавочной хорде, присутствуют витамины группы В, оротат калия, магне В6, панангин, магнерот, л-карнитин, актовегин, убихинон, пирацетам и другие. Они нормализуют обменные процессы в тканях сердца, улучшают проведение импульсов и питают сердечную мышцу.
Кроме того, ребенку с лишней хордой советуют обеспечить:
- Сбалансированный рацион.
- Ежедневную зарядку.
- Частые прогулки.
- Закаливание.
- Минимум стрессов.
- Оптимальный режим дня.
- Своевременное лечение болезней.
Таким детям не запрещены подвижные игры и умеренные физические нагрузки, например, плавание, гимнастика или бег.
Мнение доктора Комаровского
Популярный педиатр подтверждает, что лишняя хорда в сердце, особенно, ДХЛЖ сердца у ребенка – это в большинстве случаев не опасно. В своей практике он не раз видел деток, у которых выявленная во время УЗИ хорда была лишь констатацией факта, но никаких неудобств и проблем ребенку она не причиняла, а внешне никак не проявлялась.

Комаровский подчеркивает, что лечение таким детям в большинстве случаев не нужно и менять их образ жизни не требуется. Единственное, о чем предостерегает известный врач родителей, это о том, что выросшим детям с дополнительной хордой не стоит работать водолазами или прыгать с парашютом.
О том, что делать при болях в сердце, смотрите в передаче доктора Комаровского.
Дополнительная хорда в сердце у ребенка и взрослого: причины и лечение
Из этой статьи вы узнаете о такой аномалии развития, как дополнительная хорда в сердце у ребенка, и бывает ли она у взрослых. Насколько это серьезно, как может проявляться недуг. Возможные причины возникновения. В каких случаях нужно лечиться и как устранить проблему.

Автор статьи: Нивеличук Тарас , заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности «Лечебное дело».
Дополнительными хордами (или дополнительной хордой) называют аномалию развития сердца, при которой в полостях желудочков присутствуют лишние перетяжки (перемычки), натянутые между стенкой миокарда и сердечными клапанами.
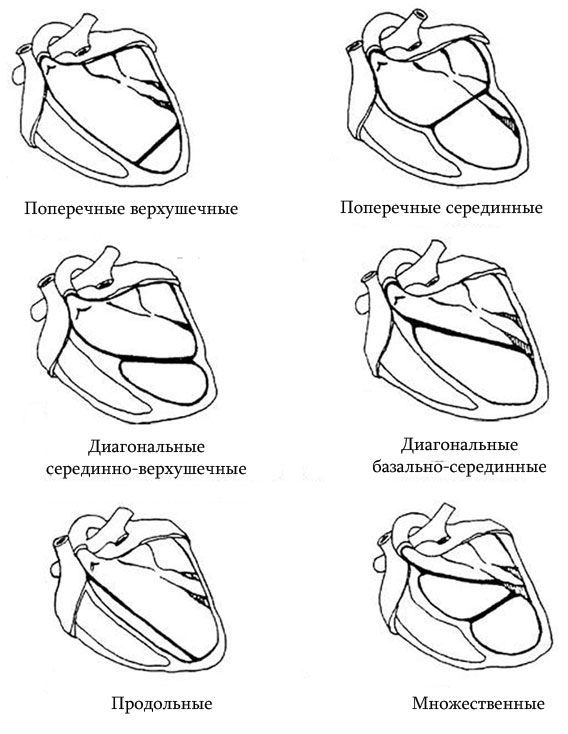 Варианты расположения дополнительных хорд в сердце
Варианты расположения дополнительных хорд в сердце
Эта аномалия входит в группу малых сердечных аномалий, так как в большей степени является индивидуальной анатомической особенностью строения сердца, чем патологическим состоянием. В 90–95% случаев она не имеет симптомов и ничем не грозит.
Дополнительные хорды сердца возникают у плода во внутриутробном периоде и сохраняются у человека на протяжении всей жизни (врожденное состояние). Диагностируют их только при ультразвуковом исследовании сердца (эхокардиография). В 5–10% эта аномалия может нарушать нормальную циркуляцию крови, приводя к возникновению аритмий и сердечной недостаточности.
Решением вопросов, касающихся диагностики и лечения дополнительной хорды сердца занимаются врачи-кардиологи (взрослые и детские), кардиохирурги, а также врачи ультразвуковой диагностики. Лечение может не требоваться вообще, может быть представлено соблюдением щадящего режима и приемом медикаментов, а может даже потребоваться операция. В любом случае – болезнь излечима.
Суть патологии
Человеческое сердце состоит из двух предсердий (правого и левого) и соответствующих им двух желудочков. Между правым предсердием и правым желудочком расположен трехстворчатый клапан. Левое предсердие отделено от левого желудочка митральным (двухстворчатым) клапаном. Эти клапаны нужны для того, чтобы порциями пропускать кровь из предсердий в желудочки, но не дать ей обратно забрасываться из желудочков в предсердия.
Клапаны представляют собой полулунные полоски соединительной ткани. Одним концом они приращены к стенке сердца, а другой конец свободно свисает в полость желудочков. Между свободным концом клапана и внутренней поверхностью стенки миокарда натянуты тонкие, но очень прочные перемычки в виде нитей. Эти перемычки называют хордами.
Одним своим концом несколько хорд, объединенные в пучки, прикрепляются по периметру свободного края клапана, а другим концом сращены с мышечными выступами на миокарде – трабекулами или папиллярными мышцами. К каждой створке клапана подходит 2–3 пучка с хордами в продольном направлении по отношению к оси сердца. Их предназначение – сдерживать клапан, придавать его свободному краю фиксированное положение и не давать передвигаться в предсердия.
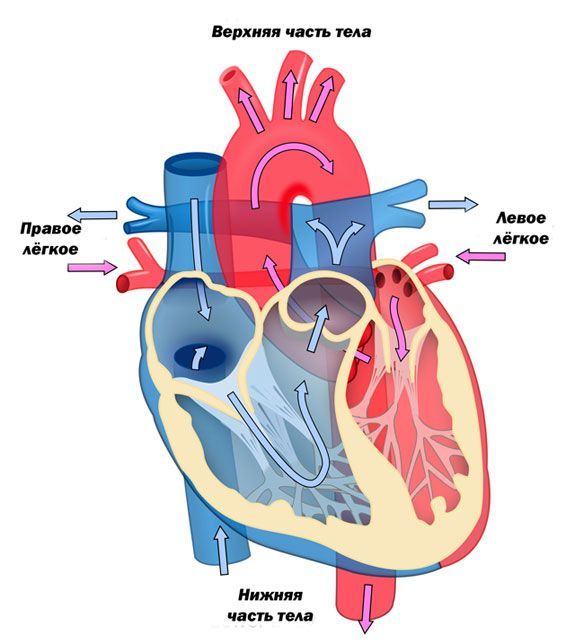 Схема кровотока в сердце
Схема кровотока в сердце
При сокращении предсердий кровь изгоняется из них в желудочки, и клапаны свободно открываются (опускаются). Когда сокращаются желудочки, створки клапанов начинают приподниматься током крови до полного соприкосновения между собой. Таким образом создается препятствие, благодаря которому кровь не попадает обратно в предсердия, а выбрасывается в сосуды. Но если бы не было хорд, створки клапанов не смогли бы зафиксироваться в нужном положении в момент их соприкосновения. Хорды натягивают клапан, как парус или парашют, не давая ему заворачиваться в полость предсердия.
Дополнительные хорды в сердце – это наличие избыточных нитей-перемычек между створками клапанов и миокардом, которых не должно быть в норме. Учитывая полезное значение хорд для нормальной сердечной деятельности, ничего плохого в дополнительной хорде нет. Это действительно так, но только в том случае, если дополнительная хорда натянута так же, как и остальные нити – продольно по отношению к оси сердца, и имеет такой же тонкий диаметр. В таком случае она не несет в себе никакой опасности и может считаться вариантом нормы или индивидуальной особенностью конкретного человека.
Если дополнительная хорда расположена поперечно по отношению к полости сердца или слишком толстая, она может:
- препятствовать движению крови;
- нарушать подвижность створок клапана.
- становиться причиной нарушений ритма (пароксизмальной аритмии).
В таком случае как у ребенка, так и взрослого человека могут возникать признаки недостаточности кровообращения.
Важно помнить при наличии дополнительной хорды в сердце, что это такая аномалия, которая может быть одним из признаков врожденного системного недоразвития соединительной ткани. У таких детей помимо этой аномалии определяются хрупкость и дряблость связок, сухожилий и костей, избыточная подвижность суставов, искривление и слабость позвоночника, опущение внутренних органов.
Причины патологии
Причина дополнительных хорд – нарушение внутриутробного развития сердечно-сосудистой системы плода. Такой сбой могут вызвать:
- Наследственные факторы – наличие аналогичной или других аномалий у матери или отца.
- Влияние неблагоприятных факторов (инфекции, хронические болезни, токсические вещества, алкоголь, курение и др.) на организм беременной.
- Генетические мутации – поломки генов и хромосом.
Ребенок рождается с дополнительными хордами. Они сохраняются на протяжении всей жизни.
Симптомы (их может и не быть)
Не существует специфических симптомов, характерных именно для дополнительных хорд в сердце. Более того, эта сердечная аномалия лишь в 5–10% может вызывать жалобы и проявления. Остальные 90–95 % взрослых и детей не предъявляют никаких жалоб и узнают об аномалии только после ультразвукового исследования сердца.
Если дополнительная хорда расположена поперечно в полости желудочка, препятствует кровообращению или нарушает работу клапанов, тогда у ребенка или у взрослого человека возникают:
- Боли в области сердца (преимущественно при нагрузках, но могут быть в покое).
- Частое сердцебиение (чувство перебоев).
- Быстрая утомляемость и одышка при нагрузках.
- Головокружения.
- Нарушения сердечного ритма (пароксизмальная тахикардия и экстрасистолия).
- Шумы при выслушивании сердца.
Даже если дополнительную хорду сопровождают перечисленные симптомы, они лишь незначительно нарушают общее состояние и двигательную активность больного (может быть тяжело выполнять тяжелую физическую работу). Дети с этой сердечной аномалией растут и развиваются без отклонений. Наиболее часто проявления возникают и усиливаются в периоды активного роста и полового созревания.
Если у ребенка или у взрослого человека имеются выраженные симптомы поражения сердца (сильные боли, одышка при небольших нагрузках, тяжелые нарушения ритма, отеки) и при обследовании обнаруживается дополнительная хорда – не стоит думать, что это она вызывает их. Такой больной должен быть всесторонне обследован с целью исключения другой сердечной патологии. Дополнительная хорда не может вызывать столь серьезных проявлений, но может сочетаться с любыми болезнями и аномалиями.
Методы диагностики
Обнаружить дополнительные хорды в сердце по жалобам и при обычном врачебном осмотре невозможно. Существует единственный достоверный метод диагностики – ультразвуковое исследование сердца (эхокардиография или УЗИ сердца).
Согласно существующим нормативам, это исследование должно выполняться всем новорожденным на первом месяце жизни. Метод безопасен и достоверен. Поэтому все дети и взрослые с аномальной хордой в сердце должны проходить УЗИ сердца не реже 1 раза в год. Расширенная диагностика включает в себя электрокардиографию (ЭКГ), измерение артериального давления, холтеровское мониторирование, нагрузочные пробы.
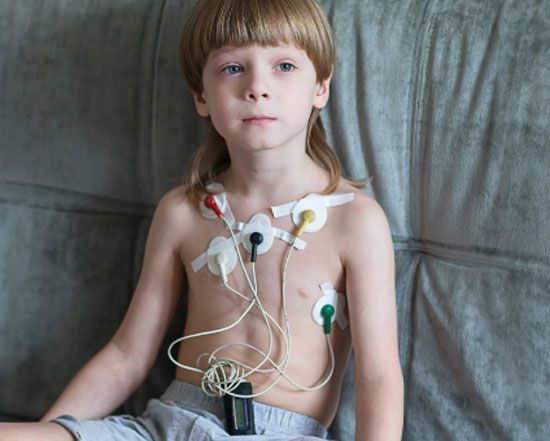 Специальный аппарат снимает и записывает ЭКГ в течение суток
Специальный аппарат снимает и записывает ЭКГ в течение суток
Все эти диагностические тесты не могут обнаружить дополнительные хорды сердца, но определяют функциональные способности этого органа.
Лечение (не всегда необходимо)
Если дополнительные хорды ничем не проявляются, лечение не требуется. Оно может быть показано, если у ребенка или у взрослого человека есть симптомы нарушения сердечной деятельности. За помощью обращайтесь к врачу-кардиологу.
Лечение может проходить в домашних условиях (амбулаторно), а при выраженных симптомах – в условиях кардиологического стационара. Лечебная программа включает в себя следующее:
- Исключите вредные привычки и психоэмоциональное перенапряжение – курение, злоупотребление алкоголем и крепким кофе, стрессы, умственная и психическая перегрузка противопоказаны.
- Правильно питайтесь – исключите острую, жирную, жареную и любую раздражающую пищу. Основа рациона – продукты, богатые витаминами, микроэлементами и другими полезными веществами (овощи, фрукты, рыба, кисломолочные продукты, растительные масла, диетическое мясо, крупы). Питание детей грудного возраста должно быть либо грудным, либо искусственными сбалансированными смесями. Постепенно с 4–5 месяцев в рацион вводятся прикормы (овощное или фруктовое пюре, молочные каши), но только по рекомендациям педиатра.
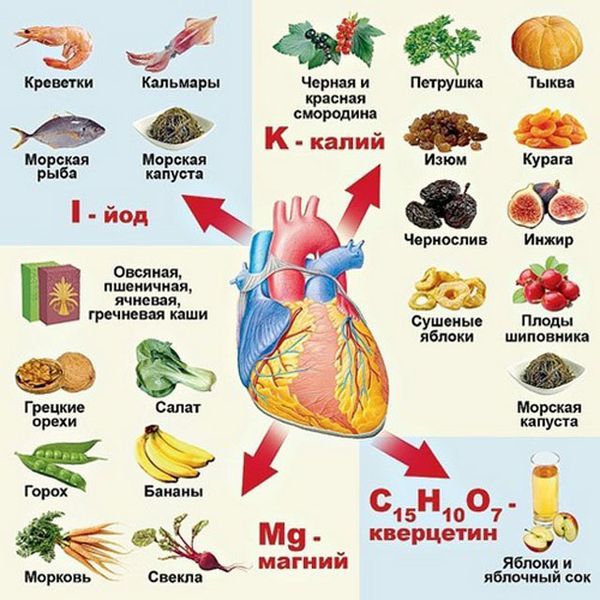 Полезные продукты для сердца
Полезные продукты для сердца - Сбалансируйте физическую активность – не перетруждайтесь, но и не ведите малоподвижный образ жизни. Обязательны занятия общей или лечебной физкультурой, прогулки и игры на свежем воздухе.
- Медикаментозное лечение:
- Витаминотерапия: Мильгамма, Неуробекс, Аевит, Витамины Е, В1, В6, Никотиновая кислота, Кардиовит.
- Метаболические препараты: Панангин, Аспаркам, Магне В6, АТФ, Цитохром С, Актовегин, Милдронат.
- Другие средства в зависимости от симптомов: бета-блокаторы (Анаприлин, Метопролол, Бисопролол) при нарушениях ритма, мочегонные (Верошпирон, Фуросемид) при отеках, ноотропы и регуляторы деятельности нервной системы (Тиоцетам, Пирацетам, Кратал) при проявлениях вегето-сосудистой дистонии.
- Хирургическое лечение – криодеструкция или иссечение (удаление) дополнительной хорды. Требуется в редких случаях (1–2% больных), когда аномальные хорды множественные, препятствуют распределению крови между полостями сердца или сочетаются с тяжелыми нарушениями ритма (пароксизмальная тахикардия, синдромы Вольфа-Паркинсона-Уайта и Морганьи-Адамса-Стокса, мерцательная аритмия).
Прогноз
Около 90% детей и взрослых с дополнительной хордой в сердце ведут обычный образ жизни, так как эта аномалия не влияет ни на ее качество, ни на продолжительность. Остальные 10% требуют легких или умеренных ограничений физической активности и периодически (1–2 раза в год) проходят курсы лечения. Осложнения и угрожающие жизни состояния возникают не более чем у 1% больных.
Дополнительная хорда в сердце
В данной статье речь пойдет о такой столь распространенной в последнее время структурной аномалии, как дополнительные хорды в полости сердца. В последнее время в связи с улучшенным качеством обследования новорожденных детей, в том числе эхографическим методом (УЗИ сердца), возросла и частота случаев регистрации данной аномалии. Многими врачами, особенно врачами УЗИ- диагностики, понятия трабекула и хорда трактуются как равнозначные, что не совсем верно с позиции анатомии и физиологии, но факт остается фактом и в заключении врача вы можете увидеть диагноз «дополнительная трабекула» вместо «дополнительная хорда».

Но, прежде чем осветить все аспекты этой патологии, хотелось бы вкратце остановиться на анатомических особенностях сердца.
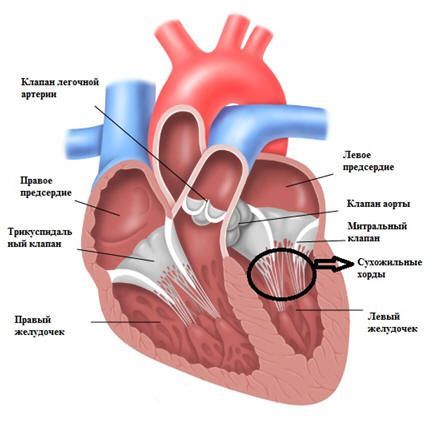
Сердце состоит из четырех камер – левого и правого предсердий и левого и правого желудочков. В нормально функционирующем сердце кровь перемещается из предсердий в желудочки. Однонаправленный ток крови обеспечивается с помощью сердечных клапанов между ними, которые смыкаются и размыкаются соответственно циклу сердечных сокращений. Чтобы клапаны сохраняли свою подвижность и гибкость, со стороны желудочков они поддерживаются «пружинками» — сухожильными нитями, или хордами. Эти нити попеременно сокращаются, натягивая клапан на себя и пропуская кровь в желудочек, и расслабляются, тогда створки клапана смыкаются, и кровь не забрасывается обратно в предсердие.
Иногда случается так, что когда сердечко малыша еще только развивается во время беременности, закладывается еще одна, или несколько (приблизительно в 35 % случаев) добавочных нитей в желудочке. Дополнительная хорда в сердце — это ни что иное, как дополнительное соединительнотканное образование, встречающееся в полости чаще левого желудочка, и в большинстве случаев не несущее значимой гемодинамической нагрузки (то есть не нарушающее функцию сердца). Относится к малым аномалиям развития сердца.
В зависимости от расположения в желудочке различают продольные, диагональные и поперечные хорды (последние встречаются реже). Продольные и диагональные не мешают продвижению крови по камерам сердца (это гемодинамически незначимые хорды), поперечные же могут оказаться гемодинамически значимыми — создавать препятствие потоку крови, что сказывается на работе сердечной мышцы в целом. Также поперечные хорды в очень редких случаях могут быть отнесены к провоцирующим аритмогенным факторам, то есть способны вызывать в более взрослом возрасте нарушения сердечного ритма (ВПВ синдром, синдром укороченного PQ).
Причины заболевания
Основной причиной возникновения дополнительной хорды в сердце принято считать наследственность. Если у матери есть какие-либо заболевания сердечно-сосудистой системы, велик процент того, что у ребенка будет диагностирована одна или несколько из аномалий развития сердца (открытое овальное окно, дополнительная хорда, пролапс митрального клапана). В то же время нельзя исключать в качестве причины неблагоприятное воздействие окружающей среды, влияние мутагенных факторов (курение, употребление алкоголя и наркотических веществ беременной) главным образом в период закладки соединительной ткани (до 5-6 недели внутриутробного развития) и в течение всей беременности.
Симптомы дополнительной хорды
На основании чего можно заподозрить заболевание? Если дополнительная хорда в сердце представлена единичной нитью, как это чаще и бывает, то она ничем себя не проявляет, течение заболевания на протяжении всей жизни бессимптомное. Заподозрить данную аномалию развития можно уже сразу после рождения на основании систолического шума в сердце при прослушивании ребенка (в подавляющем большинстве случаев диагноз устанавливается в период новорожденности и раннего детства, до 3- х лет). Увеличение частоты регистрации, как уже говорилось выше, связано с тем, что согласно не так давно принятым лечебно-диагностическим стандартам, каждому ребенку в возрасте 1 месяц назначается ЭХО-КГ (УЗИ сердца) для исключения врожденной патологии сердечно- сосудистой системы.
В ряде случаев при интенсивном росте ребенка с добавочной хордой, особенно когда рост опорно-двигательного аппарата опережает рост внутренних органов, в том числе и сердца, в связи с чем нагрузка на него возрастает, могут наблюдаться кардиалгии (боли в области сердца), ощущения сердцебиения, общая утомляемость, немотивированная слабость, психоэмоциональная лабильность и головокружения, как проявления нейроциркуляторной (вегето-сосудистой) дистонии. Могут встречаться и нарушения ритма сердца. Данная симптоматика чаще проявляется в подростковом возрасте и может сопровождать пациента во взрослой жизни.
Если же добавочных хорд в сердце несколько, врач должен помнить о том, что соединительная ткань находится не только в сердце, но и во всех внутренних органах и костно-мышечной системе, соответственно и клинические проявления могут быть со стороны многих органов и систем организма. В таких случаях говорят о соединительно-тканной дисплазии, которая характеризуется изменениями в скелете (сколиоз нижне-грудного отдела позвоночника, деформация конечностей, нарушение функций скелетной мускулатуры), изменением каркаса трахеобронхиального дерева, органов пищеварительной системы (загиб или деформация желчного пузыря, грыжа пищеводного отверстия диафрагмы, гастроэзофагеальный рефлюкс — заброс желудочного содержимого обратно в пищевод), органов мочевыделительной системы (нефроптоз — опущение почки, мегауретер – расширение мочеточника, пиелоэктазия — расширение почечной лоханки) и т.д. То есть при множественных хордах в сердце, обнаруженных с помощью УЗИ, и вышеперечисленных отклонениях в строении других органов, следует думать о том, что соединительная ткань плохо развита не только в сердце, но и по всему организму.
Таким образом, только кардиолог и врач педиатр с привлечением других специалистов могут решать, идет ли речь в каждом конкретном случае о дополнительных хордах как самостоятельном, отдельном заболевании; либо аномалия возникла как результат поражения соединительной ткани. В первом случае, как правило,симптомов не наблюдается, во втором же симптомы появляются и со стороны других органов, что требует комплексного обследования и наблюдения за пациентом.
Обследование при подозрении на дополнительную хорду
Диагностика данной аномалии сводится к следующему:
- клинический осмотр с обязательной аускультацией (выслушиванием) пациента, при которой врач услышит систолический шум в сердце;
- ЭХО- КГ (УЗИ сердца) – «золотой стандарт» в диагностике дополнительной хорды сердца.
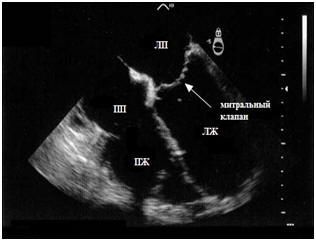
Сердце человека при эхокардиографическом обследовании (УЗИ сердца). Добавочная хорда представлена эхоплотным линейным образованием, которое можно просмотреть в двух плоскостях сечения, расположенным в полости левого желудочка (ЛЖ), ближе к митральному клапану.
Кроме УЗИ сердца. пациенту может быть назначено проведение ЭКГ (с нагрузкой и без) для исключения нарушений сердечного ритма; суточное мониторирование ЭКГ; нагрузочные пробы (велоэргометрия). Что конкретно из перечисленных методов обследования необходимо пациенту, решает врач на очном осмотре.
Лечение
Если у пациента нет клинических проявлений дополнительной хорды, в медикаментозном лечении он не нуждается. Вполне достаточно наблюдения кардиолога и регулярного эхографического обследования в дополнение к ЭКГ не реже раза в год.
В ситуациях, когда пациента беспокоят симптомы со стороны сердечно-сосудистой системы, оправдано назначение медикаментозных препаратов.
- Для улучшения трофики (питания) в миокарде (сердечной мышце) назначаются витамины: витамин В1 (тиамин) с липоевой кислотой; витамин В2 (рибофлавин); витамин РР (никотиновая кислота). Все витамины принимаются курсами длительностью не меньше месяца и не реже двух раз в год.
- Нормализовать процессы реполяризации (проведения электрического импульса по волокнам миокарда), нарушение которых лежит в основе сердечных аритмий, помогут препараты магния и калия: магне В6 (магния цитрат с витамином В6)-курсом один месяц (противопоказан детям до шести лет); магнерот (магния оротат) курсом на три- четыре недели (противопоказан лицам до 18- ти лет); калия оротат курсом три- пять недель (разрешен к применению у детей согласно возрастной дозировке); панангин (калия и магния аспарагинат) курсом один месяц (безопасность применения у детей не доказана).
- С целью улучшения метаболизма (обменных процессов) в клетках миокарда назначаются антиоксиданты: убихинон, препараты L- карнитина, цитохром С.
- При появлении признаков нейроциркуляторной дистонии назначаются ноотропные препараты (пирацетам, ноотропил).
И в любом случае при дополнительной хорде необходимы общеоздоровительные мероприятия:
— закаливание организма;
— рациональное питание, обогащенное витаминами;
— длительное пребывание на свежем воздухе;
— соблюдение режима труда и отдыха;
— адекватные физическому состоянию организма занятия спортом – гимнастика, танцы (в любом случае, решение о возможности заниматься тем или иным видом спорта должен принимать лечащий врач).
Если у пациента с поперечной хордой или в том случае, если хорды множественные, развиваются нарушения сердечного ритма (мерцательная аритмия, пароксизмальная тахикардия, экстрасистолия, Синдром Вольфа-Паркинсона-Уайта, синдром Морганьи-Эдемса-Стокса), вплоть до развития жизнеугрожающих состояний, требуется немедленная госпитализация в профильный кардиологический стационар с последующим более детальным обследованием и лечением.
Иногда в связи с тем, что в состав ложной хорды входят пучки проводящей системы миокарда, приходится прибегать к хирургическим методам лечения — криодеструкции (разрушение с помощью холодового воздействия) либо иссечению хорды.
Могут ли развиться осложнения при отсутствии лечения?
Предсказать заранее, как будет протекать то или иное заболевание у пациента, порой невозможно. Относительно дополнительной хорды левого желудочка в частности, и малых аномалий развития сердца в целом можно сказать, что врачи имеют обнадеживающие данные — как правило, эти структурные изменения не требуют специального лечения в том случае, если не нарушают функции сердечно-сосудистой системы. Осложнения развиваются редко, и при условии соблюдения приема медикаментозных препаратов их можно свести к минимуму.
Прогноз
Прогноз для жизни благоприятный при отсутствии значимых гемодинамических и аритмогенных нарушений.



