Тоны сердца при инфаркте миокарда
Объективное обследование при инфаркте миокарда
Частота сердечных сокращений
При инфаркте миокарда нижней стенки левого желудочка в начальные часы ЧСС составляет 50-60 в минуту с возможной последующей выраженной брадикардией. Постоянная синусовая тахикардия в первые 12-24 ч может свидетельствовать о неблагоприятном прогнозе (высокая вероятность смертельного исхода).
Артериальное давление
АД может быть повышенным в связи с гиперкатехоламинемией, страхом больного или болью. Снижение АД развивается из-за наличия сердечной недостаточности, а также при вовлечении миокарда правого желудочка. У больных с артериальной гипертензией АД может временно нормализоваться. Кроме того, нередко во время осмотра можно выявить бледность кожных покровов, холодные конечности, потливость, набухание шейных вен.
Аускультация сердца
Тоны сердца. Можно обнаружить приглушение I тона сердца вследствие снижения сократимости миокарда. При наличии тахикардии I тон сердца может быть усилен. II тон обычно не изменяется, но возможно его расщепление над лёгочной артерией при появлении сердечной недостаточности. Дополнительный III тон можно выслушать у 20% больных. Сочетание приглушенных I, II и дополнительного III тона даёт аускультативную картину «ритма галопа».
Систолические шумы. Мягкий среднесистолический шум вследствие дисфункции сосочковых мышц (чаще передней), сохраняющийся не более 24 ч, выслушивают достаточно часто. Наличие более выраженного и продолжительного (более суток) систолического шума заставляет исключить некоторые осложнения инфаркта миокарда (разрыв межжелудочковой перегородки, отрыв сосочковых мышц).
Шум трения перикарда выслушивают через 72 ч после развития инфаркта миокарда у 10% больных, хотя он может быть выявлен у большинства больных с передним инфарктом миокарда при внимательной аускультации в первые дни.
Аускультация лёгких
При возникновении одышки, а тем более отёка лёгких число дыхательных движений может увеличиваться. В нижних отделах лёгких можно выслушать хрипы.
Клиническим диагностическим критерием инфаркта миокарда является болевой синдром продолжительностью более 15 мин, не купирующийся нитроглицерином.
Через несколько дней от начала заболевания возможно повышение температуры тела в связи с резорбцией продуктов распада некротизированного миокарда.
При развитии инфаркта миокарда возникают изменения сегмента ST и зубца Т — депрессия или подъём сегмента ST и инверсия зубца Т. Подъём сегмента ST — более специфичный признак инфаркта миокарда, отражает эпикардиальное повреждение.
Через 8-12 ч от начала боли на ЭКГ возникает основной признак инфаркта миокарда — патологический зубец Q, характеризующий наличие некроза миокарда.
Поскольку показано, что патологические зубцы Q могут появляться при нетрансмуральном инфаркте и отсутствовать при трансмуральном, в настоящее время более часто используются термины «инфаркт миокарда с зубцом Q» и «инфаркт миокарда без зубца Q». Кроме того, эти два вида инфаркта имеют весьма важные клинические отличия.
Необходимо записывать ЭКГ в динамике (повторная запись через определённые промежутки времени). Кроме того, ЭКГ рекомендуют записывать всем больным старше 45 лет при атипичном болевом синдроме или болях в надчревной области или появлении тошноты.
Инфаркт миокарда
Инфаркт миокарда — острое нарушение кровоснабжения сердца, отличающееся от приступа грудной жабы своей длительностью до 30-45 минут и больше, чаще — много часов, иногда до суток.
В основе инфаркта миокарда лежит длительный спазм какой-либо веточки артерии сердца, питающей обычно левый желудочек.
Иногда болезнь сразу начинается с закупорки этой артерии сгустком крови (тромбом), но чаще закупорка присоединяется к спазму, и тогда она усугубляет поражение сердечной мышцы.
Такое поражение сердца из-за длительного спазма или закупорки сосуда ведет к необратимым изменениям вследствие острого омертвения (некроза) участка сердечной мышцы.
Инфаркт миокарда причины. Инфаркт миокарда чаще развивается у больных с выраженным атеросклерозом артерий сердца, а также у лиц с повышенным артериальным давлением (гипертония).
Кроме того, у таких больных находят склонность к повышению свертывания крови, что может повести к тромбозу венечной артерии сердца. Во многих случаях инфаркту миокарда предшествует грудная жаба, причем ее приступы перед развитием инфаркта учащаются и усиливаются (предынфарктное состояние).
Непосредственной причиной, после которой развивается инфаркт миокарда, являются чрезмерная физическая нагрузка, большие волнения, усиленное курение, переедание, приступ желчной колики.
Инфаркт миокарда симптомы и признаки. Симптомы инфаркта миокарда — сильная, часто нестерпимая и очень длительная (десятки минут или многие часы) боль, сосредоточенная за грудиной или на значительной поверхности грудной клетки спереди.
По словам больных, эта боль носит сжимающий, рвущий характер или похожа на сильное жжение. Если речь идет о больном, у которого приступы грудной жабы уже были, то он может указать, что на этот раз боль отличается большей силой, чем это было раньше, и что болевая зона обширнее той, которую он ощущал при прежних приступах стенокардии.
Распространение боли при инфаркте миокарда оказывается также обширным — боль иррадиирует часто в обе руки, в левую половину шеи, в челюсть.
В отличие от больных грудной жабой, замирающих во время приступа на месте, больные с инфарктом миокарда часто не находят себе места и в поисках облегчения своего страдания меняют позу, мечутся.
Лишь в очень тяжелых случаях больные лежат неподвижно. В течение приступа боль то немного стихает (но совсем не проходит), то вновь усиливается. Во время тяжелого приступа может наступить смерть.
При исследовании больных инфарктом миокарда обращает на себя внимание беспокойство больного и бледный цвет кожи лица. Однако, как уже указывалось, в особо тяжелых случаях больной лежит обессилевший и безучастный, апатичный, с заостренными чертами лица.
В таких случаях кожа имеет сероватый оттенок. Во всех случаях у больных во время боли выступает крупный липкий пот на лице и груди. В очень тяжелых случаях кожа при ощупывании кажется холодной.
Пульс обычно учащен, и чем обширнее инфаркт, тем более выражена тахикардия. В тяжелых случаях пульс прощупывается плохо (малый, слабый), при этом часто отмечаются перебои.
При измерении артериального давления обычно определяются нормальные или даже повышенные показатели, но в тяжелых случаях развивается гипотония (максимальное ниже 100, минимальное — ниже 55 мм рт. ст.).
Гипотония вместе с общей слабостью и безразличием больного к окружающему, а также с слабым частым пульсом свидетельствует о тяжелом кардиогенном коллапсе. При этом низкое артериальное давление обусловлено не только нарушением функции механизмов, поддерживающих тонус сосудов, но и слабой работой сердца из-за его обширного поражения инфарктом.
Распознавание коллапса у больных инфарктом миокарда очень важно, так как в таком случае лечебные мероприятия должны быть направлены не только на улучшение работы сердца, но и на повышенное артериальное давление.
При выслушивании сердца у больных инфарктом миокарда тоны бывают глухими, нередко определяются перебои, причем наличие частых перебоев подчеркивает тяжесть поражения сердца.
Если больного исследуют на вторые сутки и позже, то находят умеренное повышение температуры; только при очень обширном инфаркте температура может достигать 38° с десятыми.
Реакция оседания эритроцитов со второго дня и позже ускоряется до 20-30 мм и даже больше. (При грудной жабе не отмечается «симптомов следующего дня» в виде повышения температуры, ускорения РОЭ и т. д.).
Инфаркт миокарда первая помощь, лечение. Первое и главное внимание при оказании первой помощи больному инфарктом миокарда должно быть направлено на ликвидацию боли, а при наличии шока — еще и на улучшение деятельности сердца, борьбу с падением артериального давления, отеком легких.
Снятие жестокой боли начинается с назначения нитроглицерина (или валидола) в виде капель — на язык или таблеток — под язык. Если в течение 2 минут эффекта не будет, то эти лекарства дают по очереди еще один-два раза через такие же промежутки времени.
При отсутствии эффекта от лечения вводят внутримышечно или подкожно 2% раствор проме-дола в количестве 1 мл или 1 мл 2% раствора пантопона. Целесообразно вместе с промедолом ввести 1 мл 0,2% раствора платифиллина, способного расслабить сократившуюся артерию сердца. Вместо платифиллина можно назначить 2-3 мл 2% раствора папаверина под кожу или в мышцу.
Действие обезболивающих усиливается такими средствами, как аспирин или анальгин, которые даются по 1,0 (анальгин можно вводить в виде 50% раствора в мышцу в дозе 2 мл). При отсутствии эффекта от введения указанных лекарств в течение 30 минут необходимо ввести те же самые лекарства еще раз.
Сердечные средства назначаются больным в первые часы и дни после начала инфаркта миокарда в тех случаях, когда появляется тахикардия, одышка, признаки отека легких. Лучше всего в таком случае по назначению и под наблюдением врача ввести строфантин в дозе 0,00025 (половина ампулы) или коргликон в дозе 1 мл 0,06% раствора (целая ампула).
То и другое сердечное средство вводится в 10—15 мл 10% раствора глюкозы или в таком же количестве физиологического раствора с добавлением сюда 3—5 мл 0,5% раствора новокаина.
Этот сложный раствор вводится в мышцу бедра или ягодицы; его можно ввести и в вену (медленно!). Такое введение указанных лекарств следует повторить через 10—12 часов, если признаки недостаточности сердца будут выражены по-прежнему.
В случае намеченного введения строфантина (или коргликона) нужно помнить один закон, а именно: если на протяжении последних трех дней больной принимал препараты дигиталиса, то от введения строфантина и коргликона нужно воздержаться.
При тяжелом инфаркте миокарда может возникнуть коллапс. Последний развивается из-за резкого ослабления сокращений мышцы сердца или на почве болевого пере раздражения центральной нервной системы.
Показателем коллапса служит появление опасной гипотонии на фоне вялости и безразличия к окружающему. (Признаком резкой гипотонии является падение артериального давления ниже 90/50 мм рт. ст. При этом пульс становится мягким, нитевидным).
Борьба с коллапсом при инфаркте миокарда — это борьба с острой сердечно-сосудистой недостаточностью. Основные лечебные мероприятия при этом направляются на повышение тонуса сосудов (борьба с падением артериального давления) и на усиление работы сердца, о чем речь шла выше.
Это достигается путем подкожного назначения норадреналина в количестве 1 мл готового раствора или I мл 1 % раствора мезатона. При продолжающемся шоке один или другой препарат следует повторять через каждый час на протяжении 6—8 часов — вплоть до улучшения состояния больного, которое определяется прежде всего по нормализации уровня артериального давления, а также и по ликвидации общей вялости и безучастности больного.
После первой инъекции норадреналина или мезатона полезно ввести под кожу 2 мл кордиамина и этот препарат затем повторять при продолжающемся тяжелом состоянии больного через каждые 4 часа в той же дозе.
В больничных (и даже в домашних) условиях по предписанию врача вместо следующих друг за другом введений разных лекарственных средств можно поставить капельницу для внутривенного введения физиологического раствора или 10% раствора глюкозы в количестве 200 мл и туда добавить указанную выше дозу строфантина или коргликона, а также кордиамин, пантопон.
В такой раствор полезно добавить еще 10 ЕД инсулина (половина кубика или четверть — в зависимости от концентрации инсулина). Туда же можно добавить 1,0 хлористого калия. (Последний отпускается в ампулах).
При тяжелом течении инфаркта миокарда у больных могут появиться расстройства ритма работы сердца. При этом прежде всего речь идет о частях внеочередных сокращениях сердца (об экстрасистолах).
Второе грозное нарушение — это появление полного нарушения правильного ритма — мерцательной аритмии. Не менее грозным нужно считать очень большую тахикардию- 120 ударов сердца в 1 минуту и больше. Во всех этих случаях нужно ввести в мышцу 5 мл 10% раствора новокаин-амида. Полезно дать для вдыхания кислород. Следует поставить 4—5 пиявок на кожу в области сердца.
Одно из главнейших требований лечения больных в острой стадии инфаркта миокарда — это полный физический покой в целях наибольшей разгрузки сердца.
В острой стадии, когда больной мечется от болей, этого, естественно, достигнуть невозможно. Но после того, как боли будут сняты, соблюдение полного покоя для больного становится возможным.
Инфаркт миокарда требует обязательного уточнения территории и глубины поражения мышцы сердца, что достигается с помощью электрокардиографии и некоторых биохимических исследований.
Кроме того, сложное лечение таких больных возможно лишь при соблюдении соответствующих условий. Поэтому фельдшер после оказания больному неотложной помощи должен немедленно вызвать консультанта из больницы. До приезда специалиста указанное выше лечение больного может проводить фельдшер.
Помните, информация на сайте «Медицинский справочник» дана в ознакомительных целях и не является руководством по лечению. Лечение Вам должен назначить Ваш врач лично, на основании Ваших симптомов и проведённых анализов. Не занимайтесь самолечением.
Инфаркт миокарда нижнего отдела сердца: симптомы и диагностика
Нижний инфаркт миокарда — это острое патологическое состояние, при котором происходит некроз клеток, расположенных вдоль нижней стенки сердечной мышцы. Возникает из-за кислородного голодания, спровоцированного закупоркой тромбом или атеросклеротической бляшкой правой коронарной артерии. Если по истечении 30 минут кровоток не восстанавливается, тогда происходят могут возникнуть необратимые последствия. Данный недуг чаще всего встречается у людей средней и пожилой возрастной категории от 40 и старше. Прогноз зависит от физического состояния организма, наличия сопутствующих болезней и вовремя оказанной неотложной медицинской помощи.
Механизм развития патологии
У людей после 40 лет наблюдается в анамнезе такое заболевание, как атеросклероз. Он провоцирует сужение просвета сосудов, как следствие изменяется эластичность оболочек, и на них формируются отложения. Эти нарушения вызывают кислородную недостаточность органов, тканей, а главное, сердца, что приводит к некрозу определенных участков. Очаг может располагаться в разных местах, одним из которых является задняя стенка миокарда. Она разделяется на диафрагмальный и базальный отделы, отчего и пошли названия инфарктов:
- Заднедиафрагмальный — сторона левого желудочка прилегает к диафрагме. Перекрывается тромбом нижний коронарный кровеносный канал, что приводит к крупноочаговому поражению.
- Заднебазальный — возникает в результате окклюзии дистальных отделов правой коронарной артерии или огибающей ветви левой коронарной артерии. Наблюдается такой вид патологии при обширном инфаркте.
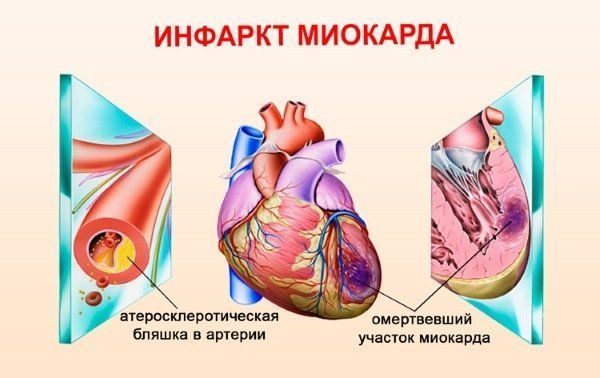
Все пораженные области сердечной мышечной ткани невозможно реанимировать. Они покрываются фиброзной тканью, которая не может выполнять все необходимые функции. Поэтому для предотвращения рецидива острого приступа рекомендуется постоянно принимать лекарственные препараты и вести здоровый образ жизни.
Особенности заболевания
Сердечная стенка состоит из трех слоев:
- Эндокард — соединительная ткань, толщиной до 0,5 мм. Выстилает полость главного органа, в точности повторяя его рельеф.
- Миокард — самая толстая оболочка, образованная исчерченной поперечнополосатой мышцей, состоящая из плотно соединенных клеток – кардиомиоцитов. Они связаны между собой перемычками, при этом образуя узкопетлистую сеть, которая обеспечивает ритмичное сокращение предсердий и желудочков.
- Эпикард — гладкая и тонкая наружная оболочка. Построена из пластинки соединительной ткани, которая имеет коллагеновые и эластичные волокна. Плотно соприкасается с миокардом.
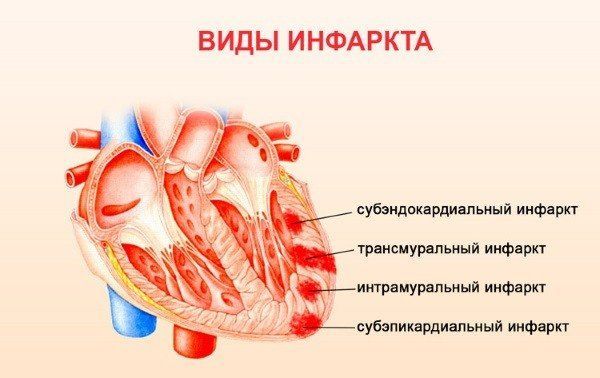
Во время ишемии некроз может распространиться не только на один слой. В зависимости от глубины поражения выделяют несколько видов:
- Трансмуральный — в процесс вовлекаются все слои сердца. Некротический очаг пронизывает стенку органа насквозь.
- Нетрансмуральный — площадь патологии ограничена одним эндокардом или эпикардом в сочетании с миокардом.
- Субэндокардиальный — омертвение располагается узкой полоской у внутренней оболочки левого желудочка.
- Интрамуральный — пораженные участки локализуются в толще мышечной стенки. При этом пограничные слои некрозом не затрагиваются.
Причины заболевания
Основным фактором развития инфаркта нижней стенки левого желудочка считается атеросклероз. Но существуют еще дополнительные провоцирующие мотивы:
- Заболевания эндокринной системы.
- Гипертоническая болезнь.
- Вредные привычки.
- Гиподинамия.
- Повышенная масса тела.
- Несбалансированное питание.
- Генетическая предрасположенность.
- Психоэмоциональные перенапряжения.

Важно! Принадлежность к мужскому полу является характерной чертой возникновения ишемии. Опасность возрастает в 3,5 раза.
Проявления патологии
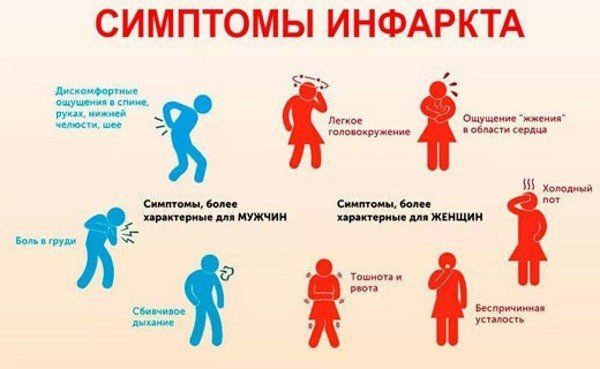
Когда происходит некроз клеток нижнего отдела сердца, у больного наблюдаются такие симптомы:
- Неприятные ощущения в области груди. Болевой синдром при таком виде нарушения не выраженный.
- Изменения сердечного ритма.
- Холодный липкий пот.
- Слабость, недомогание.
- Дрожь по телу.
- Снижение артериального давления.
Важно! При острой фазе чаще всего возникает атипичная форма болезни — гастритическая. Проявляется в виде боли, локализующейся в надчревной области, тошноты, рвоты.
Если у человека присутствует хоть малейшее подозрение на развитие описанных симптомов, необходимо срочно обратиться в больницу. Последствия заболевания очень опасны, и чем скорее будет оказана помощь, тем благоприятнее станет прогноз.
Диагностика болезни
Сперва проводится физикальное обследование, которое включает в себя такие пункты:
- Сбор анамнеза:
- Конкретное время начала приступа?
- Продолжительность болевых ощущений?
- Как отреагировал организм на прием Нитроглицерина?
- Ухудшается ли состояние при изменении положения тела?
- Осмотр больного.
- Пальпация — методом прощупывания кожных покровов определяется точка сердца, при ИМ она смещается. А увеличение лимфоузлов указывает на воспалительный процесс.
- Оценка частоты пульса и его наполненность.
- Перкуссия — производится с целью определения величины, конфигурации и положения сердца, а также размеров сосудистого пучка.
- Аускультация — стетоскопом прослушиваются тоны сердца.
- Измерение артериального давления и температуры тела.
ЭКГ при нижнем инфаркте
Далее больной направляется на электрокардиографию — аппаратный метод исследования, который определяет изменения сократительной функции миокарда и скорость кровообращения. Он дает возможность выявить тромб или разрыв сосуда.
Характерные изменения ЭКГ:
- Увеличивается амплитуда зубца RV1,V2.
- Расширяется начальный RV1.
- Уменьшается глубина SV1,V2.
- Снижается ST (V1-2) в острую фазу с обратной динамикой.
- Третий зубец Q расширяется до 2 мм.
- Второй зубец Q возвышается над первым Q.
Данный вид патологии трудно диагностировать. Прямые признаки могут определяться только в отведении Dorsalis по Небу и в дополнительных грудных отведениях V7–V9.А V2– V4 необходимо снимать между ребрами выше. Проводить ЭКГ нужно несколько раз для уточнения диагноза.
Рекомендуется также провести дополнительные методы обследования:
- Эхокардиографию — ультразвуковое сканирование, которое позволяет оценить работу миокарда, состояние клапанного аппарата, измерить толщину стенок, уровень давления в аорте, легочной артерии, предсердиях и желудочках.
- Рентгенографию — методика лучевой диагностики, которая направлена на выявление патологии сердечно-сосудистой системы.
- Сдать кровь на общий и биохимический анализ.
Оказание неотложной помощи
Если у человека наблюдаются первые симптомы приступа ишемии, необходимо срочно вызвать кардиологическую бригаду. Обеспечить пострадавшему полный покой, придать горизонтальное положение телу и под голову положить подушку — таким способом уменьшается нагрузка на сердечно-сосудистую систему. Расстегнуть сдавливающую одежду и дать одно драже Нитроглицерина сублингвально. При наличии Аспирина рекомендуется принять 300 мг — этот препарат уменьшает вязкость крови и предотвратит слипание тромбоцитов.
Если во время приступа человек теряет сознание, при этом сердцебиения не слышно, и нет дыхания — необходимо произвести сердечно-легочную реанимацию. Выполнять данную процедуру следует до приезда врача.
Лечение
Цель терапии инфаркта нижней стенки левого желудочка состоит в выяснении и устранении причины развития болезни. А именно, все усилия обращены на восстановление нарушенного кровотока. Для этого назначают:
- Тромболитики — их действие направлено на растворение тромбов. Самым эффективным препаратом является Тиклопидин — сильный ингибитор агрегации тромбоцитов. Активные компоненты лекарства воздействуют на длительность кровотечений в сторону увеличения по времени, а также замедляют процессы адгезии элементов крови. Из этой же группы назначают Аспирин — для предотвращения рецидива недуга.
- Антикоагулянты — снижают активность свертывающей системы крови. Ярким примером считается Дикумарин.
Далее лечебные мероприятия направлены на замедление расширения очага поражения. Для этого используют:
- Бета-адреноблокаторы — сокращают зону некроза, уменьшают частоту рецидивов болезни, аритмий, оказывают антиангинальный эффект и повышают толерантность к физической нагрузке. К ним относятся: Пропранолол, Атенолол.
- Анальгетики — устраняют болевые ощущения, борются с острой левожелудочковой недостаточностью, кардиогенным шоком, тромбоэмболическими осложнениями, купируют и предупреждают изменения ритма сердца и проводимости. Применяют в медицинской практике Морфин.
- Антиаритмические препараты — профилактика и лечение аритмий, вследствие которых нарушается качество жизни человека или стоит угроза развития тяжелых последствий. Для восстановления сердечного ритма применяют Амиодарон.

Важно! Неправильная комбинация лекарственных средств может привести к развитию тяжелых осложнений. Категорически запрещено заниматься самолечением.
Если терапия не приносит положительных результатов, тогда пациента направляют на операцию. Хирургическое вмешательство имеет 3 методики:
- Шунтирование коронарных сосудов.
- Иссечение аневризмы.
- Установка водителей ритма.
После перенесенных процедур больному требуется длительная реабилитация, которая включает в себя: правильное питание, соблюдение медикаментозного лечения, постепенное наращивание интенсивности физических упражнений, устранение психоэмоциональных нагрузок.

Нижним инфарктом называют состояние миокарда, когда клетки задней стенки мышцы отмирают из-за кислородной недостаточности. Шансы на полное восстановление организма зависят от своевременной диагностики и правильно оказанной медицинской помощи. А избежать рецидивов возможно при строгом выполнении предписаний врача и соблюдении здорового образа жизни.



