Укорочение интервала pq мкб 10
Укорочение интервала pq мкб 10
Н.А. Скуратова, Л.М. Беляева, С.С. Ивкина
Гомельская областная детская клиническая больница
Белорусская медицинская академия последипломного образования
Гомельский государственный медицинский университет
Феномен укороченного интервала PQ у юных спортсменов: противопоказаны ли занятия спортом?
Феномен укороченного интервала PQ – это наличие на электрокардиограмме (ЭКГ) интервала PQ(R) менее 120 мс у взрослых и менее возрастной нормы у детей при сохранении нормальной формы комплексов QRS и отсутствии аритмий, а синдром укороченного интервала PQ(R) (синдром CLC ) –сочетание ЭКГ–изменений и пароксизмальной суправентрикулярной тахикардии. Частота встречаемости феномена короткого интервала PQ у детей составляет от 0,1% до 35,7%. До сих пор данных, касающихся изучения естественного течения феномена короткого интервала PQ у детей и прогноза заболевания в литературе не представлено. В настоящее время отсутствуют работы, посвященные длительному клиническому наблюдению детей с феноменом короткого интервала PQ, поэтому неизвестен риск возникновения у них приступов тахикардии, а также вероятность нормализации длительности интервала PQ. Отсутствие подобных данных приводит к необоснованным ограничениям в отношении двигательной активности, в том числе занятий профессиональным спортом, в данной группе детей.
Нами были проанализированы наиболее интересные клинические случаи юных спортсменов, занимающихся в спортивных классах и спортивных секциях различной направленности.
Евгений Г., 11 лет , поступил на обследование в связи с выявленным укорочением интервала PQ на ЭКГ. Занимается в основной группе по физкультуре, с первого класса регулярно посещает школьные секции по волейболу, футболу, легкой атлетике, регулярно участвует в соревнованиях. Жалоб не предъявляет, физические нагрузки переносит хорошо. Наследственность не отягощена, соматических заболеваний нет. На ЭКГ: укорочение интервала PQ до 0,09 с, по данным тредмил-теста выявлена очень высокая физическая работоспособность (МЕТ s =11,9) на фоне укороченного интервала PQ (рисунок 1)
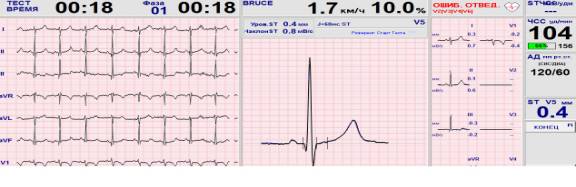
Рисунок 1–Укорочение интервала PQ у 11-летнего мальчика (фрагмент тредмил-теста)
По данным эхокардиографии патологии не выявлено. По данным холтеровского мониторирования (ХМ) выявлено, что в течение суток феномен укорочения интервала PQ носил транзиторный характер, причем данный феномен регистрировался на фоне снижения ЧСС до 60/мин, на фоне суправентрикулярной миграции водителя ритма, синусовой аритмии и эпизодов СА-блокады 2 степени 1 типа. Наиболее неожиданным явилось выявление желудочковой экстрасистолии в количестве 705 изолированных экстрасистол с эпизодами тригеминии, что подтверждает функциональную нестабильность миокарда у мальчика (рисунок 2).
Рисунок 2–Эпизод желудочковой аллоритмии по типу тригеминии, зарегистрированный перед сном (тот же ребенок)
При проведении кардиоинтервалографии (КИГ) у мальчика была выявлена симптатикотония ( ИН1=86,8) и нормальная вегетативная реактивность (ИН2/ИН1=1), что свидетельствует о «незрелости» механизмов адаптации к физическим нагрузкам, при неблагоприятных факторах, например, при физическом перенапряжении, данные особенности вегетативной регуляции могут способствовать прогрессированию изменений в миокарде .
В данном случае мальчику противопоказаны соревновательные нагрузки, занятия спортом должны быть до естественной утомляемости, ребенку необходимо контролировать ЭКГ 2 раза в год, проводить курсы кардиотрофной терапии, однако не стоит ограничивать занятия физической культурой с оздоровительной целью.
Илья, 9 лет, занимается настольным теннисом в спортивной секции в течение 2–х лет, регулярно участвует в соревнованиях. На ЭКГ: феномен укорочения интервала PQ . На ЭхоКГ: без патологии. По результатам ХМ патологии не выявлено. Жалоб нет, тренировки переносит хорошо. При проведении тредмил-теста нарушений ритма не зарегистрировано, реакция АД нормотоническая, восстановление ЧСС и АД после нагрузки адекватное, физическая работоспособность очень высокая (МЕТ s =12,5), (рисунок 3).
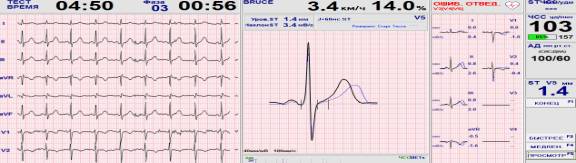
Рисунок 3–Фрагмент тредмил-теста у мальчика, занимающегося настольным теннисом (3 фаза). Укорочение интервала PQ
По данным КИГ у мальчика выявлена ваготония (ИН1=27) и гиперсимпатическая вегетативная реактивность (ИН2/ИН1=5,33). В данном случае уровень функционирования физиологической системы оценен как высокий, текущее функциональное состояние оценено как хорошее, несмотря на повышенную чувствительность синусового узла на ортостатический стресс. Мальчику не противопоказаны занятия настольным теннисом, однако рекомендовано динамическое наблюдение каждые полгода.
Андрей, 10 лет, спортом не занимается, предъявляет жалобы на сердцебиения. При ХМ укорочение интервала PQ , в том числе на фоне среднепредсердных ритмов, (рисунок 4).
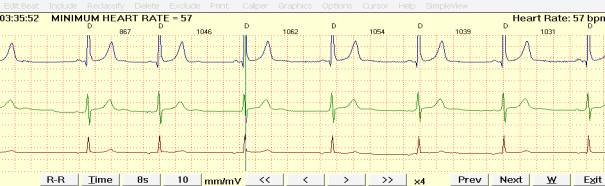
Рисунок 4–Укорочение интервала PQ на фоне суправентрикулярной миграции водителя ритма при ЧСС 57/мин у 9-летнего мальчика в период сна
В период бодрствования выявлен пароксизм суправентрикулярной тахикардии с макс. ЧСС 198/мин (рисунок 5).
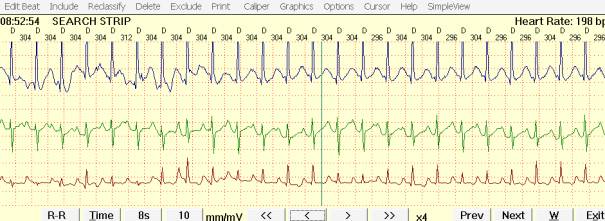
Рисунок 5– Суправентрикулярная тахикардия с макс. ЧСС 198/мин у 9-летнего мальчика с укорочением интервала PQ
В данном случае мальчику показана консультация аритмолога и занятия оздоровительной физкультурой.
Выводы: При выявлении феномена укороченного интервала PQ у юных спортсменов необходимо углубленное обследование. Тактика врача кардиолога и, соответственно, рекомендации в отношении дальнейших занятий спортом строятся на основании комплекса функционально-диагностических методик. Представленные клинические случаи подтверждают необходимость дифференцированного подхода, главным аспектом наблюдения за «спорными» случаями является динамический контроль. В «спорных» случаях рекомендовано применение малоинвазивных кардиохирургических вмешательств, в частности электрофизиологического исследования.
1. Макаров, Л.М. Внезапная смерть у молодых спортсменов / Л.М. Макаров // Кардиология. – 2010. – № 2. – C. 78–83.
2. Макарова, Г.А. Справочник детского спортивного врача: клинические аспекты / Г.А. Макарова. – М . : Медицина, 2008. – 437 с.
Сердечные страсти. Самые частые изменения на ЭКГ, выявляемые во время беременности
Во время постановки на учет по беременности женщине выполняют ЭКГ. В дальнейшем это обследование могут повторить еще несколько раз. Часто случается, что будущая мама получает на руки заключение со «страшными» диагнозами: «синусовая тахикардия», «желудочковая экстрасистолия», «нарушение реполяризации» и абсолютно непонятная, но наводящая уныние «БПНПГ». А то и «укорочение интервала PQ» или «фиброз межжелудочковой перегородки». Женщина с отчаянием думает, что до ЭКГ она была счастливым здоровым человеком, а теперь неизвестно что грозит ей и ее малышу в самом ближайшем времени! Но прежде чем начать рыдать – давайте разберемся, так ли опасны сердечные страсти.
Что такое синусовый ритм, синусовая тахикардия и синусовая брадикардия?
В норме ритм сердца создается синусовым узлом. Это скопление клеток, рождающих импульс, заставляющий сердце сокращаться. Поэтому синусовый ритм – это и есть норма. Если синусовый узел продуцирует больше 90 сердечных сокращений, это называется синусовая тахикардия, если менее 60 — синусовая брадикардия. Синусовая тахикардия обычно наблюдается у беременных, особенно в третьем триместре, и, как правило, не требует лечения. Синусовая брадикардия характерна для бывших спортсменок, но может быть вызвана и другими причинами. Нуждается она в лечении или не нуждается – определяется очень просто: если после нескольких приседаний частота сердечных сокращений не увеличивается – это повод для визита к врачу.
Что такое наджелудочковая (предсердная) экстрасистолия и желудочковая экстрасистолия?
Как вы уже знаете, в норме ритм сердца создается синусовым узлом, однако наше тело устроено с многократным запасом прочности. В данном случае это значит, что у синусового узла в сердце есть конкуренты в других отделах сердца, готовые вступить в игру при удачном для них раскладе — и родить другой ритм. Иногда так и случается, и это явление называется «экстрасистолия». В зависимости от того, где располагается конкурент (предсердия или желудочки), экстрасистолия называется предсердной или желудочковой.
Опасна ли экстрасистолия?
Нет ни одного здорового человека, у которого хотя бы раз в жизни не возникла бы экстрасистолия. Чтобы судить об опасности или безопасности данного состояния, врач должен ответить на вопрос: сколько таких экстрасистол у пациентки за сутки? Так как ЭКГ регистрируется в течение минуты, то врач не получает достаточной информации о количестве экстрасистол. Ведь одно дело, если одна-две экстрасистолы за сутки, и именно их удалось поймать на ЭКГ — это вариант нормы, а если 20-40 тысяч — это совсем иная ситуация. Поэтому для выявления экстрасистол может потребоваться проведение дополнительного исследования.
Ощущается ли экстрасистолия?
Не всегда. Некоторые люди могут вообще не замечать ее, а у других экстрасистолия может сопровождаться ощущениями перебоев в работе сердца, его «замираниями».
Что такое блокада правой ножки пучка Гиса (БПНПГ)?
Пучок Гиса – это нервные волокна, по которым передаются импульсы, отвечающие за сердечные сокращения. Они разделяются на две части — ножки, которые идут соответственно: левая – к левой части сердца, а правая – к правой. Но иногда правая ножка отказывается работать. Тогда импульс возбуждения поступает только через левую ножку и проводится через левую часть сердца к правой. Такая ситуация является вариантом нормы и не требует лечения.
Что такое нарушение процессов реполяризации? Опасно ли это?
Это нарушение процессов расслабления сердца. Данные изменения могут наблюдаться как при нормально протекающей беременности, так и быть признаком патологии. Если будущая мама чувствует себя хорошо, то на 99% это абсолютно безопасно и не требует никакого лечения. При стойких нарушениях реполяризации необходимо исследовать анализ крови на электролиты (магний, калий, натрий): иногда недостаток или избыток этих веществ в крови является причиной нарушений.
Что такое укорочение интервала PQ?
Это означает, что импульс распространяется от предсердий к желудочкам быстрее, чем обычно. При отсутствии приступов учащённого сердцебиения – не представляет опасности и не требует лечения.
Что такое фиброз межжелудочковой перегородки?
Это врождённая особенность, не требующая лечения и не представляющая опасности для жизни матери и ее ребенка.
Можно ли только по ЭКГ поставить диагноз?
Нет, нельзя. При ЭКГ могут регистрироваться ложноположительные и ложноотрицательные изменения. Поэтому диагноз ставится только после личного осмотра врача.
Какие дополнительные обследования по результатам ЭКГ мне может назначить врач и зачем?
1. ХМ-ЭКГ (Холтеровское мониторирование ЭКГ). Это исследование сердечного ритма. Именно его назначает врач для подсчета экстрасистол. К грудной клетке женщины прикрепят маленький, безопасный для нее и ее будущего малыша, приборчик, который в течение суток будет регистрировать ритм ее сердца. На следующий день врач снимет монитор и отправит полученную информацию на компьютер. Специальная программа покажет, были ли в течение суток экстрасистолы, и если были, то сколько. Важным является для врача и тот факт, как вёл себя синусовый узел при возникновении экстрасистол (ведь, по сути, главнокомандующим в сердце является он). Если сразу после появления экстрасистолы синусовый узел вновь «брал руководство в свои руки», то врач напишет, что зарегистрированы только одиночные экстрасистолы. Это является признаком хорошего прогноза. Если синусовый узел какой-то период бездельничал и подряд возникало 2, а то и больше экстрасистол, то в заключении будет написано, что зарегистрирована парная экстрасистолия, или пробежки экстрасистол. Чаще всего такие ситуации уже требуют вмешательства кардиолога.
2. ЭХО-КГ (ультразвуковое исследование сердца). Сердце – это мышца, и всякие нарушения и сбои могут объясняться просто тем, что есть какие-то мелкие неправильности в строении этой мышцы. Мелкие – потому что иначе вы имели бы «сердечные неприятности» гораздо раньше. Именно их и выявит ЭХО-КГ, если они есть.
Может, не стоит вообще идти к врачу?
Если до регистрации ЭКГ беременную женщину ничего не беспокоило, и лишь на ЭКГ выявились изменения, то на 99% — это вариант нормы. К кардиологу ее отправят, чтобы подстраховаться и исключить любые случаи патологии. Ведь, к сожалению, остается 1% действительно опасных состояний, которые может выявить ЭКГ. Поэтому волноваться заранее не надо, но проявить разумную осторожность необходимо, чтобы не упустить ситуацию, требующую помощи. Поэтому, если будущую маму отправили к кардиологу – сходить надо обязательно.
Сердечные страсти. Самые частые изменения на ЭКГ, выявляемые во время беременности
Во время постановки на учет по беременности женщине выполняют ЭКГ. В дальнейшем это обследование могут повторить еще несколько раз. Часто случается, что будущая мама получает на руки заключение со «страшными» диагнозами: «синусовая тахикардия», «желудочковая экстрасистолия», «нарушение реполяризации» и абсолютно непонятная, но наводящая уныние «БПНПГ». А то и «укорочение интервала PQ» или «фиброз межжелудочковой перегородки». Женщина с отчаянием думает, что до ЭКГ она была счастливым здоровым человеком, а теперь неизвестно что грозит ей и ее малышу в самом ближайшем времени! Но прежде чем начать рыдать – давайте разберемся, так ли опасны сердечные страсти.
Что такое синусовый ритм, синусовая тахикардия и синусовая брадикардия?
В норме ритм сердца создается синусовым узлом. Это скопление клеток, рождающих импульс, заставляющий сердце сокращаться. Поэтому синусовый ритм – это и есть норма. Если синусовый узел продуцирует больше 90 сердечных сокращений, это называется синусовая тахикардия, если менее 60 — синусовая брадикардия. Синусовая тахикардия обычно наблюдается у беременных, особенно в третьем триместре, и, как правило, не требует лечения. Синусовая брадикардия характерна для бывших спортсменок, но может быть вызвана и другими причинами. Нуждается она в лечении или не нуждается – определяется очень просто: если после нескольких приседаний частота сердечных сокращений не увеличивается – это повод для визита к врачу.
Что такое наджелудочковая (предсердная) экстрасистолия и желудочковая экстрасистолия?
Как вы уже знаете, в норме ритм сердца создается синусовым узлом, однако наше тело устроено с многократным запасом прочности. В данном случае это значит, что у синусового узла в сердце есть конкуренты в других отделах сердца, готовые вступить в игру при удачном для них раскладе — и родить другой ритм. Иногда так и случается, и это явление называется «экстрасистолия». В зависимости от того, где располагается конкурент (предсердия или желудочки), экстрасистолия называется предсердной или желудочковой.
Опасна ли экстрасистолия?
Нет ни одного здорового человека, у которого хотя бы раз в жизни не возникла бы экстрасистолия. Чтобы судить об опасности или безопасности данного состояния, врач должен ответить на вопрос: сколько таких экстрасистол у пациентки за сутки? Так как ЭКГ регистрируется в течение минуты, то врач не получает достаточной информации о количестве экстрасистол. Ведь одно дело, если одна-две экстрасистолы за сутки, и именно их удалось поймать на ЭКГ — это вариант нормы, а если 20-40 тысяч — это совсем иная ситуация. Поэтому для выявления экстрасистол может потребоваться проведение дополнительного исследования.
Ощущается ли экстрасистолия?
Не всегда. Некоторые люди могут вообще не замечать ее, а у других экстрасистолия может сопровождаться ощущениями перебоев в работе сердца, его «замираниями».
Что такое блокада правой ножки пучка Гиса (БПНПГ)?
Пучок Гиса – это нервные волокна, по которым передаются импульсы, отвечающие за сердечные сокращения. Они разделяются на две части — ножки, которые идут соответственно: левая – к левой части сердца, а правая – к правой. Но иногда правая ножка отказывается работать. Тогда импульс возбуждения поступает только через левую ножку и проводится через левую часть сердца к правой. Такая ситуация является вариантом нормы и не требует лечения.
Что такое нарушение процессов реполяризации? Опасно ли это?
Это нарушение процессов расслабления сердца. Данные изменения могут наблюдаться как при нормально протекающей беременности, так и быть признаком патологии. Если будущая мама чувствует себя хорошо, то на 99% это абсолютно безопасно и не требует никакого лечения. При стойких нарушениях реполяризации необходимо исследовать анализ крови на электролиты (магний, калий, натрий): иногда недостаток или избыток этих веществ в крови является причиной нарушений.
Что такое укорочение интервала PQ?
Это означает, что импульс распространяется от предсердий к желудочкам быстрее, чем обычно. При отсутствии приступов учащённого сердцебиения – не представляет опасности и не требует лечения.
Что такое фиброз межжелудочковой перегородки?
Это врождённая особенность, не требующая лечения и не представляющая опасности для жизни матери и ее ребенка.
Можно ли только по ЭКГ поставить диагноз?
Нет, нельзя. При ЭКГ могут регистрироваться ложноположительные и ложноотрицательные изменения. Поэтому диагноз ставится только после личного осмотра врача.
Какие дополнительные обследования по результатам ЭКГ мне может назначить врач и зачем?
1. ХМ-ЭКГ (Холтеровское мониторирование ЭКГ). Это исследование сердечного ритма. Именно его назначает врач для подсчета экстрасистол. К грудной клетке женщины прикрепят маленький, безопасный для нее и ее будущего малыша, приборчик, который в течение суток будет регистрировать ритм ее сердца. На следующий день врач снимет монитор и отправит полученную информацию на компьютер. Специальная программа покажет, были ли в течение суток экстрасистолы, и если были, то сколько. Важным является для врача и тот факт, как вёл себя синусовый узел при возникновении экстрасистол (ведь, по сути, главнокомандующим в сердце является он). Если сразу после появления экстрасистолы синусовый узел вновь «брал руководство в свои руки», то врач напишет, что зарегистрированы только одиночные экстрасистолы. Это является признаком хорошего прогноза. Если синусовый узел какой-то период бездельничал и подряд возникало 2, а то и больше экстрасистол, то в заключении будет написано, что зарегистрирована парная экстрасистолия, или пробежки экстрасистол. Чаще всего такие ситуации уже требуют вмешательства кардиолога.
2. ЭХО-КГ (ультразвуковое исследование сердца). Сердце – это мышца, и всякие нарушения и сбои могут объясняться просто тем, что есть какие-то мелкие неправильности в строении этой мышцы. Мелкие – потому что иначе вы имели бы «сердечные неприятности» гораздо раньше. Именно их и выявит ЭХО-КГ, если они есть.
Может, не стоит вообще идти к врачу?
Если до регистрации ЭКГ беременную женщину ничего не беспокоило, и лишь на ЭКГ выявились изменения, то на 99% — это вариант нормы. К кардиологу ее отправят, чтобы подстраховаться и исключить любые случаи патологии. Ведь, к сожалению, остается 1% действительно опасных состояний, которые может выявить ЭКГ. Поэтому волноваться заранее не надо, но проявить разумную осторожность необходимо, чтобы не упустить ситуацию, требующую помощи. Поэтому, если будущую маму отправили к кардиологу – сходить надо обязательно.


